В данной статье представлен клинический случай из практики. Т-клеточная лимфома кожи - это злокачественное поражение кожи, обусловленное опухолевой трансформацией Т-лимфоцитов и проявляющееся триадой типичных клинических признаков: эритродермией, лимфаденопатией и присутствием в крови специфических клеток, имеющих складчатые ядра.
Актуальность. Наиболее часто Т-клеточные лимфомы регистрируются у пожилых людей, хотя отмечаются единичные случаи заболевания даже у детей. Мужчины болеют в два раза чаще, чем женщины. Т-клеточные лимфомы носят эпидермотропный характер. Причины и патогенез Т-клеточных лимфом кожи до конца не выяснены. В настоящее время большинство исследователей рассматривают вирус Т-клеточного лейкоза человека типа 1 (HTLV-1) I в качестве основного этиологического фактора, инициирующего развитие Т-клеточных злокачественных лимфом кожи [1,2,6].
Важное место в патогенезе Т-клеточных лимфом играют иммунопатологические процессы в коже, главным из которых является неконтролируемая пролиферация клональных лимфоцитов [3].
Клинические наблюдения указывают на возможную трансформацию длительно протекающих хронических дерматозов (нейродермит, атопический дерматит, псориаз и др.) в грибовидный микоз. При этом ключевым фактором является длительная персистенция лимфоцитов в очаге воспаления, которые нарушают иммунный надзор и способствуют появлению клона злокачественных лимфоцитов и, таким образом, развитию злокачественного пролиферативного процесса [4, 7].
Воздействие на организм физических факторов, таких как инсоляция, ионизирующая радиация, химических веществ может привести к появлению клона «генотравматических» лимфоцитов, оказывающих мутагенный эффект на лимфоидные клетки и развитие малигнизации лимфоцитов. Следовательно, Т-клеточные лимфомы можно рассматривать как мультифакториальное заболевание, которое начинается с активации лимфоцитов под воздействием различных канцерогенных, «генотравмирующих» факторов и появления доминантного Т-клеточного клона. Выраженность нарушения иммунного надзора, клона злокачественных лимфоцитов определяет клинические проявления (пятнистые, бляшечные или опухолевые элементы) Т-клеточных лимфом [5,8,9].
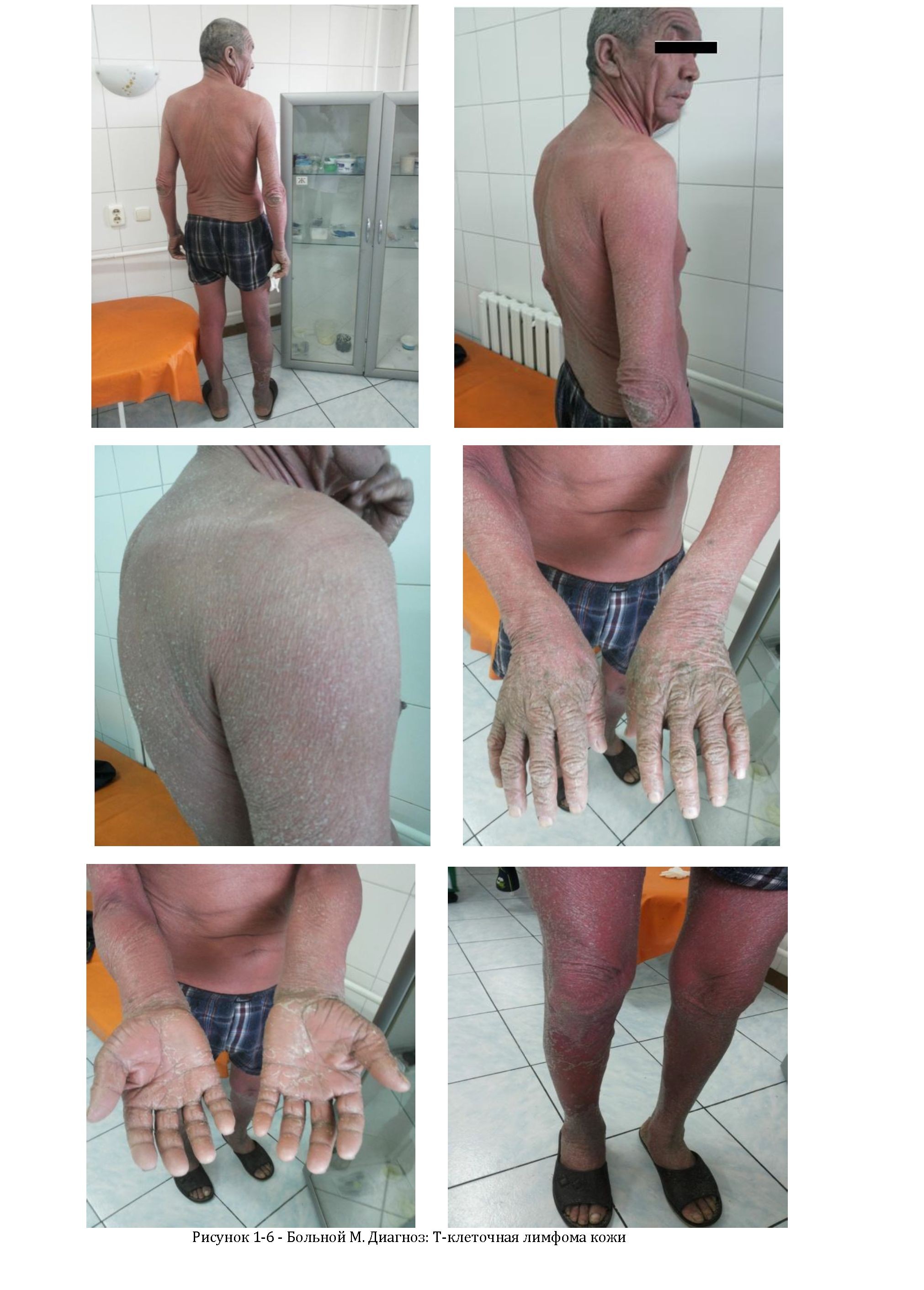
Материалы и методы. Под нашим наблюдением, находился больной М. в возрасте, 62 года, поступил в клинику НИКВИ, в отделение дерматологии с жалобами на высыпания, шелушение, интенсивный постоянный зуд кожи, повышение температуры до 380 С. Рос и развивался соответственно возрасту, от сверстников не отставая. Болезнь Боткина, туберкулез, венерические заболевания - отрицает. Гемотрансфузии, травмы, операции отрицает. Сопутствующая патология: артериальная гипертензия II ст. Наследственный анамнез не отягощен. Аллергологический анамнез не отягощен (рисунок 1-6) .
Считает себя больным в течение 3-х месяцев, когда появились первичные элементы в области в/ч головы. Начало заболевания связывает со стрессом. В августе 2014 года отмечает появление высыпаний, покраснение кожи. Получал стационарное лечение по месту жительства: название препаратов не помнит, без эффекта. Так, как процесс ухудшился, больной направлен в клинику НИКВИ на стационарное лечение.
При поступлении общее состояние больного тяжелое. Температура тела 38,20С. Наблюдается лимфаденопатия. Отмечается увеличение подмышечных, бедренных, паховых, кубитальных лимфоузлов. При прощупывании они имеют эластическую консистенцию, плотные и безболезненные, не спаяны с окружающими их тканями. Живот мягкий, безболезненный. Размер печени увеличен +2см, селезенка в пределах нормы. Изменений со стороны других внутренних органов нет.
Кожный патологический процесс хронический в стадии обострения, воспалительный, универсальный. Локализуется на коже лица, туловища, верхних и нижних конечностей. Патологический процесс представлен отечностью, выраженной гиперемией и инфильтрацией кожей. На поверхности выраженное большое количество крупных и мелких чешуйко-корок, вторичная эритродермия. В области кистей и стоп наблюдается выраженная инфильтрация кожи. Ногтевые пластинки кистей и стоп утолщены. Дермографизм красный (Рисунок 1-6).
Проведено обследование:
- ОАК: Hb 128 г/л, эрит.-3,8 х1012/л, лейк.-8,7х109/л, СОЭ 2 мм/час, тромб.- 291х109/л, гран.-55,9%, лимф.-38,0%, мон.- 6,1% (в пределах нормы).
- ОАМ: с/жел, уд. вес-1025, рН 5, сахар отр., белок отр., лейк.-2-3 в п/зр, плос. эпит.1-2 в п/зр, оксалаты++ (в пределах нормы).
- Анализ кала : яйца гельминтов не обнаружены.
- БХА: АЛТ 0,43 мккат/л, АСТ 0,48 мккат\л, глюкоза - 5,4ммоль/л, общий белок 72 г/л, билирубин общий 8,5мкмоль\л, тимоловая проба 0,25ед (в пределах нормы).
- Микрореакция: отрицательная.
Инструментальное обследование:
- Рентгенография ОГК: без патологии.
- ЭКГ: ритм синусовый, н\вольтный ЧСС 80 в мин, прерывается желудочковыми экстрасистолами. Нормальное положение ЭОС. Признаки гипертрофии левого предсердия, левого желудочка. Нарушение процессов реполяризации в миокарде.
- УЗИ: признаки склероза печени I ст., капиллярная гемангиома печени, застой желчи в желчном пузыре. ДЖВП, признаки хронического панкреатита.
• Биосия кожи : В препарате кожа. Роговой слой разрыхлен с очагами паракератоза, роговые пробки в углубленных эпидермиса. В эпидермисе умеренный акантоз с удлинением и расширенеием книзу эпидермальных выростов. Субэпидермальный отек. Сосуды сосочкового слоя дермы расширены, полнокровны, вокруг них лимфо- гистиоцитарный с примесью плазматических клеток инфильтраты. В верхней части дермы отмечались очаговые, местами сливающиеся инфильтраты, состоящие в основном из лимфоцитов с церебриформными ядрами.
Проведено лечение: S. Diprospani 2,0 в/м однократно; S. Calcium Gluconati 10% 10,0 в/м 1 раз в день; Tab. Fexofen 180 mg по 1 таб 1 раз в день; Mix. Pavlov по 1 ст/л 3р/день; S. Magnii sulfatis 33% по 50мл утром натощак; Tab. Carbonis Activati 0,25мг 7 таб. утром натощак; S.Pyridoxini hydrohloridi 5% 1,0 мл в/м; S. Acidi Ascorbinici 5% -2,0мл в/м 1 р/д; S.Dextrani 200,0 мл в/в капельно, через день; S. Metotrexati ( Методжект) 30 мг в/м 1р/нед.; Tab. Acidi Folici 0.001 мг 5т 2 раза в день; местно: на туловище 5 % салициловая мазь, ланолин, целестодерм 2 раза в день; На ВЧГ серно- салициловая мазь; местно: на туловище 5% серно-дегтярная мазь 2 р в день.
Заключение: На основании морфологической картины, гистологической картине можно думать о злокачественной лимфоме кожи.
СПИСОК ЛИТЕРАТУРЫ
- Каламкарян А.А. Клиника и терапия ретикулезов кожи. - Ереван: 1983. - 174 с.
- Козинец Г.И., Лезвинская Е.М., Персина И.С. Клетки Сезари // Проблемы гематологоии. - 1980. - №4. - С. 44-49.
- Разнатовский И.М., Ястребов В.В. Организация лечебно-диагностической помощи больным лимфомами кожи в Ленинграде и Ленинградской области. - СПб.: Гемобластозы кожи, 1987. - С. 104-107.
- Родионов А.Н., Розанов Ю.М. Проточная ДНК-цитометрия в диагностике эритродермических лимфом кожи // Вестн дерматологии. - 1986. - №3. - С.4-8.
- Шапошников О.К., Гентер Е.И., Родионов А.Н. Функциональное состояние лимфоцитов и лимфатических узлов у больных злокачественными лимфомами кожи // Вестн дерматологии. - 1982. - №8. - С. 4-7.
- Bakels V., Vanoostveen J.W., Geerts M.L. et al. Frequency and prognostic significance of clonal T-cell receptor beta gene rearrangements in lymph nodes of patients with mycosis fungoides. J Pathol. - 1993. - №3. - Р. 249-255.
- Borowitz M.J., Weidner A., Olsen E.A., Picker L.J. Abnormalities of circulation T-cell subpopulations in patients with cutaneous T-cell lymphoma. Cutaneous lymphocyte - associated antigen expression on T-cell correlates with extent of diseases // Leukemia. - 1993. -№7. - Р. 859-863.
- Burg G., Domman S., Dummer R. Malignant lymphoma of the skin // Therapeutische Umschau. - 1993. - №50. - Р. 828-834.
- Chan J.K.C., Banks P.M., Cleary M.L. et al. A revised European-American classification of lymphoid neoplasms proposed by the International lymphoma study group // Am J Clin Pathol. - 1995. - №101(5). - Р. 543-550.