В настоящее время возрастает число людей с приобретенным иммунодефицитом. Эта группа наиболее подвержена инфекциям нижних дыхательных путей, которые могут являться причиной гибели. Согласно литературным данным, у 25-60% ВИЧ - инфицированных поражаются легкие (1, 2). В связи с этим весьма актуальной является проблема этиологической диагностики и лечения пневмоний у данной группы пациентов. Описан клинический случай пневмоцистной пневмонии у ВИЧ – инфицированного больного. Данный случай демонстрирует сложности, возникающие при диагностике, тактике ведения и лечения пациента, с которыми может столкнуться врач любой специальности.
Актуальность: Одним из наиболее известных и значимых возбудителей оппортунистических пневмоний у ВИЧ- инфицированных пациентов остаются пневмоцисты (Pneumocystisjirovecii) (3). Число больных пневмоцистной пневмонией составляет от 5,6 до 8,5 % из всех госпитализированных больных с диагнозом СПИДа (4).При исследовании периферической крови специфических изменений при пневмоцистной пневмонии не наблюдается. Часто регистрируются изменения, характерные для поздних стадий ВИЧ-инфекции: анемия, лейко- и тромбоцитопения
- . В диагностике пневмоцистной пневмонии помогает высокий уровень СОЭ (которая может достигать 80 мм/ч и выше). Рентгенологические изменения при пневмоцистной пневмонии являются неспецифичными и могут варьировать от нормальных данных до различной степени двусторонних и обычно симметричных инфильтратов в легких (6). При выполнении КТ органов грудной клетки выявляют двусторонние интерстициальные поражения легочной ткани, зоны затемнений по типу «матового стекла» или участки консолидации, чередование участков нормальной легочной ткани и участков инфильтрации. Самым важным для пневмоцистной инфекции является высокая клиническая настороженность
- . Для клинической картины пневмоцистной пневмонии в группе ВИЧ-инфицированных пациентов типично подострое начало заболевания, которое чаще начинается с появления общей слабости, повышения температуры тела, сопровождающейся ознобом, повышенной потливостью. Одышка — наиболее ранний симптом пневмоцистной пневмонии, наблюдающийся практически у всех больных; она нарастает постепенно: в начале заболевания одышка возникает только при физической нагрузке (что должно насторожить врача с учетом молодого возраста большинства пациентов), в разгаре болезни появляются признаки прогрессирующей дыхательной недостаточности при наличии скудных физикальных данных и рентгенологических проявлений. Таким образом, ни одно из вторичных заболеваний с поражением легких у больных ВИЧ-инфекцией не протекает с такой выраженной дыхательной недостаточностью, как пневмоцистная пневмония (6). Также установлено, что тяжесть и исход ВИЧ- ассоциированной пневмоцистной пневмонии различаются у пациентов с впервые диагностированной ВИЧ-инфекцией в сравнении с теми, кто знал о своем ВИЧ-статусе (3). К сожалению, ни одна комбинация симптомов, клинических признаков и результатов рентгенологических данных не является диагностическим критерием пневмоцистной пневмонии, а ее диагноз в настоящее время основывается на микроскопической визуализации характерных форм на окрашенных препаратах дыхательных путей (7).
Цель исследования: описание оригинального случая развития пневмоцистной пневмонии у ВИЧ - инфицированного больного.
Материалы и методы: Проведен анализ развития пневмоцистной пневмонии у ВИЧ - инфицированного больного.
Анализ полученных результатов: Приводим данные собственного клинического наблюдения. Мужчина 27 лет, поступил в пульмонологическое отделение ГКБ №1 г. Алматы с диагнозом: Пневмония внебольничная в нижних долях обоих легких, тяжелое течение. ДН 2 ст.
Жалобы при поступлениинаповышение температуры тела до 38 гр. С, одышку в покое, усиливающуюся при малейшем движении, чувство нехватки воздуха, облегчение только после вдыхания кислорода, редкий непродуктивный кашель, слабость.
Из анамнеза заболевания:прогрессирующаяодышка беспокоит больного в течение 2- х месяцев. Когда одышка стала беспокоить при малейшей физической нагрузке, затем в покое, больной неоднократно вызывал скорую помощь, которая оказывала симптоматическую терапию. В течение последней недели до поступления в стационар стала повышаться температура тела до 38-39 гр., беспокоила слабость, в связи с чем больной обратился в поликлинику, где осмотрен специалистами: терапевтом, невропатологом, эндокринологом, кардиологом, психиатром.
Невропатологом назначено лечение по поводу постравматической энцефалопатии, без эффекта. В связи с продолжающейся, прогрессирующей одышкой, лихорадкой и слабостью пациент вызвал скорую помощь, доставлен в ГКБ №1. На рентгенограмме грудной клетки: Интерстициальный отек легких. Двухсторонняя нижнедолевая пневмония. Обострение хронического бронхита. В связи с этим больной госпитализирован в пульмонологическое отделение.
Из анамнеза жизни: Вирусный гепатит, туберкулез, венерические заболевания отрицает. Операция по поводу врожденного вывиха левого тазобедренного сустава много лет тому назад, травма головного мозга в июне 2014 г. Обратился врачу, назначено МРТ головного мозга, где выявлены признаки постравматической энцефалопатии, получал курс терапии у невропатолога, у которого находится под наблюдением. Наследственность не отягощена.
При осмотре: состояние больного при поступлении тяжелое из-за интоксикации и дыхательной недостаточности, в сознании. Кожные покровы бледные, на ощупь влажные, имеется небольшой диффузный цианоз. Перкуторно в легких: в S9, 10 с обеих сторон - притупление перкуторного звука. Аускультативно: на фоне ослабленного везикулярного дыхания в S9, 10 с обеих сторон выслушиваются мелкопузырчатые влажные хрипы. ЧДД - 20 в мин. Сердечные тоны приглушены, ритм правильный. ЧСС-86 в мин. АД - 110/70 мм.рт.ст.
По данным лабораторно-инструментальных методов исследования:
Общий анализ крови: умеренный лейкоцитоз, палочкоядерный сдвиг, ускорение СОЭ (40 мм/ч). Анализ мочи: незначительная протеинурия. Биохимические анализы крови без патологии. Кровь на стерильность: результат отрицательный. Были получены положительные анализы крови на ВИЧ из городского центра AIDS. Общий анализ мокроты: цвет - сероватый; характер-слизистый; эпителий: 4-5 в поле зрения; лейкоциты: 4-5 в поле зрения. Анализ мокроты на туберкулез методом GХPERT: результат отрицательный.

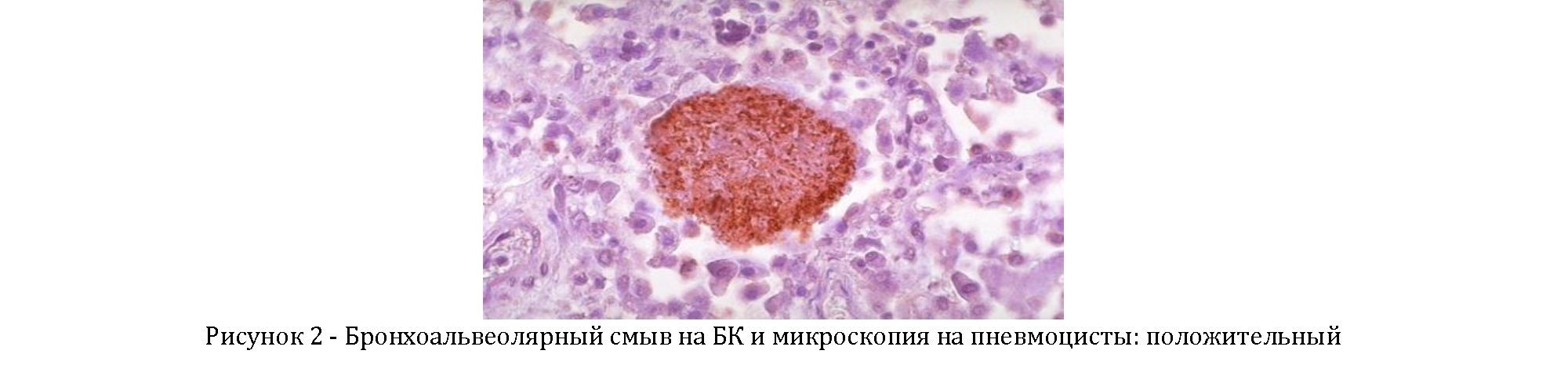 Бронхоальвеолярный смыв на БК: отрицательный; на пневмоцисты: положительный. ЭКГ: Синусовая тахикардия, ЧСС - 111 в минуту. ЭОС - вертикальная. Нарушение процессов реполяризации в миокарде. ЭХОКГ - без патологии. УЗИ органов брюшной полости: Диффузные изменения паренхимы печени и поджелудочной железы. Спленомегалия.
Бронхоальвеолярный смыв на БК: отрицательный; на пневмоцисты: положительный. ЭКГ: Синусовая тахикардия, ЧСС - 111 в минуту. ЭОС - вертикальная. Нарушение процессов реполяризации в миокарде. ЭХОКГ - без патологии. УЗИ органов брюшной полости: Диффузные изменения паренхимы печени и поджелудочной железы. Спленомегалия.
КТ ОГК: КТ картина диффузного поражения интерстиция обоих легких. Признаки легочной гипертензии.
Больной проконсультирован специалистами из городского центра AIDS: ВИЧ, IV клиническая стадия. Пневмоцистная пневмония.
Консультация фтизиатра: данных за туберкулез не выявлено. Группа риска. Консультация невропатолога: Резидуальная энцефалопатия. Астено-невротический синдром. Состояние больного прогрессивно ухудшалось, в связи с чем он был переведен в отделение интенсивной терапии (ОРИТ). В ОРИТ проведено лечение: бисептол, трувада, эфервен, нистатин, КМА, FDP, преднизолон, эуфиллин, дигоксин, анальгин, димедрол, омегаст, азитромицин, брюзепам, цефтриаксон, амбро, фраксипарин, актовегин, леволет, цеф 3, цеф-4, аскорбиновая кислота, микосан, флуконазол, микосист, квамател, глицин, амитирптилин, дротаверин.
Несмотря на проводимую терапию,состояние больного оставалось крайне тяжелым, произошла остановка сердечной деятельности, констатирована биологическая смерть.
Заключительный клинический диагноз: Двухсторонняя пневмоцистная пневмония с субтотальным поражением обоих легких, тяжелое течение. ДН 3. Фоновое заболевание: ВИЧ, IV клиническая стадия. Сопутствующее заболевание: Резидуальная энцефалопатия. Астено - невротический синдром. Причина смерти: легочно-сердечная недостаточность.
Паталогоанатомический диагноз:Двухсторонняя тотальная фиброзная пневмония с фокусами карнификации.
Двухсторонний фиброзно-гнойный плеврит. Гнойный бронхит. Легочно-сердечная недостаточность, кровоизлияния в паренхиму легкого, ателектазы и дистелектазы легкого, очаги некоронарного повреждения миокарда, некроз эпителия почечных канальцев, белковая дистрофия печени, некробиоз вещества головного мозга, отек мозга и мягких мозговых оболочек, диапедезные кровоизлияния в паренхиму внутренних органов, под серозные и слизистые оболочки, эрозивно-геморрагический гастрит.ВИЧ инфекции по клиническим данным.
Таким образом, данный клинический случай подтверждает, что пневмоцистная пневмония у ВИЧ - инфицированного больного - это сложное и разнообразное по клинической картине заболевание. Диагностика достаточна трудна и проводится на основании совокупности жалоб, анамнеза, клиники и рентгенологических данных. Особенностью данного клинического случая являлось то, что у пациента не было в анамнезе данных, указывающих на наличие иммунодефицита.Однако верный алгоритм диагностики пневмонии после получения положительных результатов исследования крови на ВИЧ позволил установить диагноз и доказать её этиологию. Широкое распространение данного контингента больных должно повысить настороженность врачей в отношении ВИЧ-инфекции, что позволит избежать ошибок в диагностике и лечении осложнений данного заболевания.
СПИСОКЛИТЕРАТУРЫ
- BadriM. etal. Association between tuberculosis and HIV desease progression in a high tuberculosis prevalence area // Int. J. Tuberc. Lung Dis. - 2001. - V. 5, N3. - P. 225-232.
- Bozzette S.A. et al. A controlled trial of early adjunctive treatment with corticosteroids for Pneumocystis carinii pneumonia in the acquired immunodeficiency syndrome // N. Engl. J. Med. - 1990. - V. 323. - P. 1451-1457.
- Matthew W. Fei Severity and outcomes of Pneumocystis pneumonia in patients newly diagnosed with HIV infection : an observational cohort study / Matthew W. Fei [et al.] // J. Infect. Dis. — 2009. — Vol. 41, N 9. — P. 672-678.
- Самитова Э. Р. Диагностика пневмоцистной пневмонии у больных ВИЧ-инфекцией / Э. Р. Самитова [и др.] // Инфекционные болезни. — 2007. — Т. 5, № 4. — С. 66-68.
- Ермак Т. Н. Лечение пневмоцистной пневмонии при ВИЧ-инфекции / Т. Н. Ермак // Фарматека. — 2003. — № 13. — С. 17-21.
- Ермак Т. Н. Оппортунистические (вторичные) заболевания у больных ВИЧ-инфекцией в Российской Федерации : структура, клиническая диагностика, лечение. Ч. 1. Туберкулез. Пневмоцистнаяпневмония / Т. Н. Ермак // Фарматека. — 2010. — № 4. — С. 54-56.
- Laurence HuangAn Official ATS Workshop Summary : Recent Advances and Future Directions in Pneumocystis Pneumonia (PCP) / Laurence Huang [et al.] // Proceedings of the American Thoracic Sociеty. — 2006. — Vol.3. — Р. 655-664.