В статье рассматривается проблема карДиоваскулярной патологии при ревматои∂ном артрите (РА) и системной красной волчанке (СКВ). Приводятся Данные ретроспективного исследования по изучению карДиоваскулярного риска при РА и СКВ, прове∂енного на базе НИИ карДиологии и внутренних болезней. В статье описываются основные причины повышенного карДиоваскулярного риска при РА и СКВ, Даны рекомендации по мерам снижения карДиоваскулярного риска при Данных заболеваниях.
Изучение динамики количественных показателей здоровья населения, свидетельствует об увеличении социальной значимости патологии костно-мышечной системы. Среди всех регистрируемых в качестве причин нетрудоспособности классов заболеваний болезни костномышечной системы занимает второе место по случаям и третье - по дням нетрудоспособности [1,3,4,5]. После них следуют болезни системы кровообращения. Факторы риска развития сердечно-сосудистых заболеваний имеют значение и при ревматических заболеваниях. Сердечнососудистые заболевания (CCЗ) являются довольно распространенной, но в то же время мало изученной проблемой среди пациентов, страдающих ревматологическими заболеваниями [6,7,8]. Ведущей причиной снижения продолжительности жизни при РА и СКВ являются кардиоваскулярные осложнения, связанные с атеросклеротическим поражением сосудов (инфаркт миокарда (ИМ), застойная сердечная недостаточность, синдром внезапной смерти), развивающиеся у этих больных примерно на 10 лет раньше, чем в популяции [1,3,5,9]. внимание исследователей в последние годы привлекает изучение активности иммунного воспаления, ее роли в прогрессировании сердечно-сосудистых заболеваний, что особенно актуально с позиций потенциальной обратимости данных изменений под влиянием терапии. Утверждение о роли цитокинов в повреждении эндотелия при атеросклерозе нашло подтверждение при изучении таких медиаторов воспаления, как интерлейкин-1, интерлейкин-3, фосфолипаза А2, интегрин МАС-1, при этом процессе. Важным медиатором воспаления суставов, например, при РА является фактор некроза опухоли a (ФНО-a), который также является маркером сосудистого иммунного поражения и атеросклеротического процесса в стенке сосудов [7]. Полагают, что повышение уровня триглицеридов (ТГ), снижение концентрации ХС ЛПВП и увеличение выработки свободных жирных кислот на фоне высокой активности аутоиммунного процесса связано со способностью «провоспалительных» цитокинов и острофазовых белков подавлять активность липопротеинлипазы (ЛПЛ). [9,10]. Дисфункция эндотелия, рассматривающаяся как наиболее ранний «предиктор» атеросклеротического поражения сосудов [4,5,11], выявляется при РА и СКВ как на ранней, так и поздней стадиях заболевания, независимо от активности болезни и наличия кардиоваскулярных факторов риска [5,6,12,13]. Своевременная диагностика у пациентов с РА и СКВ факторов риска развития атеросклероза, и более агрессивная терапия может препятствовать его прогрессированию [4,5,6,10,11,15].
Цель исследования: рассчитать риск возникновения кардиоваскулярных нарушений у пациентов с СКВ и РА; провести сравнительный анализ кардиоваскулярного риска (КВР) при СКВ и РА с общепопуляционным риском; сравнить КВР при РА и СКВ.
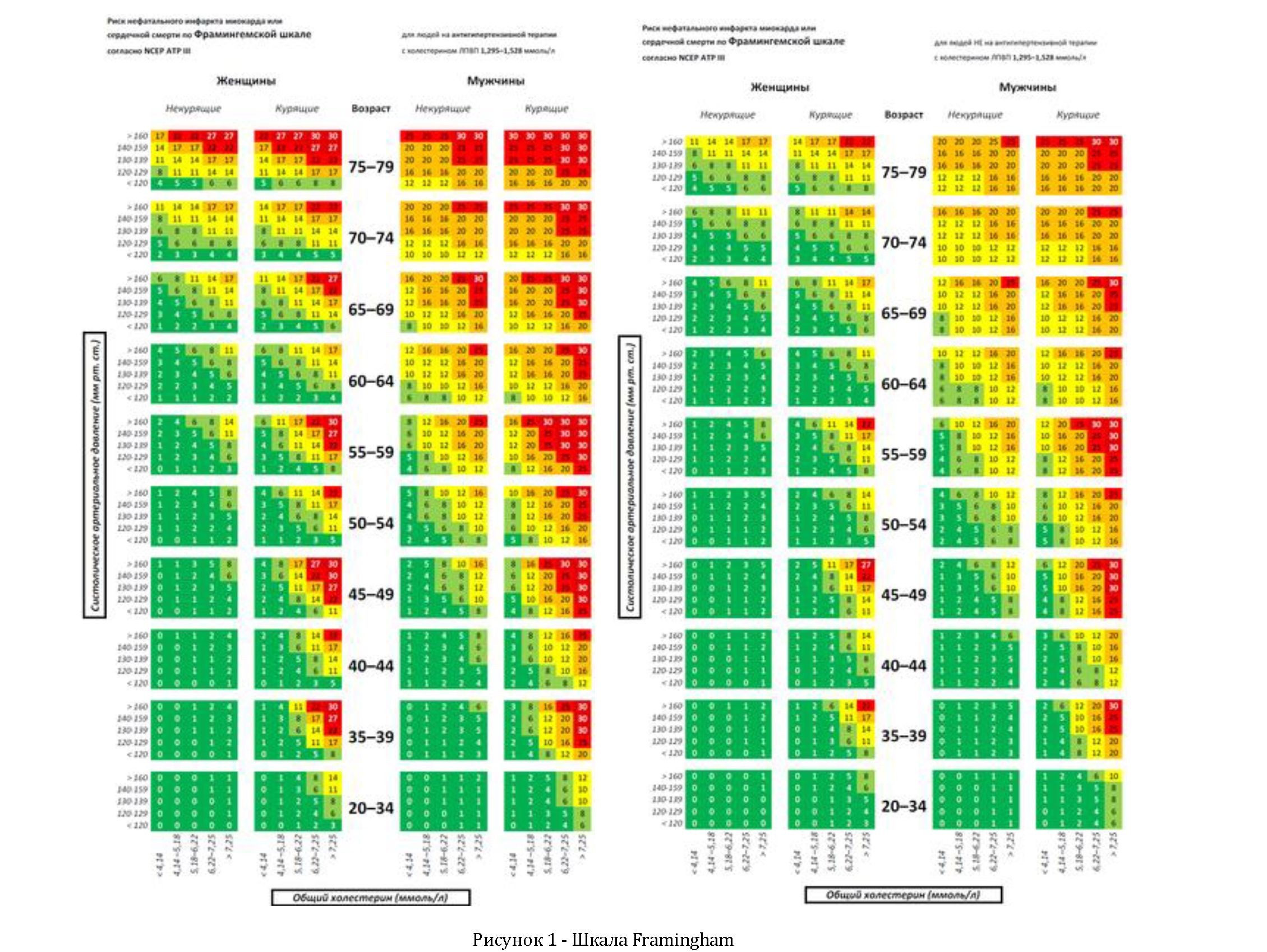
Материалы и методы. Проведен ретроспективный анализ историй болезни 34 пациентов с диагнозом СКВ и 55 пациентов с диагнозом РА на базе НИИ кардиологии и внутренних болезней г. Алматы. Средний возраст пациентов с РА- 47,7+27,8 лет, из них 47 (85,5%) - женщин, 8 (14,5%) - мужчин, с СКВ - 35,9+15,9 лет, 30 (88,2%) - женщин, 4 (11,8%) - мужчины. Таким образом, соотношение пациентов с РА и СКВ составляло 61,8% и 38,2% соответственно. Для расчета КВР при РА и СКВ нами была использована шкала Framingham (рисунок№1), которая позволяет рассчитать 10летний риск возникновения основных коронарных событий (смерть от ИБС, нефатальный инфаркт миокарда) (Таблица 1). Анализировались такие факторы риска, как: наличие сердечно-сосудистых заболеваний в анамнезе, возраст, пол, систолическое артериальное давление (САД), уровень общего холестерина (ОХС), наличие курения в анамнезе, антигипертензивная терапия в анамнезе. Также анализировались факторы риска, непосредственно связанные с основным заболеванием, такие как средняя длительность заболевания, активность заболевания, внесуставные проявления, серологические маркеры активности заболевания, особенности проводимой терапии. В качестве группы контроля была взята группа пациентов гастроэнтерологического профиля, без сопутствующей кардиоваскулярной и ревматологической патологии сопоставимых по возрасту (средний возраст 45,1+ 16,7 лет) и полу (50 (71,4%) женщин и 20 (28,6%) мужчин) с основной группой.
Таблица 1 - Градация КВР по шкале Framingham
|
Риск |
Процент КВР |
|
Высокий |
> 20 % |
|
Средний |
10-20% |
|
Низкий |
< 10% |
|
№ |
Клинические признаки |
Количественные показатели |
|
1. |
Всего больных |
55 |
|
2. |
Женщин |
47 (85,5%) |
|
3. |
Мужчин |
8 (14,5%) |
|
4. |
Средний возраст больных |
47,7+27,8 |
|
5. |
Средняя длительность заболевания (годы) |
6,56 лет±4,9 |
|
6. |
Пациенты, получающие НПВП (диклофенак, мелоксикам) |
Регулярно -55 (100%); по требованию - 0. |
|
7. |
Пациенты с положительным ревматоидным фактором (серопозитивный РА). |
39 (71%) |
|
8 |
АЦЦП позитивность |
45 (81,8%) |
|
8. |
Рентгенологическая стадия |
II -29(52%)
|
|
9. |
DAS 28 до начала лечения ГМ |
5,8 ± 2,1 |
|
10. |
Функциональный класс |
|
|
11. |
Внесуставные проявления РА |
39 (69,9%) |
|
12. |
СРБ, мг/мл |
85,8 ± 5,99 |
Таблица 2 - Клиническая характеристика пациентов с РА
|
13. |
РФ, ЕД/мл |
195,7 ± 23,18 |
|
14. |
АЦЦП, ЕД/мл |
135± 14,5 |
|
15. |
ВАШ, мм. |
82,1±11,2 |
|
16. |
Базисная терапия синтетическими препаратами (количество пациентов) |
Метотрексат - 44 (80%) Сульфасалазин - 4 (7,3%) Лефлуномид-1 (1,8%) ГКС-2 (3,6%) Комбинированная базисная терапия -4 (7,3%) |
|
17. |
Количество пациентов, получавших ГИБТ |
|
Таблица 3 - Клиническая характеристика пациентов с СКВ
|
№ |
Клинические признаки |
Количественные показатели |
|
1. |
Всего больных |
34 |
|
2. |
Женщин |
30 (88,2%) |
|
3. |
Мужчин |
4 (11,8%) |
|
4. |
Средний возраст больных |
35,9+15,9 |
|
5. |
Средняя длительность заболевания (годы) |
7,3лет+5,2 |
|
6. |
Пациенты, получающие ГКС (метипред, преднизолон) |
Регулярно -24 (43,6%); по требованию - 2 (5,88%). |
|
10. |
Пациенты с положительными аДНК |
17(50%) |
|
11 |
Пациенты с положительным ANA |
16 (47,1%) |
|
12. |
Пациенты с положительными LE-клетками |
6 (17,65%) |
|
13. |
Пациенты с нефритом |
28 (82,4%) |
|
14. |
Пациенты с артритом |
26 (76,5%) |
|
15 |
Пациенты с серозитом |
22 (64,7%) |
|
16. |
Пациенты с поражением слизистой оболочки |
12 (15,9%) |
|
17. |
Пациенты с эритемой |
23 (67,6%) |
|
18. |
Пациенты с дискоидными высыпаниями |
17(50%) |
|
19 |
Пациенты с фотосенсибилизацией |
3 (8,82%) |
|
20. |
Базисная терапия синтетическими препаратами (количество пациентов) |
Циклофосфан - 3 (8,8%) ГКС-24 (43,6%) НПВС (диклофенак)-2 (5,9%) Комбинированная базисная терапия -5 (14,7%) |
Результаты и обсуждение: Среди пациентов с РА средняя длительность заболевания составила 6,56 лет ± 4,9, у пациентов с СКВ 7,3 лет+5,2. Доля пациентов с серопозитивным РА составила 39 (71%). Показатели С- реактивного белка (СРБ) на момент госпитализации в среднем составили 85,8 ± 5,99 мг/л, средние показатели ревматоидного фактора (РФ) 195,7 ± 23,18 Ед /мл. У 81,8% пациентов с РА определялась позитивность по АЦЦП. Средние показатели АЦЦП составили 135± 14,5 Ед/мл. Средняя активность заболевания по индексу DAS28 у пациентов с РА составила 5,8 ± 2,1. Среди пациентов с РА преобладала II рентген стадия 52%, III рентген стадия составила 41%, IV рентген стадия -7%. Также среди пациентов с РА преобладал I функциональный класс (ФК) - 71%, II ФК составил 22%, III ФК - 7%. Внесуставные проявления РА в анамнезе наблюдались у 69,9% пациентов. Показатели по визуальной аналоговой шкале (ВАШ) в среднем составили 82,1±11,2 мм. Все пациенты с РА регулярно принимали НПВП. Большинство пациентов с РА принимали в качестве базисной терапии метотрексат -80%, также в качестве базисной терапии применялся сульфасалазин -7,3%, лефлуномид - 1,8%, глюкортикостероиды (ГКС) - 3,6%. Комбинированная базисная терапия применялась у 4 пациентов (7,3%). Терапия генно-инженерными биологическими препаратами (ГИБП) проводилась у 5 пациентов: инфликсимаб у 2 пациентов (3,6%), ритуксимаб у 3 пациентов (5,4%) (Таблица 2).
Среди пациентов с СКВ положительные антитела к двуспиральной ДНК(аДНК) выявлены у 17(50%) пациентов, антинуклеарные антитела (ANA) у 16 (47,1%) пациентов, LE клетки у 6(17,65%) пациентов. Среди пациентов с СКВ встречались проявления нефрита у 28 (82,4%) пациентов, артрита - у 26 (76,5%), серозита - у 22 (64,7%), поражения слизистых - у 12 (15,9%), эритемы - у 23 (67,6%), дискоидные высыпания встречались у 17(50%) пациентов, фотосесибилизация у 3 (8,82%) пациентов. ГКС (метипред, преднизолон) получали регулярно 24 (43,6%) пациентов, по требованию - 2 (5,88%) пациента. Пациенты с СКВ получали базисную терапию: циклофосфан - 3 (8,8%), ГКС-24 (43,6%), НПВС (диклофенак)-2 (5,9%), комбинированная базисная терапия - у 5 (14,7%) пациентов (Таблица№3).
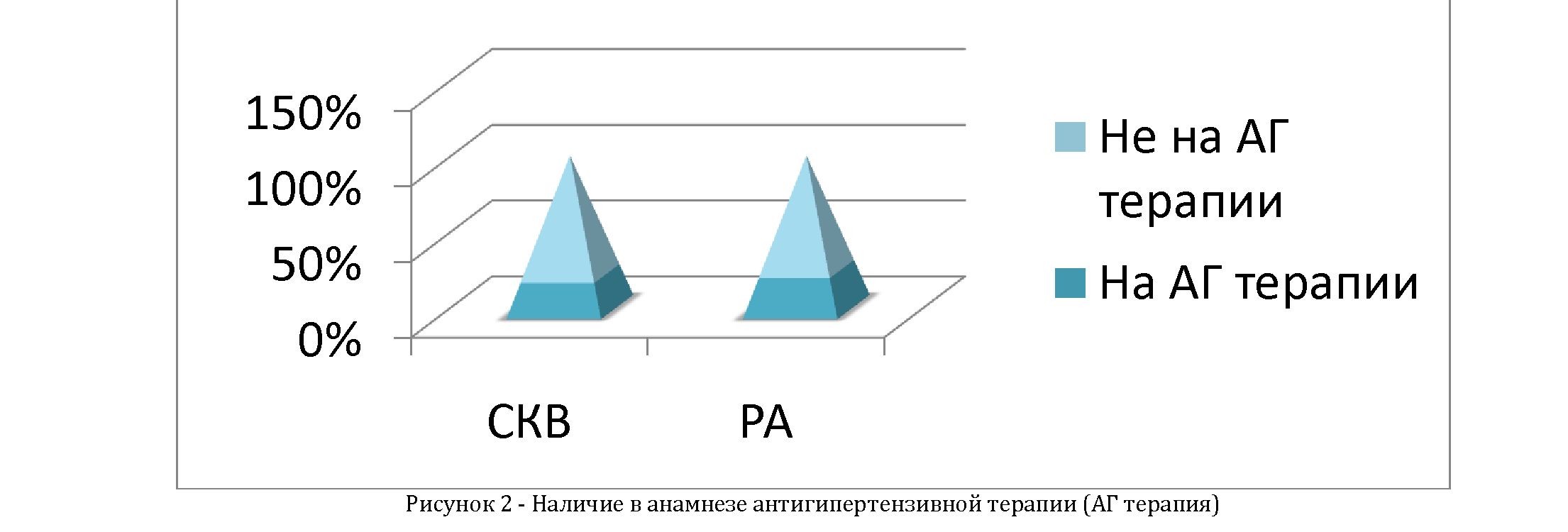
Курение в анамнезе в группе контроля встречалось чаще (70%), чем среди пациентов с РА (22%) и СКВ (59%). Антигипертезивная терапия в анамнезе у пациентов с РА - у 25%, с СКВ - у 22% (рисунок 2), в группе контроля антигипертензивная терапия отсутствовала. Средние показатели АД у пациентов с РА составили 165 ± 90 мм.рт.ст., у пациентов с СКВ - 155 ± 90 мм.рт.ст., что значительно превышало показатели пациентов группы контроля- 125 ± 10 мм.рт.ст. Средние показатели уровня ОХС у пациентов с РА составили 4,7± 3,5 ммоль/л, у пациентов с СКВ - 4,3 ± 3,4 ммоль/л, в группе контроля - 3,1± 2,0 ммоль/л (Таблица 4).
|
Критерий |
РА 9 (N) |
СКВ (N) |
Группа контроля (N) |
|
Курение в анамнезе |
12 (22%) |
21 (59%) |
49 (70%) |
|
Антигипертензивная терапия в анамнезе |
14 (25%) |
8 (22%) |
Отсутствует у 100% пациентов |
|
АД, мм.рт.ст. |
165 ± 90 |
155 ± 90 |
125 ± 10 |
|
ОХС, ммоль/л |
4,7± 3,5 |
4,3 ± 3,4 |
3,1± 2,0 |
Таблица 4 - Характеристика пациентов по шкале Framingham
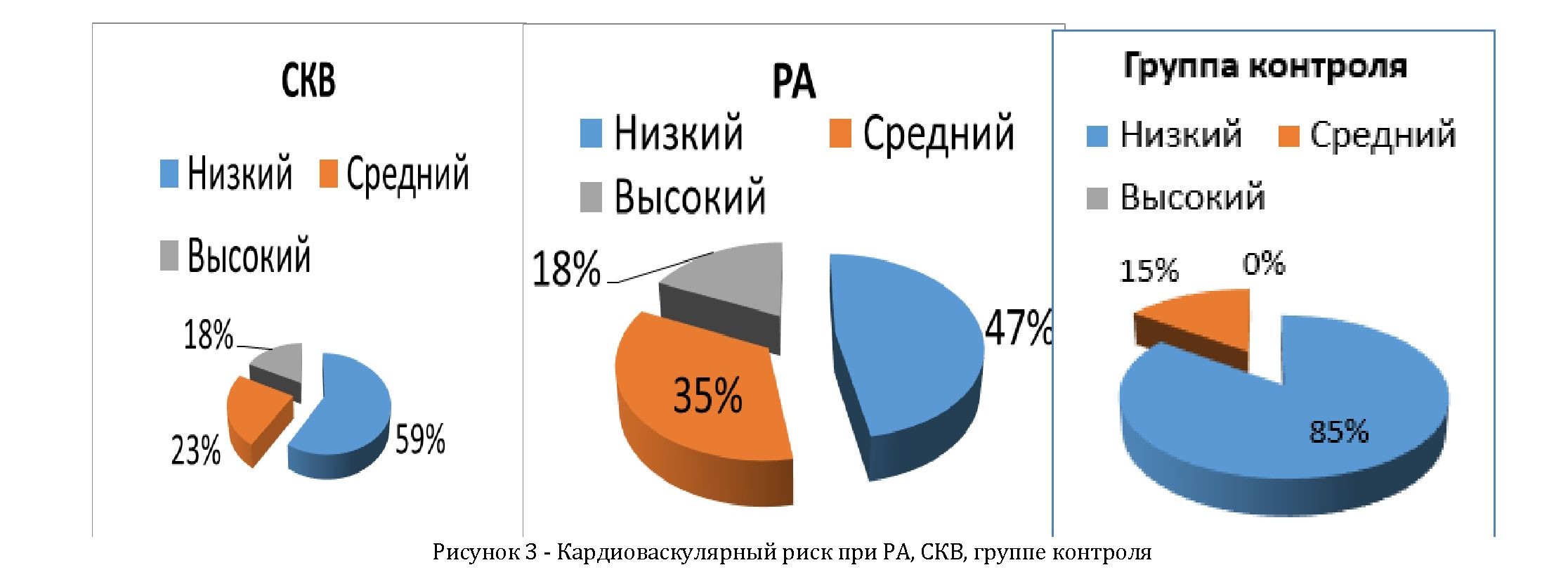
По результатам исследования было выявлено, что среди пациентов с РА высокий КВР встречается с частотой 18%, средний- 35%, низкий - 47%. Среди пациентов с СКВ высокий КВР встречается с частотой 18%, средний - 23%, низкий - 59%. В группе контроля высокий КВР встречается с частотой 0%, средний - 15%, низкий - 85% (Таблица 5, рисунок 3).
|
№ |
Показатель риска по шкале Framingham |
РА |
СКВ |
Группа контроля |
|
1 |
Высокий |
18% |
18% |
0% |
|
2 |
Средний |
35% |
23% |
15% |
|
3 |
Низкий |
47% |
59% |
85% |
Таблица 5 - Показатели КВР у пациентов с РА, СКВ и группе контроля
Выводы.
Таким образом, оказалось, что КВР у пациентов с РА и СКВ значительно повышен по сравнению с общей популяцией. КВР при РА и СКВ сравнительно одинаковый.
На основании этих данных можно сделать следующие выводы:
1.У пациентов с СКВ и РА повышенный КВР можно объяснить наличием, в дополнение к традиционным факторам риска, дополнительных факторов риска таких как: хроническое воспаление, эндотелиальная дисфункция, хроническая болезнь почек, утолщение комплекса интима медиа, иммуносупрессивная терапия.
- Повышенный кардиоваскулярный риск у пациентов с РА коррелирует с высокими показателями активности заболевания по клинико-лабораторным данным, наличием внесуставных проявлений при РА, серопозитивностью по РФ и АЦЦП, большой длительностью заболевания, приемом НПВП.
- Повышенный кардиоваскулярный риск у пациентов с СКВ коррелирует с высокими показателями активности
заболевания по клинико-лабораторным данным, тяжестью течения, большой длительностью заболевания, приемом ГКС.
Учет только традиционных факторов риска без оценки степени активности РА и СКВ и эффективности лечения не позволяет оценить в полной мере риск развития кардиоваскулярной патологии у пациентов с РА и СКВ. Наличие РА и СКВ является самостоятельным фактором риска развития атеросклероза у пациентов, не имеющих традиционных факторов риска ССЗ. Профилактика ССО у больных РА и СКВ представляет сложную задачу и требует взаимодействия между врачами различных специальностей, как на этапе диагностики, так и лечения.
СПИСОК ЛИТЕРАТУРЫ
- Boucelma M, Haddoum F, Chaudet H, Kaplanski G, Mazouni-Brahimi N, Rezig-Ladjouze A, Brouri M, Berrah A.Cardiovascular risk and lupus disease.IntAngiol. - 2011 Feb. - 30(1). – Р.18-24.
- Bourré-Tessier J, Huynh T, Clarke AE, Bernatsky S, Joseph L, Belisle P, Pineau CA.Features associated with cardiac abnormalities in systemic lupus erythematosus.Lupus.2011 Dec; 20(14):1518-25. Brady S.R., de Courten B., Reid C.M. The role of traditional cardiovascular risk factors among patients with rheumatoid arthritis. J Rheumatol. – 2009. - 36(1). – 34 р.
- Chen PY, Chang CH, Hsu CC, Liao YY, Chen KT. Systemic lupus erythematosus presenting with cardiac symptoms: a case series from an emergency physician prospective. Am J Emerg Med. 2014 Jul 1.pii: S0735-6757(14)00488-4.doi: 10.1016/j.ajem.2014.06.036.
- Cypienė A, Dadonienė J, Rugienė R, Ryliškytė L, Kovaitė M, Petrulionienė Z, Venalis A, Laucevičius A. The influence of mean blood pressure on arterial stiffening and endothelial dysfunction in women with rheumatoid arthritis and systemic lupus erythematosus. Medicina (Kaunas). – 2010. - 46(8). – Р. 522-530.
- Demır K, Avcı A, Yılmaz S, Demır T, Ersecgın A, Altunkeser BB. Fragmented QRS in patients with systemic lupus erythematosus. ScandCardiovasc J. 2014 Aug; 48(4):197-201.doi: 10.3109/14017431.2014.935801. Epub 2014 Jul 18.
- D. J. Pennell and N. G. Keenan, “Coronary microvascular dysfunction in systemic lupus erythematosus identified by CMR imaging,” JACC. – 2011. - vol. 4. - no. 1. - Р. 34–36.
- El-Gabalawy H, Guenther LC, Bernstein CN. Epidemiology of immune-mediated inflammatory diseases: incidence, prevalence, natural history, and comorbidities. J Rheumatol Suppl. – 2010. – 85. – Р. 2–10.
- FDA approves Benlysta to treat lupus. [Last accessed on 2011 Mar 28].
- Furie R, Petri M, Zamani E et al. A phase III, randomized, placebo-controlled study of belimumab, a monoclonal antibody that inhibits B lymphocyte stimulator, in patients with systemic lupus erythematosus. Arthritis Rheum. 2011. 63(12):3918–30. DOI: 10.1002/art.30613.
- Fischer K, Brzosko M. Diagnosis of early atherosclerotic lesions, and selected atherosclerotic risk factors, in patients with systemic lupus erythematosus. Pol Arch Med Wewn. -2009 Nov. - 119(11). – Р. 736-742.
- Frieri M. Accelerated atherosclerosis in systemic lupus erythematosus: role of proinflammatory cytokines and therapeutic approaches. Curr Allergy Asthma Rep. 2012 Feb. 12(1):25-32.doi: 10.1007/s11882-011-0236-1. Review.
- Европейские рекомендации по профилактике сердечно-сосудистых заболеваний в клинической практике. Рациональная фармакотерапия в кардиологии. – 2008. - №3. – С. 1-40.
- Попкова Т.В., Новикова Д.С., Насонов Е.Л. Атеросклероз при ревматических заболеваниях. В кн.: Ревматология: клинические рекомендации. - M.: ГЭОТАР-Медиа, 2010. – С. 678—702.
- Peters M.J., Symmons D.P., McCarey D.W., et al. EULAR evidence-based recommendations for cardiovascular risk management in patients with rheumatoid arthritis and other types of inflammatory arthritis- TASK FORCE “Cardiovascular risk management in RA”. Ann. Rheum.dis., 2010. – 69 р.
- Мещерина Н.С., Князева Л.А. «Влияние терапии на параметры жесткости артериального русла у больных ревматоидным артритом». Вестник новых медицинских технологий – 2013 – № 1 Электронное издание.