На основании анализа результатов Диагностики и лечения 1071-го больного с раком толстой кишки, осложненным кишечной непроходимостью, авторами Дана более Детальная оценка некоторых клинических и Диагностических показателей.
Актуальность проблемы. В последние годы отмечается постоянный рост заболеваемости и смертности от рака толстой кишки. Обращает на себя внимание низкая выявляемость заболевания на ранних стадиях [1; 2; 3]. Большая часть больных раком толстой кишки госпитализируется в общехирургические отделения в экстренном порядке в связи с нарушением кишечной проходимости [1 - 4].
Целью исследования явилась разработка и обоснование системы оптимизации диагностики рака толстой кишки, осложненного нарушением кишечной проходимости.
Материалы и методы. Анализируемый клинический материал (1071 больной) разделен на 3 группы. Компенсированное нарушение кишечной проходимости наблюдается у большинства больных (713 человек - 67%). Реже отмечалось субкомпенсированное нарушение проходимости (196 больных - 18%), требующее особой подготовки. Особое внимание привлекает группа с декомпенсированным нарушением кишечной проходимости. Клинически она проявляется острой кишечной непроходимостью, что ограничивает время для полноценного онкологического исследования, а результаты лечения на порядок хуже, чем у больных с компенсированным и субкомпенсированным нарушением проходимости. Эта группа составила 162 больных (15%). Исследованные нами больные распределились в зависимости от стадии рака толстой кишки следующим образом: 1 стадия - 25 больных (2%); 2 стадия - 155 (14%); 3 стадия - 563 (53%); 4 стадия - 328 (31%). Наиболее частой локализацией рака, осложненного нарушением кишечной проходимости, является прямая кишка (42%), на втором месте сигмовидная кишка (22%). В других анатомических областях толстой кишки и первично множественный рак встречались значительно реже. Отмечается значительное преобладание опухолей левой половины толстой кишки (69%).
Результаты и обсуждение. Компенсированное нарушение кишечной проходимости преобладает на всех стадиях рака толстой кишки, особо выражено в первой стадии (96%). Частота возникновения субкомпенсированного нарушения кишечной проходимости максимальна на стадиях II и III (24%> и 21%>). В дальнейшем, с развитием опухолевого процесса, ее частота уменьшается до 13%. Острая кишечная непроходимость чаще возникает на последней стадии рака (20%).
Важным фактором развития нарушения кишечной проходимости является сужение просвета толстой кишки. Сужение менее 1,0 см сопровождалось клиникой декомпенсированного нарушения кишечной проходимости у 93% больных, что требовало экстренного оперативного лечения. При сужении просвета от 1 до 1,5 см острая кишечная непроходимость развивается лишь у 1% больных. С развитием нарушения проходимости клиника рака (снижение массы тела, патологические выделения, пальпируемая опухоль) имела место относительно постоянно. В то же время все с нарастающей частотой отмечались признаки нарушенной проходимости. На первом месте вновь оставался все тот же «квадрант симптомов»: боль в животе, тошнота и рвота, задержка стула и газов, вздутие живота. В процессе развития от компенсированного нарушения проходимости до острой кишечной непроходимости становились более выраженными и частыми изменения выслушиваемой перистальтики, шум плеска, перитонеальные симптомы. Лихорадка встречается не часто (до 8%), с присоединением воспалительных осложнений.
Компенсированная степень нарушения кишечной проходимости при раке ободочной кишки проявлялась слабо выраженной клиникой. Отмечался неустойчивый стул или запоры до 2-3 суток (24%), возможно сопровождаемые небольшим вздутием живота (2%), быстро проходящими спастическими самостоятельно слабительных удовлетворительное. При пальпации живота определялась увеличенная в диаметре толстая кишка. На обзорных рентгенограммах живота выявлялось расширение ободочной кишки до 5 см, ее умеренная пневматизация, ячеистость тени. Уровней жидкости не было. По данным ирригоскопии и эндоскопических исследований выявлялись сужение просвета кишки более 1,5 см (93%). При УЗИ органов брюшной полости определялись расширение толстой кишки до 5 см, умеренная пневматизация, визуализация правых отделов толстой кишки и гаустризация у 25% больных, синдрома внутрипросветного депонирования жидкости в тонкой кишке не выявлялось. Оценка тяжести состояния больного по SAPS - до 3 баллов.
болями (9%). Запоры регулировались больными и диетой. Состояние обычно приемом больных Субкомпенсированная степень нарушения кишечной проходимости при раке ободочной кишки проявлялась частыми кишечными расстройствами. У больных появлялись запоры до 3-5 суток, преобладающие над поносами (80%), наблюдались признаки «кишечного дискомфорта», периодически и достаточно регулярно возникали тошнота, вздутие живота (35%), сопровождающиеся схваткообразными болями (64%), нарушением отхождения газов. Схваткообразные боли, вздутие живота периодически исчезали спонтанно или на фоне лечения, наступало временное улучшение состояния. Некоторые больные отмечали появление патологических выделений (22%). Состояние больных обычно было удовлетворительным (65%), однако, с появлением симптомов эндогенной интоксикации, общее состояние ухудшалось. При осмотре отмечалось умеренное вздутие живота, симптомы раздражения брюшины отсутствовали, при пальпации определялся престенотический участок толстой кишки, раздутый газами и калом. При аускультации определялось усиление перистальтики. На обзорной рентгенограмме брюшной полости отмечалась пневматизация и расширение ободочной кишки до 6 см у 45% больных, ячеистость тени толстой кишки у 63%, единичные уровни жидкости (8%о). По данным ирригоскопии и эндоскопических исследований выявлялось сужение просвета кишки опухолью до 1,5-1,0 см у 96% больных. По данным УЗИ определялись расширение толстой кишки до 6-8 см, с визуализацией, пневматизацией и гаустрацией правых отделов толстой кишки у 50% больных, синдром внутрипросветного депонирования жидкости не более 15%) обнаружен у 13,2% больных. Оценка тяжести состояния по SAPS от 4 до 7 баллов.
При компенсированном и субкомпенсированном нарушении кишечной проходимости ректороманоскопия позволила диагностировать рак у 47% больных. Эндоскопическое исследование способствовало выявлению локализации онкологического процесса, оценке степени сужения просвета кишки, выполнить биопсию опухоли. У некоторых больных удавалось произвести декомпрессию кишки.
Декомпенсированное нарушение кишечной проходимости при раке толстой кишки сопровождалось наиболее выраженными и часто встречающимися симптомами: боль в животе (97%), задержка отхождения стула и газов (97%), вздутие живота (99%), тошнота (81%), нарушение перистальтики (78%). У больных, поступивших в клинику позже 24 часов после начала развития нарушения кишечной проходимости, отмечалось быстрое прогрессирование этих симптомов. При аускультации определялись усиление или отсутствие перистальтики, «шум плеска». Перитонеальная симптоматика отмечена у 36% больных. Ведущую роль в диагностике нарушения кишечнойпроходимости сохраняет рентгеновский метод. При острой кишечной непроходимости нами были выявлены горизонтальные уровни жидкости у 94% больных, пневматизация и расширение ободочной кишки до 8 см у 85%. Свободный газ в брюшной полости был обнаружен у 6% больных. Больные в тяжелом состоянии нуждаются в ограниченном числе каких-либо дальнейших исследований. При выраженной картине острой кишечной непроходимости, подтвержденной обзорным рентгеновским исследованием, они должны оперироваться в ближайшие часы от поступления. Экстренное ультразвуковое исследование при острой обтурационной кишечной непроходимости выполнялось у 62% больных. При этом умеренная пневматизация с визуализацией правых отделов ободочной кишки и гаустр выявлена у 97% больных; синдром внутрипросветного депонирования жидкости в тонкой кишке в 83%. Нарушение перистальтики кишечника визуализировалось у 13% больных, выпот у 39%. Экстренная ректороманоскопия выполнялась у 54% больных. При этом в 55% выявлена опухоль, стенозирующая просвет прямой кишки. Экстренная фиброколоноскопия выполнена у 26% больных с острой кишечной непроходимостью, в 98% случаев была диагностирована раковая обтурация просвета ободочной кишки. Экстренная ирригоскопия выполнялась у 25% больных. Данное исследование позволило во всех случаях выявить рак, что показывает его высокую диагностическую ценность. По данным ирригоскопии и эндоскопических исследований выявлялось сужение просвета кишки опухолью менее 1,0 см у 99% больных. Состояние больных оценивалось как тяжелое, оценка тяжести по SAPS 8 и более баллов.
На основании анализа результатов обследования и лечения 1071 больного раком толстой кишки, осложненного нарушением кишечной проходимости, наиболее целесообразен следующий алгоритм действий хирурга (Рисунок 1).
Выводы.
1 Разработана оценка степеней нарушения кишечной проходимости, основанная на учете клинико-лабораторных данных, комплексе инструментальных методов (обзорная рентгенография брюшной полости, ультразвуковое исследование органов брюшной полости, ректороманоскопия, колоноскопия, ирригоскопия), системе интегральной оценки тяжести состояния SAPS, что позволяет обосновать выбор лечебной тактики.
2. Компенсированное нарушение проходимости дает возможность одномоментно полноценно исследовать больных, подготовить и выполнить оперативное
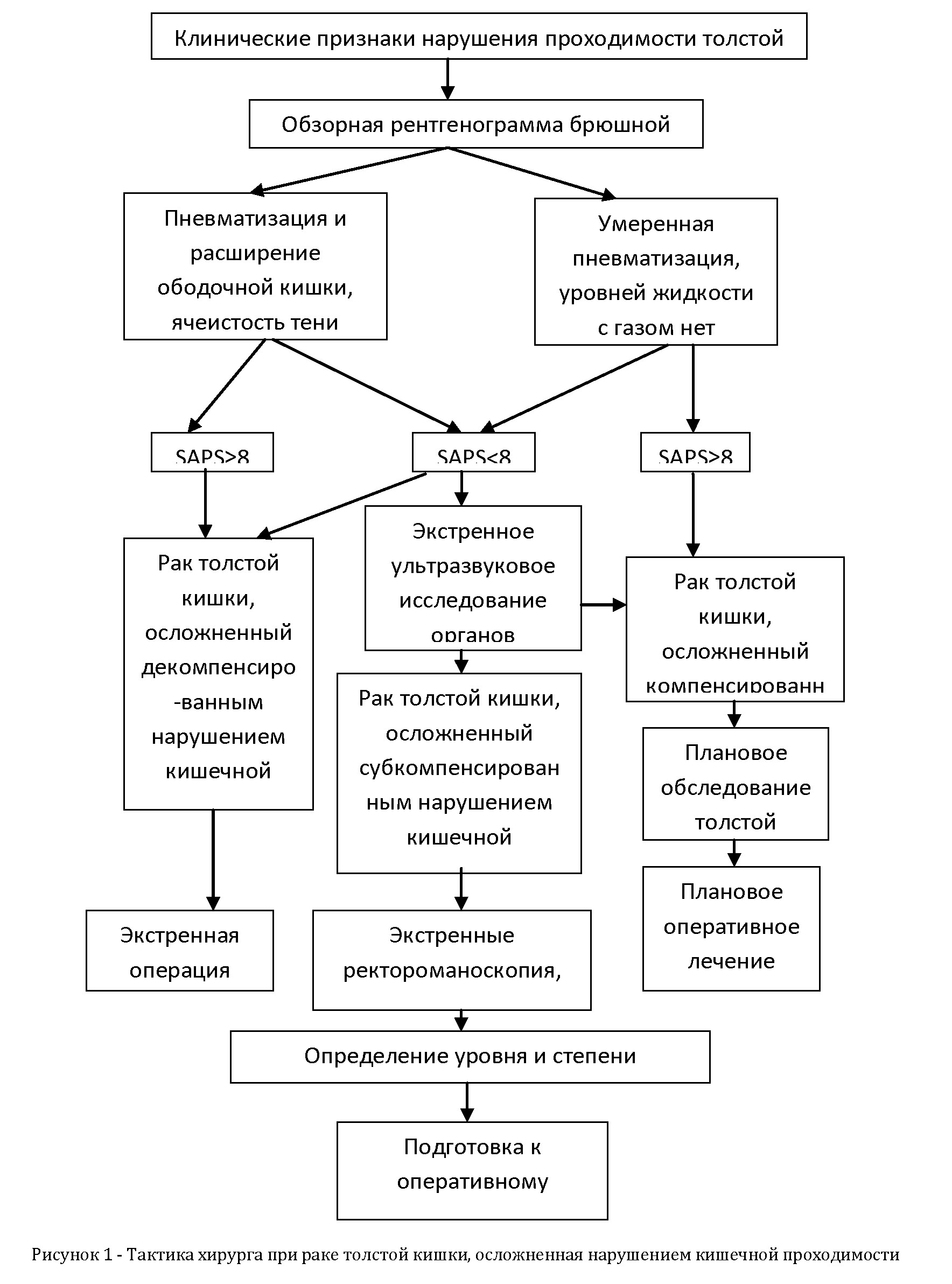
вмешательство в плановом порядке, соблюдая онкологические принципы. Субкомпенсированное нарушение проходимости позволяет подготовить больного к операции в течение нескольких дней и выполнить оперативное вмешательство в дневное время, в полном объеме. Декомпенсированное нарушение проходимости (острая кишечная непроходимость) предписывает выполнение экстренной операции.
3. Статистически значимыми показателями проявления эндогенной интоксикации являются вещества низкой и средней молекулярной массы, определение уровня которых позволяет выявлять выраженность эндогенной интоксикации и возможность прогнозировать развитие послеоперационных осложнений.
СПИСОК ЛИТЕРАТУРЫ
- Coviello L.C. Surgical Management of Nonpolypoid Colorectal Lesions and Strictures in Colonic Inflammatory Bowel Disease http://www.ncbi.nlm.nih.gov/pubmed/24975535 / Stein SL. -Gastrointest. Endosc. Clin. N. Am. - 2014 Jul. - 24(3). - Р. 447-454.
- Muto T. Recent advances in diagnosis and treatment of colorectal T1 carcinoma / Oya M. - Dis. Colon. Rectum. - 2003 Oct; - 46(10 Suppl). Р. 89-93.
- Yang X.F. Diagnosis and management of acute complications in patients with colon cancer: bleeding, obstruction, and perforation / Pan K.Chin. J.Cancer.Res. - 2014 Jun. - 26(3). - Р. 331-340.
- Lièvre A. Management of patients over 80 years of age treated with resection for localisedcolon cancer: Results from a French referral centre / [V. Laurent, T.Cudennec, F.Peschaud, et. al] - Dig. Liver. Dis. - 2014 Jun 4. -Р. 1590-8658. - (14) 00363-6.