Результаты клинического анализа неврологических проявлений артеривенозных мальформаций головного мозга показали, что учет локализации мальформации и ее осложнений, помогает определиться с объемом консервативной терапии и возможного эндоваскулярного вмешательства, что дает возможность улучшить прогноз заболевания и в организации профилактики грозных осложнений.
Введение. Артериовенозные мальформации (АВМ) мозга представляют собой достаточно часто встречающуюся и в тоже время малоизученную сосудистую патологию. Так, по имеющимся в литературе данным, частота АВМ в популяции составляет 1,4 случаев на 100 тыс. населения в год [5,9], а клиническая манифестация наблюдается в 2-6 случаях на 100 тыс. населения в год [4]. Было установлено, что в 8,9 % случаях АВМ являются причиной нетравматических внутричерепных кровоизлияний, и в 10-15 % служат причиной ранней летальности больных [1,2,4,6-8]. При вскрытии лиц, умерших от спонтанного субарахноидального кровоизлияния, в 10-20% выявляются АВМ сосудов головного мозга с аневризмами. АВМ наиболее чаще выявляются во 2 - 4 десятилетии жизни, и, как обычно, только после развития каких либо осложнений. В популяции АВМ с практически одинаковой частотой выявляются среди лиц женского и мужского пола.
Клинически наблюдаются следующие варианты проявления АВМ: спонтанные внутричерепные кровоизлияния, очаговые неврологические дефекты и судорожные припадки. Так, по литературным данным у 20-69% больных, манифестация заболевания проявляется судорожным припадком на фоне очагового неврологического синдрома, а у остальной части – внутричерепными кровоизлияниями. У 7-14% больных, вслед за судорожным припадком, в течение последующего первого года, развиваются кровоизлияния [13,8], и у 18% больных судорожный припадок наступает на фоне кровоизлияния в мозг. В современной литературе до сегодняшнего времени имеются единицы научных работ, посвященных детальному исследованию судорожного синдрома у больных с АВМ головного мозга в зависимости от локализации, формы, объема патологических образований. Еще меньше изучены и описаны клиническое наблюдение и динамика судорожного синдрома при АВМ головного мозга после хирургического и эндоваскулярного лечения на фоне противоэпилептической терапии. Эти аспекты проблемы нуждаются в детальном анализе.
Материалы и методы: проведен анализ 89 случаев верифицированных АВМ головного мозга. Больные находились на стационарном лечении в РНЦЭМП с 2008 по 2013гг. Все пациенты поступали в экстренном порядке с предварительным диагнозом «Судорожный синдром», «геморрагический инсульт». Средний возраст больных составил 30 ± 10,6 лет Из них, лица мужского пола составили 56 (62,9%), а женского - 33 (37,1%) случаев. Причиной госпитализации у 36 пациентов (40,4%) явился судорожный синдром, а в остальных 53 (59,6%) случаях - кровоизлияния в мозг . Всем больным производилось детальное клиниконеврологическое и нейро-офтальмологическое обследование. Верификация диагноза осуществлялась на основании ЭЭГ, КТ и МРТ головного мозга, МСКТ- ангиографии интракраниальных сосудов, а также церебральной ангиографии. 42 (47%) пациента поступили с ранее диагностированными АВМ.
Результаты и обсуждение: Всем больным в целях диагностики АВМ, а в 13 (14,6%) случаях для осуществления эндоваскулярного ее выключения произведена церебральная ангиография. В результате которого были установлены АВМ головного мозга следующей локализации: бассейне передней мозговой артерии у 16 (17,9%) больных, в бассейне средней мозговой артерии у 34 (38,2%), в бассейне задней мозговой артерии у 9 (10,1%), в бассейнах передней и средней мозговых артерий - 17 (19,1%), в бассейнах средней и задней мозговых артерий - 8 (8,9%), в бассейне основной артерии - у 5 (5,6%).
В результате клинического анализа обследованных нами больных были установлены следующие неврологические проявления АВМ мозга: различные варианты кровоизлияний в головной мозга и/или его оболочки, эпилептический синдром.
В 11 (12%) случаях больные были госпитализированы в связи с клиникой геморрагического инсульта. При этом у 6 (6,7%) больных диагностировано субарахноидальное кровоизлияние, у 5 (5,6%) геморрагический инсульт в виде внутрижелудочкового кровоизлияния. Эпилептический синдром при АВМ головного мозга носил вторично- генерализованный характер.
В исследование было включено 36 случаев больных с АВМ головного мозга, осложненных эпилептическим синдромом. Среди них 13 случаев составили лица женского пола, 23 - лица мужского. Средний возраст больных составил 27 ± 6,8 лет. Был произведен анализ в возрастном и половом аспекте в разрезе локализации и клинической характеристики эпиприпадков. По возрастной градации среди обследованных, подростки составили 5 случаев, юноши и девушки -20 и взрослые 15 больных. По локализации АВМ головного мозга: супратенториально расположенные АВМ превалировали у больных подросткового и юношеского возраста, в общем, составляло 23 (63,8%). Субтенториально соответственно у юношей и взрослых 13 (36,2%). АВМ головного мозга в 25 (69,4%) случаев располагалась в левом полушарии головного мозга, а в 11 (30,6%) - в правом. Частотный анализ эпилептических припадков показал, что чаще всего эпилептические припадки отмечались у лиц с левополушарной локализацией (65%), особенно при височной, височнолобной локализации АВМ. У 61 (68,5%) больных в анамнезе отмечали неоднократные приступы генерализованных судорог. 3 (3,37%) пациента обратились в клинику с жалобами на впервые возникшие приступы судорог. У 37 (41,5) больных судороги сопровождались потерей сознания, а у 30 (33,7%)- без потери. При этом впервые возникшие судороги наблюдались только у одного пациента, во всех остальных случаях пациенты получали противосудорожную терапию, не зная истинную причину судорог.
Лечение выявленных АВМ головного мозга включало в себя консервативную терапию, направленную на купирование приступов судорог, лечение геморрагического инсульта. 45 (50,5%) больным произведена эмболизация АВМ: клеевым композитом гистоакрилом-липоидолом - 14 больным, металлическими эмболами - 14 больным, микроспиралями «Tornado»-12, а также клеевым композитом гистоакрилом- липоидолом и эмболами-5 пациентам.
Клинический пример.
Больной Х., 27 лет. И/Б №22836. Дата поступления: 22.06.09. Диагноз при поступлении: Симптоматическая эпилепсия с частыми парциальными моторными (левосторонний Джексон) и вторично-генерализованными судорожными приступами, обусловленными крупной АВМ правого полушария головного мозга.
Жалобы при поступлении: на повторяющиеся приступы судорог клонико-тонического характера в левых конечностях с последующей генерализацией и потерей сознания продолжительностью 3-5 мин.
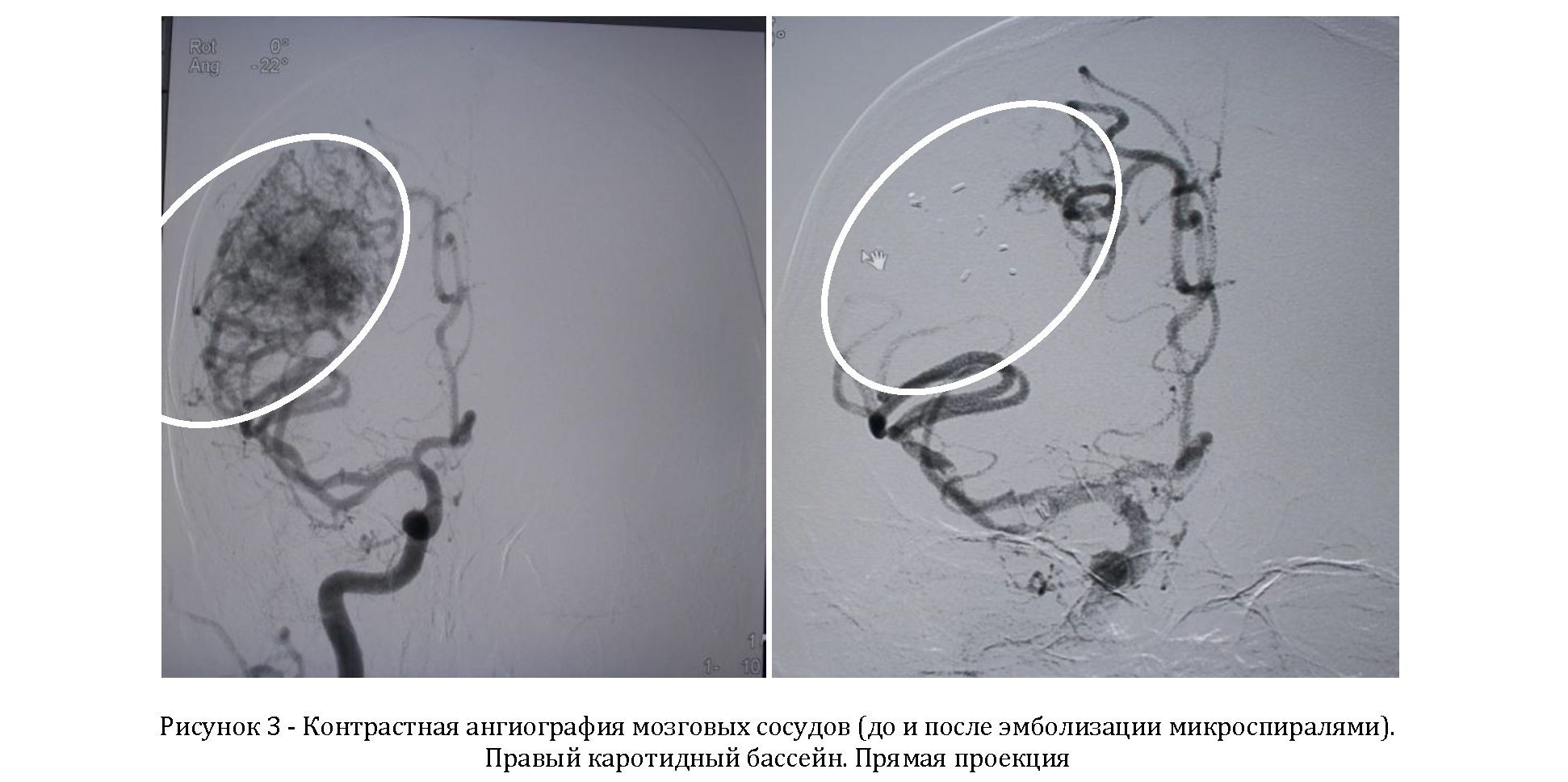
Анамнез: В течение многих лет страдал головными болями неуточненного происхождения. С 2005 г. отмечает эпизоды вышеописанных судорог частотой 1-2 раза в месяц, принимает противосудорожные препараты. На рисунке 1-3 представлены результаты МРТ и ангиографических исследований до и после эндоваскулярной эмболизации АВМ.
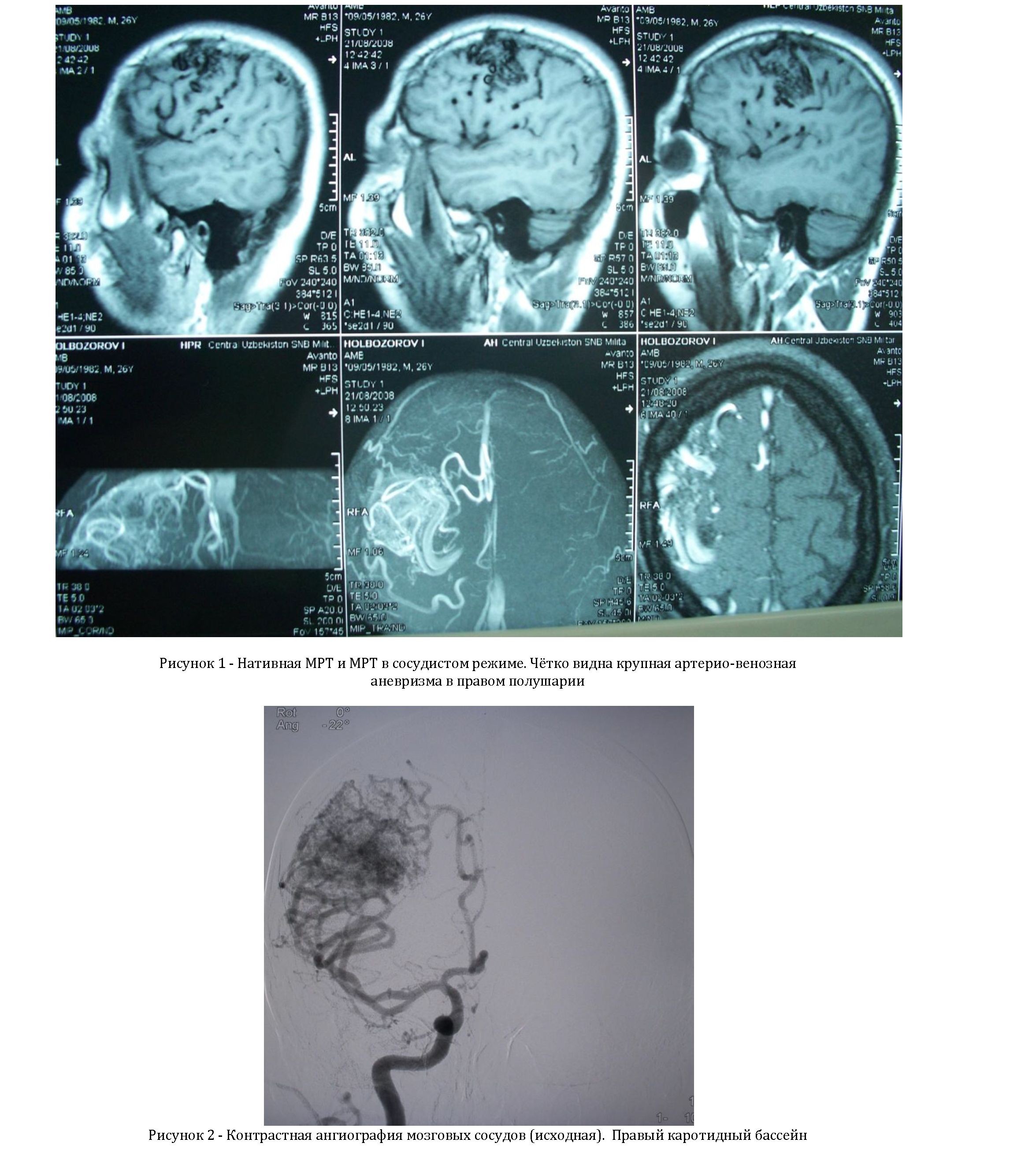
В результате эндоваскулярного вмешательства у больного приступы стали реже и полностью прекратилась вторичная генерализация. Приступы в течение первых двух месяцев ограничивались только моторными Джексоновскими, а затем, на фоне приёма 600 мг/сут карбомазепина, полностью прекратились. В настоящее время имеет место ремиссия длительностью 2,5 лет.
В целом результаты клинического анализа неврологических проявлений АВМ показали, что они чаще всего осложняются паренхиматозно-субарахноидальным кровоизлиянием, и соответствующим очаговым неврологическим дефектом. Эпилептические припадки при полушарных локализациях носят вторично- генерализованный характер, чаще отмечаются у лиц мужского пола, с левосторонней височной и височно-лобной локализацией. Эпилептический припадок может быть как отдельным проявлением АВМ, а так же признаком кровоизлияния в полушария головного мозга. Учет локализации АВМ и ее осложнений, помогает определиться с объемом консервативной терапии и возможного эндоваскулярного вмешательства, что дает возможность улучшить прогноз заболевания и в организации профилактики грозных осложнений.
СПИСОК ЛИТЕРАТУРЫ
- Васильев С.А., Зуев А.А. Разрыв внутричерепных артериовенозных мальформаций: патогенез, клиника, лечение // Неврологический журнал. - 2008. - №5. – С. 47-51.
- Вознисенская Н.Н., Свистов Д.В., Савелло А.В., Кандыба Д.В., Ландик С.А., Цибиров А.А., Бабичев К.Н. Влияние ангиоархитектоники артериовенозных мальформаций головного мозга на эффективность микрохирургических и внутрисосудистых вмешательств // Российский нейрохирургический журнал им. проф. А.Л. Паленова. - СПб.: 2011. - Т III. - №3. – С. 10-16.
- Гайдар Б.В. Практическая нейрохирургия. – СПб.: Гиппократ, 2002. – С. 329-337.
- Свистов Д.В.: Автореф. дис. канд. мед. наук. – СПб.: 1993. – С. 52-63.
- Тул Д.Ф. Сосудистые заболевания головного мозга: руководство для врачей / пер. с англ.; под ред. акад. РАМН Е.И. Гусева, проф. А.Б.Гехт. – 6 изд. – М.: ГЭОТАР – Медина, 2007. - 608 с.
- McCormick W.F. Pathology of vascular malformations of the brain // Intracranial Arteriovenous Malformations. – Baltimore: Williams and Wilkins, 1984. – P. 44-63.
- Michelsen W.J. Natural history and pathophysiology of arteriovenosus malformations // Clin. Neurosurg. – 1973. – Vol. 26. – P. 307.
- Rustam Al-Shahi, Charles Warlow. A systematic review of the frequency and prognosis artriovenous malformations of the brain in adults // Brain. - 2001. – 124. –P. 1900-1926.
- Stein B.M, Solomon RA. Arteriovenous malformations of the brain // Neurological surgery: a comprehensive reference guide to the diagnosis and management of neurosurgical problems / ed. by J.R.Youmans. – Vol.2. – Philadelphia: WB Saunders. – 1990. – Р. 254-348.