Транзиторные ишемические атаки обладают этиопатогенетическим разнообразием. Особенности клинического течения ТИА зависят от фактора риска, филогенетической неоднородности пораженных структур головного мозга, своевременности и адекватности проводимого лечения. Прогностически неблагоприятными факторами трансформации ТИА в МИ являются пожилой возраст, сочетание таких факторов риска, как артериальная гипертензия, кардиогенный фактор, сахарный диабет, длительность неврологической симптоматики более 1 часа и преимущественно каротидная локализация пострадавшего сосудистого бассейна.
|
Фактор риска |
Количество наблюдений |
|
|---|---|---|
|
Абс. |
% |
|
|
Атеросклероз |
56 |
53,0 |
|
Артериальная гипертензия |
78 |
74,0 |
|
Кардиогенный - ИБС, ревматизм, пролапс |
40 |
38,0 |
Факторы риска ТИА у обследованных пациентов
Введение.
Транзиторная ишемическая атака (ТИА) - острое нарушение мозгового кровообращения ишемического характера, которое нередко предшествует ишемическому инсульту. Распространенность ТИА оценить сложно, потому что многие пациенты не придают преходящим кратковременным расстройствам существенного значения и не обращаются за консультацией к врачу. После перенесенной ТИА повышается риск развития не только инсульта, но и инфаркта миокарда и смерти от сердечнососудистых заболеваний. Например, в США в возрастной группе от 65 до 74 лет риск инсульта составляет 5-8% в год у людей, перенесших ТИА, и всего 1% при отсутствии ТИА; в течение 5 лет 60% людей, перенесших ТИА, умирают от сердечно-сосудистых заболеваний [1]. В настоящее время своевременная диагностика ТИА, определение прогноза возможного инсульта и других сердечно-сосудистых заболеваний, тактика ведения пациента после ТИА расцениваются как актуальные проблемы неврологии [2-5].
Таблица 1 -
В связи с вышеперечисленным целью исследования явилось изучение клинических проявлений различных вариантов транзиторных ишемических атак.
Материалы и методы.
Клиническая характеристика транзиторных ишемических атак нами проанализирована у 106 пациентов с ТИА, поступивших ургентно в нейрососудистое отделение ШГБСМП и ОКБ г. Шымкент.
Среди обследуемых было 70 женщин и 36 мужчин, их средний возраст составил 57 лет, причем в возрасте до 50 лет было 34 больных и старше 50 лет — 72 человека.
Результаты.
Семейный сосудистый анамнез присутствовал у всех поступивших больных. Характеризуя факторы риска, обусловившие развитие ТИА (Таблица 1) у обследованных, следует выделить атеросклеротический, гемодинамический, кардиогенный, вертеброгенный, негативное влияние вредных привычек.
Следует указать на наличие отягощающего сосудистого анамнеза в 94% случаев.
|
митрального клапана |
||
|---|---|---|
|
Вертеброгенный |
10 |
9,0 |
|
Соматогенный - сахарный диабет, ожирение, анемия |
4 |
4,0 |
|
Вредные привычки - курение, прием алкоголя |
24 |
23,0 |
|
Инсульты в анамнезе |
8 |
8,0 |
|
Прием оральных контрацептивов |
4 |
4,0 |
|
Наследственный фактор |
100 |
94,0 |
У 82 (77,0) % больного ТИА развилось в вертебробазилярном сосудистом бассейне. Эти данные совпадают с литературными, согласно которым соотношение ТИА вертебробазилярного и каротидного бассейнов составляет 4:1, в то время как при МИ это соотношение меняется в пользу каротидного сосудистого бассейна и составляет 1:4 или 1:5 [6-8].
Очаговые неврологические симптомы, которые встречались у пациентов с ТИА, разделились на симптомы выпадения — парезы, гипестезии, нарушения речи, зрения, атаксии и симптомы раздражения — парестезии, подергивания, галлюцинации, фотопсии. У 70 (66,0%) больных обследуемых наблюдались симптомы раздражения над симптомами выпадения.
Симптоматика ишемических атак в каротидном бассейне выявленная у больных, в целом соответствовала критериям ВОЗ (Таблица 2). Наиболее частым неврологическим синдромом ТИА каротидного бассейна были зрительные нарушения (транзиторная монокулярная слепота либо снижение зрения). Они, как правило, характеризовались снижением зрения или его полной утратой на стороне стенозированной сонной артерии, а также эпизодами внезапного ощущения «шторы» или «заслонки» перед глазами.
Таблица 2- Симптоматика каротидных транзиторных ишемических атак
|
Клинические синдромы |
Количество наблюдений |
|
|
Абс. |
% |
|
|
Оптико-пирамидный |
2 |
8,0 |
|
Брахиоцефальный парез |
18 |
75,0 |
|
Общемозговой |
10 |
45,0 |
|
Проводниковые сенсорные расстройства |
14 |
55,0 |
|
Корковая дисфазия |
4 |
19,0 |
|
Фокальные клонические судороги |
6 |
23,0 |
|
Монокулярная слепота |
2 |
8,0 |
|
Вегетативная дистония |
16 |
68,0 |
Наряду со зрительными расстройствами нередкими у наших больных были и двигательные в виде оптико-пирамидного синдрома, брахиофациального пареза, корковой дисфазии. Значительно реже ТИА протекали с пароксизмальными состояниями в виде кратковременных, продолжительностью несколько минут, фокальных клонических судорог в конечностях, контралатеральных стенозированной артерии.
В структуре клинических симптомов, характеризующих транзиторные ишемические атаки вертебробазилярного бассейна, ведущими были вестибулокохлеарные расстройства, которые проявлялись системным или несистемным головокружением, иногда сочетающиеся со снижением слуха или шумом в ухе, пошатыванием, умеренной атаксией (табл. 3). Нередкими также были вегетативные расстройства, чаще пароксизмального характера, в виде синкопальных состояний, вестибуловегетативных кризов, общемозговые явления, двигательные нарушения, которые проявлялись пирамидной недостаточностью по тетра- или гемитипу, диплопией, умеренной дизартрией, поперхиванием, порой икотой. Реже наблюдались транзиторная глобальная амнезия, мелькание или фотопсии с двух сторон.
Таблица 3- Симптомы вертебробазилярных транзиторных ишемических атак
|
Клинические синдромы |
Количество наблюдений |
|
|
Абс. |
% |
|
|
Вестибулокохлеарный синдром |
82 |
100,0 |
|
Легкий бульбарный |
14 |
17,0 |
|
Транзиторная глобальная амнезия |
6 |
7,0 |
|
Сенсорные расстройства |
50 |
61,0 |
|
Зрительная дисфункция |
60 |
73,0 |
|
Умеренный общемозговой |
66 |
80,0 |
|
Приступы drop-attacks |
18 |
22,0 |
|
Вегетативная дистония |
64 |
78,0 |
|
Анизорефлексия |
52 |
63,0 |
Было отмечено, что нередко провоцирующими моментами для возникновения стволовой симптоматики у пациентов с ТИА являлись резкий поворот или запрокидывание головы. Подобные ситуации, как правило, характерны для нарушений мозгового кровообращения, обусловленных стенозом позвоночных артерий, сочетающихся с грубым шейным остеохондрозом.
Обычно подобные ТИА сопровождались внезапным падением без выключения сознания, судорог и энуреза и диагностировались как drop-attaсks. В развитии данных состояний можно предположить связь с преходящей ишемией ретикулярной формации и последующим выключением постурального тонуса. У одного пациента ночные стволовые ТИА провоцировались храпом. Ишемия медиобазальных областей височных долей, которая наблюдалась у 6 обследуемых, сопровождалась развитием глобальной амнезии — утратой памяти на события, имевшие место в течение определенного промежутка времени. Больные в этот период были не вполне адекватны, утрачивали план поведения, нечетко излагали свои мысли. Вегетососудистые расстройства, наблюдаемые у пациентов, характеризовались колебаниями артериального давления, гипергидрозом, гипертермией, вестибуловегетативными пароксизмами.
Расстройства двигательной сферы атактического характера часто сочетаются с аспонтанностью и расстройствами мышечного тонуса, вестибулярными дисфункциями [9-10].
Результаты и обсуждение.
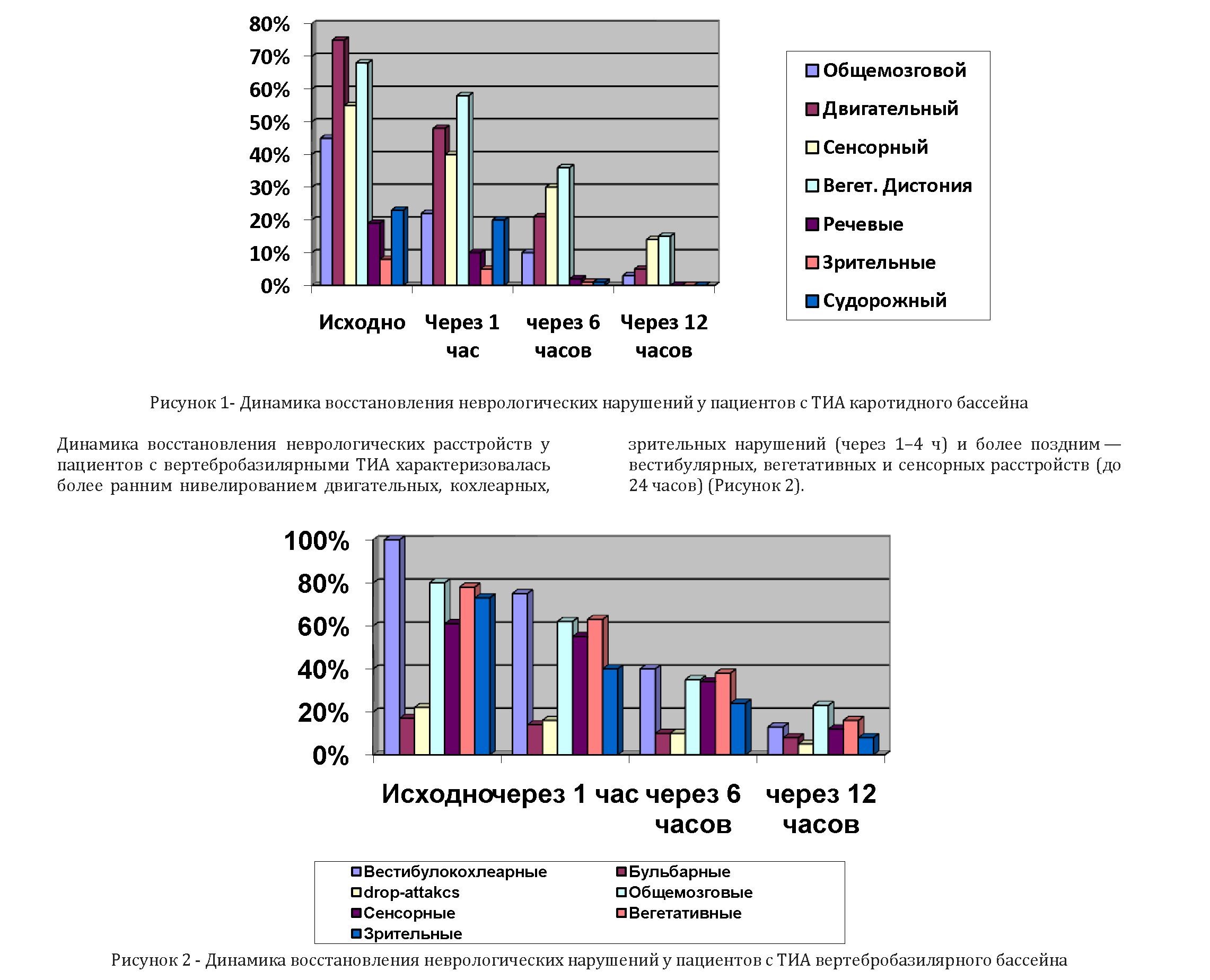
Представляет интерес последовательность регрессирования очаговых неврологических нарушений и их продолжительность во времени у пациентов с каротидными ТИА. В более ранние сроки (1–3 часа) восстанавливалась речь, исчезали брахиофациальные парезы, общемозговые симптомы. К концу первых суток нивелировались сенсорные и вегетативные нарушения (через 18–24 ч.) (Рисунок 1).
Характеризуя в целом последовательность восстановления патологической неврологической симптоматики у пациентов с ТИА обоих сосудистых бассейнов, следует отметить, что раньше регрессируют симптомы раздражения и двигательные нарушения, а более стойкими оказываются изменения сенсорного анализатора. Прогноз при ТИА представляет весьма сложную, многогранную и недостаточно изученную проблему. До настоящего времени неясно, почему ТИА вертебробазилярного бассейна возникают в 4 раза чаще, чем каротидного, а число каротидных инфарктов во столько же раз превышает число стволовых. Весьма убедительным представляется следующее объяснение: вертебробазилярная ишемия развивается в очень ограниченных по размерам стволовых структурах и сопровождается более яркой симптоматикой по сравнению с субклиническими проявлениями каротидной ТИА. Поэтому пациенты со стволовыми ишемиями раньше обращаются к врачу и активнее лечатся. В свою очередь, известно, что инфаркт мозга зачастую тяжелее протекает у больных, не имевших ТИА, по сравнению с пациентами, их перенесшими.
У обследованных нами больных, перенесших ТИА, неврологическая симптоматика регрессировала полностью абсолютно во всех случаях. Сроки ее исчезновения колебались во временном диапазоне следующим образом: в течение первого часа от развития ТИА неврологические нарушения исчезали только у 3 больных (6,0 %), через 3 часа — у 12 человек (23,0 %), через 6 часов — у 22 больных (42,0 %), то есть у большей части обследуемых неврологические симптомы удерживались до 6 часов.
Таким образом, в клинике ТИА существуют легкие, средние и тяжелые степени тяжести клинического течения, знание
которых можно с успехом использовать в прогнозировании возможной трансформации ТИА в мозговые инсульты. Наблюдения за нашими больными позволили установить различные исходы ТИА. Выздоровление наблюдалось у 90 больных (85 %), трансформация ТИА в инфаркт головного мозга имела место у 12 пациентов (11,0 %), повторные ТИА наблюдались в 4 случаях (4,0 %).
Установлена зависимость клиники ТИА от этиологического фактора. Такие факторы риска и их сочетание, как атеросклероз и шейный остеохондроз или атеросклероз и артериальная гипертензия, соответствовали преимущественной локализацией ТИА в вертебробазилярном бассейне, а сочетание церебрального атеросклероза с кардиогенными факторами или церебрального атеросклероза с сахарным диабетом способствовали более частому поражению каротидного бассейна. Учитывая этиопатогенетическую неоднородность ТИА следует проводить соответствующие терапевтические мероприятия, принимая во внимание наиболее вероятный вектор развития патологического процесса по атеротромботическому, кардиоэмболическому, вертеброгенному или гипертензивному типу. В связи с этим возникает необходимость разработки алгоритмов различных вариантов лечения в зависимости от этиопатогенетической неоднородности транзиторных ишемических атак.
Выводы.
Транзиторные ишемические атаки обладают этиопатогенетическим разнообразием. Особенности клинического течения ТИА зависят от фактора риска, филогенетической неоднородности пораженных структур головного мозга, своевременности и адекватности проводимого лечения. Прогностически неблагоприятными факторами трансформации ТИА в МИ являются пожилой возраст, сочетание таких факторов риска, как артериальная гипертензия, кардиогенный фактор, сахарный диабет, длительность неврологической симптоматики более 1 часа и преимущественно каротидная локализация пострадавшего сосудистого бассейна.
СПИСОК ЛИТЕРАТУРЫ
- Дифференциальная диагностика нервных болезней / Под ред. Г.А. Акимова и М.М. Одинака. — М.: Гиппократ, 2001. — С. 415439.
- Вінічук С.М. Судинні захворювання нервовоï системи. — К.: Наукова думка, 2009. — 250 с.
- Волошин П.В., Мищенко Т.С. Профилактика мозгового инсульта / / Здоров'я Украïни. — 2012. — № 5. — С. 14.
- Болезни нервной системы (руководство для врачей) / Под ред. Н.Н. Яхно. — М.: Медицина, 2005. — Т. 1.
- Виничук С.М. Стратегия лечения мозгового инсульта в первые часы и дни после его развития // Журн. практ. врача. — 2008. — № 5. — С. 4.
- Виберс Д.О., Фейгин В.Л., Браун Р.Д. Руководство по цереброваскулярным заболеваниям: Пер. с англ. — М.: 2009. — 672 с.
- Верещагин Н.В., Суслина З.А., Пирадов М.А. Принципы диагностики и лечения больных с острым нарушением мозгового кровообращения. — М.: 2010. — 320 с.
- Мастыкин А.С., Дривотинов Б.В., Апанель Е.Н. Гетерогенность нозологического понятия транзиторной ишемической атаки // Белорусский медицинский журнал. — 2014. — № 4. — С. 18-21.
- Суслина З.А., Верещагин Н.В., Пирадов М.А. Подтипы ишемических нарушений мозгового кровообращения: диагностика и лечение // Consilium Medicum. — 2011. — Т. 3. — № 5. — С. 26-26.
- Whisnant Y.P., Cartidge N. Е ., Elveback L.R. Carotid and vertebral bazilar transient ischemic attacks effect of anticoagulants hypertension and cardiac disorders on survival and stroke occurrence a population study // Ann. Neurol. — 2008. — Vol. 3, № 2. — С. 107 -115.