Коррекция АД в острый период инсульта, по-прежнему остается достаточно дискутабельной, и значимой проблемой. Актуальным является поиск оптимального диапазона артериального давления в остром периоде инсульта. Несмотря на большое количество антигипертензивных препаратов, перечень медикаментозных средств, используемых для лечения гипертонических кризов и резких подъемов артериального давления для парентерального применения, остается весьма ограниченным. К тому же некоторые из этих препаратов имеют достаточно серьезные побочные эффекты. Эффективность и безопасность Эбрантила признана в Европе и Северной Америке для контроля артериального давления при остром инсульте.
Актуальность: Сердечно-сосудистые заболевания продолжают оставаться одной из причин высоких показателей заболеваемости, инвалидизации и смертности. В структуре сердечно-сосудистых заболеваний одно из ведущих мест занимает артериальная гипертензия (АГ). На сегодняшний день четко доказано, что АГ – ведущий фактор риска инсульта, который носит модифицированный характер. И поэтому антигипертензивная терапия является неотъемлемой частью профилактики инсульта. Однако коррекция АД в острый период инсульта, по-прежнему остается достаточно дискутабельной, и значимой проблемой. Актуальным является поиск оптимального диапазона артериального давления в остром периоде инсульта. Однако, важен не только уровень АД в остром периоде инсульта, но и вариабельность АД. Прогноз ухудшается с повышением уровня среднего АД на каждые 10 мм Hg, а также с повышением вариабельности среднего АД на каждый 1 мм Hg. Не существует также окончательного мнения, насколько быстро можно снижать повышенное АД. Показано, что снижение систолического и диастолического АД более чем на 20 мм Hg в сутки ассоциируется с ухудшением в неврологическом статусе, увеличением объема инфаркта и худшим исходом через 3 месяца после дебюта инсульта.
Несмотря на большое количество антигипертензивных препаратов, перечень медикаментозных средств, используемых для лечения гипертонических кризов и резких подъемов артериального давления для парентерального применения, остается весьма ограниченным. К тому же некоторые из этих препаратов имеют достаточно серьезные побочные эффекты. Безусловно, тактика ведения больных с гипертоническими кризами основывается на особенностях клинической картины, а также зависит от наличия осложнений. Именно эти обстоятельства диктуют выбор препарата, способ его введения, предполагаемую скорость и величину снижения АД при острых инсультах.
Цель исследования: применение препарата урапидил (Эбрантил) в остром периоде инсульта, и его влияние на динамику артериального давления.
Материалы и методы: Мы изучили влияние препарата урапидил на динамику артериального давления у пациентовв остром периоде инсульта, поступивших в отделение реанимации БСНП г. Алматы с сентября 2014 г. по январь 2015 г. В исследование было включено 49 пациентов в возрасте от 24 до 58 лет. Средний возраст пациентов 47+ 6,7 лет, 29 женщин и 20 мужчин. У всех пациентов проводился мониторинг артериального давления неинвазивным способом, сатурации, частоты сердечных сокращений, пульса. Мониторирование осуществлялось при помощи прикроватных мониторов пациента. У 23 пациентов был выявлен геморрагический инсульт, у 26 – ишемический инсульт. С момента верификации диагноза при необходимости препарат вводился внутривенно струйно медленно в дозе 5-10 мл (25-50 мг), эта же доза вводилась повторно через 5-15 минут при отсутствии должного гипотензивного эффекта. Эбрантил в некоторых случаях вводили внутривенно капельно, длительно, в течение суток, поддерживая нужное АД. Капельное введение возможно как с помощью обычной системы для вливаний, так и с использованием перфузора. В первом случае доза – 100-250 мг Эбрантила (20-50 мл) в разведении на 500 мл изотонического раствора скорость введения 30 капель в минуту. При использовании перфузора Эбрантил вводили со скоростью – 2 мг/мин. Инъекционная форма Эбрантила применялась не более 7 дней, этого срока обычно вполне достаточно для стабилизации состояния пациента, нужного для перевода на пероральные формы гипотензивных препаратов. Эбрантила имеет как инъекционную, так и капсулированную форму, что позволяло обеспечить преемственность гипотензивной терапии.
Результаты: Хорошо известно, что пациентам с инсультом противопоказано быстрое снижение АД и в наших исследованиях удалось отметить, что в течение первого часа введение Эбрантила не приводило к обвалу АД, а лишь плавно и довольно медленно снижало показатели давления крови.
Столь же довольно плавное снижение АД было отмечено и в течение суток. Отметим, что нашим пациентам Эбрантил вводился с помощью инфузомата, скорее всего, именно выбор такого способа введения позволил добиться столь безопасных результатов, показанных на графике.
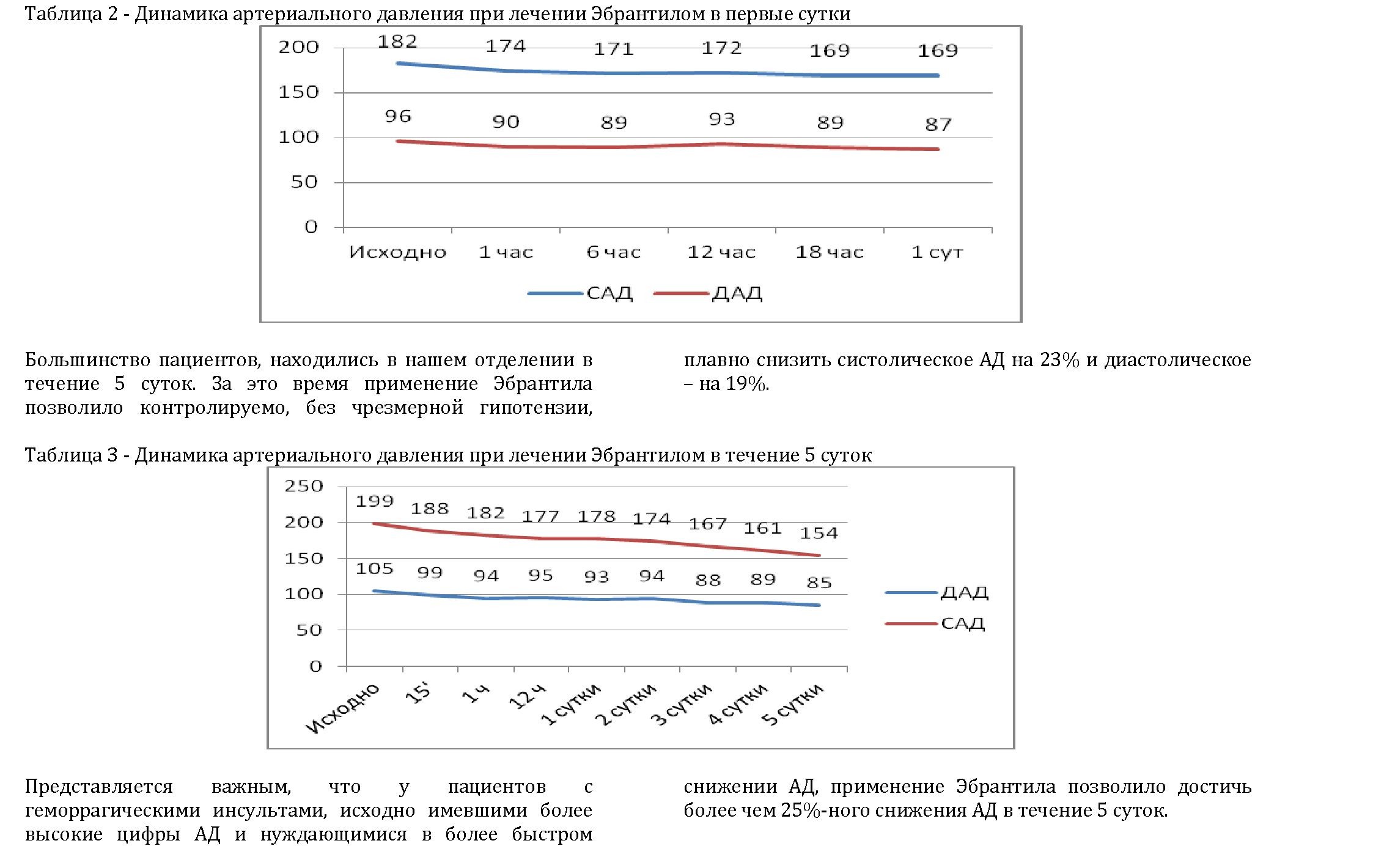
Очень важно отметить, что отсутствие прироста ЧСС наблюдалось у 87% пациентов. Прирост частоты сердечных сокращений отмечался только у 13,6% пациентов, абсолютное число которых составило 7 человек, находящихся в состоянии компенсации волемического статуса.
Так же важно то, что Эбрантил может применяться в комбинации как с большинством гипотензивных препаратов, так и с ацетилсалициловой кислотой (Кардомагнилом), которая так же весьма широко применяется в лечении и профилактике патологии ССС.
Обсуждение: АД в остром периоде инсульта повышается сразу же вслед за появлением первых признаков ОНМК и отмечается у абсолютного большинства больных, как с ишемической, так и с геморрагической формой инсульта. Причем, нормальное или низкое АД - большая редкость при инсульте. В настоящее время рекомендации по коррекции АД в остром периоде инсульта являются результатом консенсуса ведущих специалистов по лечению инсульта. Согласно рекомендациям European Stroke Initiative (ESO, Guidelines for Management of Ischemic Stroke, 2008) в клинической практике следует придерживаться следующих подходов:
- Рутинное снижение артериального давления не рекомендуется, за исключением случаев чрезвычайно высоких значений (Экстренное снижение АД, только если САД >220 мм рт. ст., ДАД >120 мм рт. ст., >180/105 для геморрагического инсульта), подтвержденных повторными измерениями. (Мониторинг АД каждые 1030 мин в зависимости от тяжести состояния).
- В первые сутки АД следует снижать не более, чем на 15% от исходного;
- Неотложная антигипертензивная терапия при более умеренной гипертензии рекомендуется в случае инсульта и сердечной недостаточности, аортальной диссекции, острого инфаркта миокарда, острой почечной недостаточности, тромболизиса или внутривенного введения гепарина, но её следует применять с осторожностью.
- Рекомендуемое целевое артериальное давление у пациентов: o с гипертензией в анамнезе: 180/100-105 мм Hg; o без гипертензии в анамнезе: 160-180/90-100 мм Hg; o при тромболизе избегать систолического АД выше 180 мм Hg.
- Соблюдать крайнюю осторожность при снижении АД у лиц старше 80 лет;
С одной стороны, повышение артериального давления в остром периоде инсульта можно рассматривать как компенсаторную реакцию, направленную на улучшение кровоснабжения зоны "ишемической полутени" либо посредством усиления коллатерального кровотока, либо продвижения обтурирующих масс в более дистальные отделы артериального русла. Известно, что цереброваскулярная реактивность нарушается немедленно после начала инсульта и церебральный кровоток становится пассивно зависимым от уровня системного АД. Редукция церебрального кровотока может неблагоприятно влиять на жизнеспособность зоны "ишемической полутени". Артериальное давление, как правило, спонтанно снижается в течение первых нескольких дней после инсульта. С другой стороны, артериальная гипертензия в остром периоде инсульта повышает риск повторного события. По данным IST при систолическом АД >150 мм Hg в первые 48 часов инсульта каждые 10 мм Hg повышения ассоциируются с повышением риска раннего (в первые 2 недели) повторного инсульта на 4,2%. Кроме того, повышенное артериальное давление может являться причиной геморрагической трансформации ишемического инфаркта, увеличения объема церебральной геморрагии, а также причиной развития других церебральных (отек мозга) и экстрацеребральных осложнений инсульта (острый инфаркт миокарда и другие). Следовательно, имеются аргументы как в пользу коррекции артериального давления в остром периоде инсульта, так и против нее. По данным UK Stroke Association 6% врачей начинают антигипертензивную терапию немедленно после поступления пациента, 21% - откладывают начало такой терапии на несколько часов, а остальные - на несколько дней или недель. Данные исследований показывают, что как высокий, так и низкий уровень АД в остром периоде инсульта ассоциируется с плохим кратковременным прогнозом.
В настоящее время проводится целый ряд рандомизированных клинических исследований, направленных на изучение влияния уровня АД, а также его коррекции, в остром периоде инсульта на исход заболевания, а также поиск оптимальных лекарственных препаратов для проведения такой коррекции. Исследование COSSACS (Continue Or Stop post-Stroke Antihypertensives Collaborative Study) должно ответить на вопрос, следует продолжить или прекратить антигипертензивную терапию при развитии инсульта. Низкое или нормально-низкое артериальное давление в начале инсульта бывает нечасто и может быть следствием обширного инфаркта, сердечной недостаточности, ишемии миокарда или сепсиса. По данным IST и CAST 18% и 25% пациентов, соответственно имеют систолическое АД <=140 мм Hg в течение 48 часов после начала инсульта. Артериальное давление может быть повышенно посредством адекватной регидратации пациента с помощью кристаллоидных растворов (физраствора) или, иногда, коллоидных растворов. Низкий сердечный выброс может потребовать инотропной поддержки.
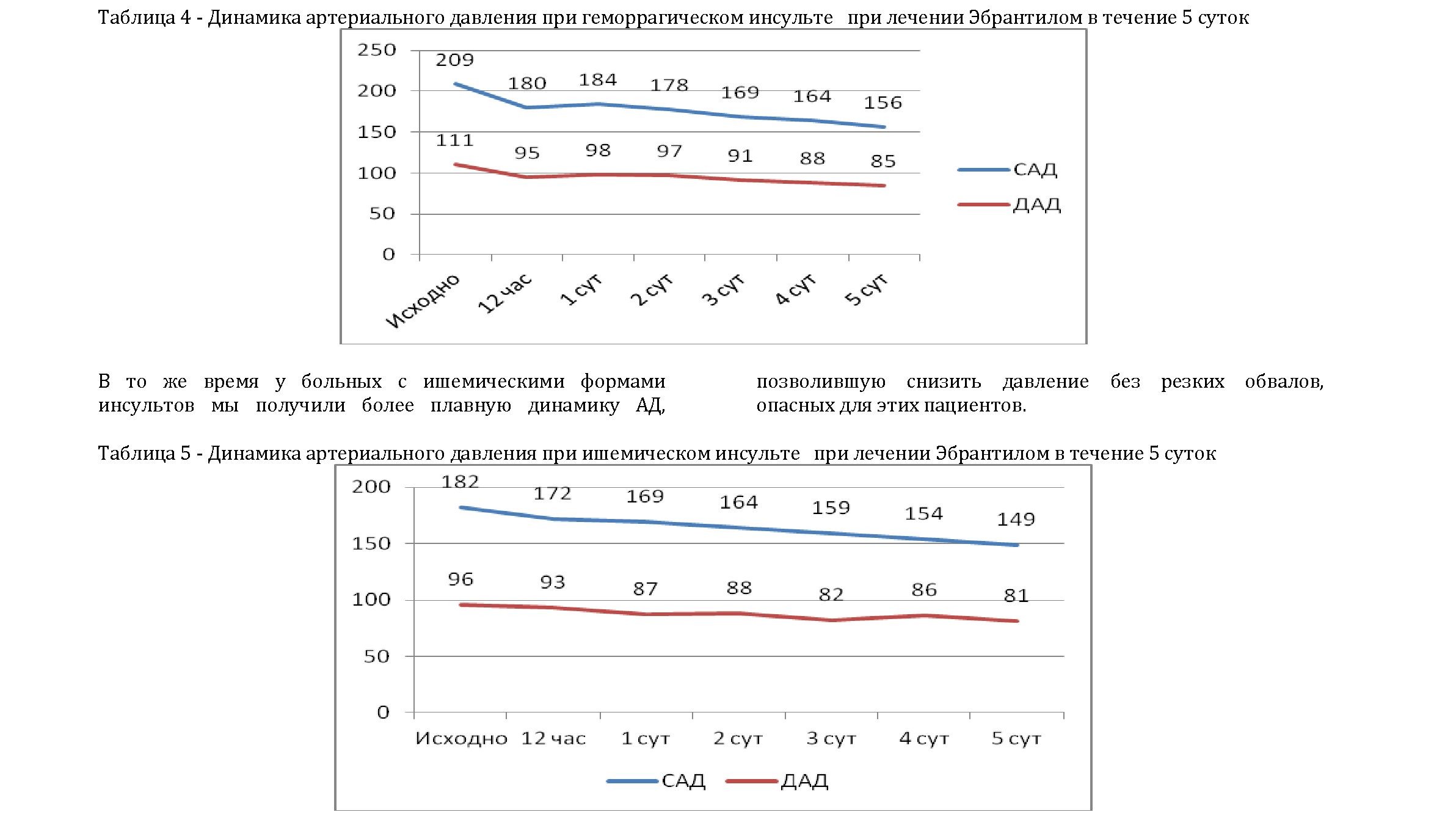
Таким образом, проблему коррекции АД в остром периоде инсульта нельзя считать до конца решенной. Соответствующие рекомендации для клинической практики базируются на результатах консенсуса специалистов. Требуются данные дополнительных крупных контролируемых рандомизированных исследований для выработки доказанных дифференцированных подходов к коррекции АД у пациентов с различными вариантами течения заболевания. Применение Эбрантила признано в Европе и Северной Америке, т.е. в большинстве, так называемых развитых стран мира как эффективное и безопасное. Так, урапидил рекомендован к применению в руководствах Европейской организации по борьбе с инсультом, Европейским обществом кардиологов, Европейским обществом по борьбе с гипертензией и Канадским обществом по борьбе с инсультом. Мы в своих наблюдениях так же наблюдали контролируемое и мягкое снижение АД у больных с геморрагическим и ишемическим инсультом.
Выводы:
- -В острой фазе инсульта у 80% пациентов закономерно повышается АД;
- -Гипотензивная терапия в острую фазу инсульта показана пациентам с АД >220/120 мм рт.ст.;
- -Не рекомендуется снижать АД более чем на 15% в первые сутки;
- -Препаратом выбора для коррекции АД в острый период инсульта являются урапидил (Эбрантил), который эффективно и безопасно, контролированно и мягко снижает АД при ГК.
СПИСОК ЛИТЕРАТУРЫ
- Диагностика и лечение артериальной гипертензии. Российские рекомендации (третий пересмотр). // Кардиоваскулярная терапия и профилактика. – 2008. - Приложение 2. – С. 5-32.
- Гапонова Н.И., Абрахманов В.Р., Плавунов Н.Ф. и др. // Применение антигипертензивного препарата комбинированного действия урапидила в клинической практике. – М.: ГОУ ВПО Московский государственный медико-стоматологический университет Росздрава. – 2009. – 78 с.
- International Stroke Trial Collaborative Group. The International Stroke Trial (IST): A randomised trial of aspirin, subcutaneous heparin, both, or neither among 19435 patients with acute ischaemic stroke // Lancet.- 1997.- Vol. 349.- P. 1569-1581.
- CAST (Chinese Acute Stroke Trial) Collaborative Group. CAST: Randomized placebo-controlled trial of early aspirin use in 20000 patients with acute ischaemic stroke // Lancet.- 1997.- Vol. 349.- P. 1641-1649.
- Hoedt-Rasmussen K., Skinhoj E., Paulson O., et al. Regional cerebral blood flow in acute apoplexy: The luxury perfusion syndrome of brain tissue // Arch. Neurol.- 1967.- Vol. 17.- P. 271-281.
- Dawson S.L., Blake M.J., Panerai R.B., Potter J.F. Dynamic but not static cerebral autoregulation is impaired in acute ischaemic stroke // Cerebrovasc. Dis.- 2000.- Vol. 10.- P. 126-132.
- Eames P.J., Blake M.J., Dawson S.L., et al. Dynamic cerebral autoregulation and beat to beat blood pressure control are impaired in acute ischaemic stroke // J. Neurol. Neurosurg. Psychiatry.- 2002.- Vol. 72.- P. 467-472.
- Wallace J.D., Levy L.L. Blood pressure after stroke // J. Am. Med. Assoc.-1981.- Vol. 246.- P. 2177-2180.
- Britton M., Carlsson A., De Faire U. Blood pressure course in patients with acute stroke and matched controls // Stroke. - 1986.- Vol. 17.- P. 861-864.
- Jansen P.A.F., Schulte B.P.M., Poels E.F.J., Gribnau F.W.J. Course of blood pressure after cerebral infarction and transient ischemic attack // Clin. Neurol. Neurosurg.- 1987.- Vol. 89.- P. 243-246.
- Harper G., Castleden C.M., Potter J.F. Factors affecting changes in blood pressure after acute stroke // Stroke.- 1994.- Vol. 25.- P. 17261729.
- Leonardi-Bee J., Bath P.M.W., Phillips S.J., Sandercock P.A.G., for the IST Collaborative Group. Blood pressure and clinical outcomes in the International Stroke Trial // Stroke.- 2002.- Vol. 33.- P. 1315-1320.
- Robinson T.G., Potter J.F. Blood pressure in acute stroke // Age and Ageing.- 2004.- Vol. 33.- P. 6-12.
- Lindley R.I., Amayo E.O., Marshall J., et al. Acute stroke treatment in UK hospitals: The Stroke Association survey of consultant opinion // J. Royal College Physicians London.- 1995.- Vol. 29.- P. 479-484.
- Boiser J.C., Lichtman J., Cerese J., Brass L.M. Treatment of hypertension in acute ischemic stroke: The University Health Consortium Benchmarking Project // Stroke.- 1998.- Vol. 29.- P. 305.
- Castillo J., Leira R., Garcia M.M., et al. Blood pressure decrease during the acute phase of ischemic stroke is associated with brain injury and poor stroke outcome // Stroke.- 2004.- Vol. 35.- P. 520-527.
- Sprigg N., Gray L.J., Bath P.M.W., et al. Relationship between outcome and baseline blood pressure and other haemodynamic measures in acute ischaemic stroke: Data from the TAIST trial // J. Hypertens.- 2006.- Vol. 24.- P. 1413-1417.
- Abboud H., Labreuche J., Plouin F., Amarenco P. High blood pressure in early acute stroke: A sign of a poor outcome? // J. Hypertens. - 2006.- Vol. 24.- P. 381-386.
- Wityk R.J., Lewin J.J. Blood pressure management during acute ischaemic stroke // Expert Opin. Pharmacother.- 2006.- Vol. 7.- P. 247258.
- Dawson S.L., Manktelow B.N., Robinson T.G., et al. Which parameters of beat-to-beat blood pressure and variability best predict early outcome following acute ischaemic stroke? // Stroke.- 2000.- Vol. 31.- P. 463-468.
- Strandgaard S., Olesen J., Skinhoj E., Lassen N.A. Autoregulation of brain circulation in severe arterial hypertension // Br. Med. J.- 1973.- Vol. 1.- P. 507-510.
- Toyoda K., Okada Y., Jinnouchi J., et al. High blood pressure in acute ischemic stroke and underlying disorders // Cerebrovasc. Dis.- 2006.- Vol. 22.- P. 355-361.
- The European Stroke Initiative Executive Committee and the EUSI Writing Committee. European Stroke Initiative recommendations for stroke management: Update 2003 // Cerebrovasc. Dis.- 2003.- Vol. 16.- P. 311-337.
- Waldemar G, Vorstrup S, Andersen AR, Pedersen H, Paulson OB. Angiotensin-converting enzyme inhibition and regional cerebral blood flow in acute stroke. Journal of Cardiovascular Pharmacology 1989; 14: 722-729.
- Lisk DR, Grotta JC, Lamki LM, Tran HD, Taylor JO, Molony DA, Barron BJ. Should hypertension be treated after acute stroke? A randomized controlled trial using single photon emission computed tomography. Archives of Neurology 1993; 50: 855-862.
- Dyker AG, Grosset DG, Lees K. Perindopril reduces blood pressure but no cerebral blood flow in patients with recent cerebral ischemic stroke. Stroke 1997; 28: 580-583.