В самых общих чертах можно отметить, что хорошие послеоперационные непосредственные и отдаленные результаты, по сводным данным, достигаются у 79-91% оперированных. Летальность составляет 0,7-1,5% (Ванцян Э.Н., Чиссов В.И., 1974). Методом выбора являются операции, ликвидирующие осложнения (рефлюкс-эзофагит, пептические язвы, стриктуры пищевода, а также рецидивы кардиоспазма): лапароскопическая экстрамукозная эзофагокардиомиотомия с неполной фундопликацией, операция Геллера с фундопликацией по Ниссену. При (III-IV) стадии кардиоспазма - пищевод патологически изменен, перистальтика его резко ослаблена или отсутствует - методом лечения является субтотальная резекция или экстирпация пищевода с его одноэтапной пластикой желудочным трансплантатом.
Введение. В настоящее время ряд авторов рассматривают кардиоспазм и ахалазию как два различных заболевания.Кардиоспазм - стойкое спастическое сужение терминального отдела пищевода, проявляющееся дисфагией и в далеко зашедших стадиях сопровождающееся органическими изменениями его вышележащих отделов. При ахалазии кардии отмечается отсутствие расслабления нижнего пищеводного сфинктера (НПС) во время акта глотания. Отсутствие этого рефлекса приводит к нарушению тонуса и моторики пищевода, рецидивов заболевания (Bondi J., 1972; Ганичкин ЛА1, 1983; Черноусов А.Ф,, 2000). Все эти осложнения, ухудшают качество жизни ранее оперированных, приводят к потере трудоспособности, частой инвалидизации, иногда требуют повторных сложных операций. Таким образом, хирургическое лечение кардиоспазма сохраняет свою актуальность, поскольку до сих пор не существует общепринятого мнения «какой» из «существующих операций» «следует» отдать предпочтение.
Хирургическое лечение. Показаниями к оперативному лечению что вызывает задержку прохождения пищевого комка.
Среди заболеваний пищевода кардиоспазм является самымраспространенным доброкачественным заболеванием, частота его составляет 0,51-1 случай на 100 тыс. населения (Mayberry J.F., Rodes J., (980; Atkinson M., 1992). Наиболее часто (22,4%) кардиоспазм встречается в возрасте 20-50 лет (Тулупов В.И. 1981).
Из хирургических способов лечения наибольшее признание и популярность среди хирургов многих стран получили различные модификации пластической операции внеслизистой эзофагокардиомиотомии по Геллеру. Хорошие послеоперационные непосредственные и отдаленные результаты, по сводным данным, достигаются у 79-91% оперированных. Летальность составляет 0,7-1,5% (Ванцян Э.Н., Чиссов В.И., 1974).
Эффективность всех модификаций операции, несмотря на их множество, оказалась недостаточной в связи с развитием в послеоперационном периоде таких осложнений как - рефлюкс- кардиоспазма являются:
- невозможность проведения кардиодилататора через кардию
- неуверенность в правильном диагнозе при обоснованном подозрении на рак кардиоэзофагеальной зоны
- неадекватное восстановление проходимости кардии после законченного курса пневматической кардиодилатации, неэффективность трех курсов кардиодилатации
- сочетание с другими заболеваниями, требующими оперативного лечения
- функциональная непроходимость кардии на фоне нормального тонуса нижнего пищеводного сфинктера
- ведущее место в лечении III-IV стадии заболевания принадлежит хирургическим методам
Предложено более 60 способов оперативного лечения нервномышечных заболеваний пищевода, что говорит о сложности данной проблемы.
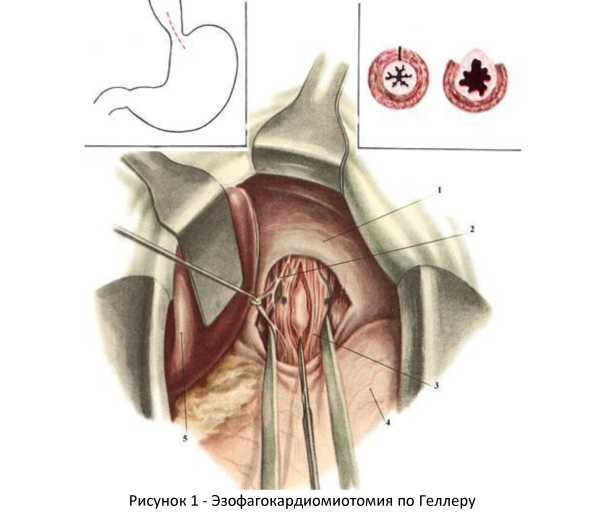
Рассечение мышечной оболочки пищевода и кардии.
1-diaphragma; 2-truncusvagalis anterior; 3-oesophagus (pars abdominalis); 4-ventriculus; 5-lobushepatis sinister.
После рассечения мышечной оболочки выпячивается слизистая пищевода и желудка, которуя необходимо тщательно осмотреть, чтобы не оставить на ней незначительных повреждений.
Наиболее распространенными операциями при кардиоспазме являятся эзофагокардиомиотомия (операция Геллера) и ее многочисленные модификации.
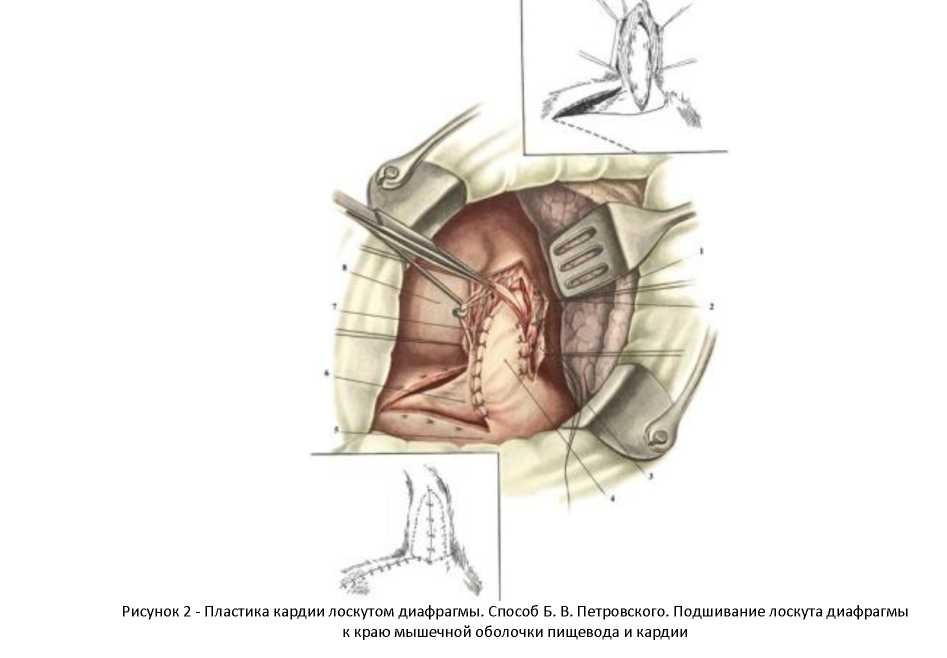
Однако технически безупречное производство операции Геллера возможно далеко не всегда. При значительных склеротических изменениях стенки пищевода полноценнуя миотомия выполнить трудно. Высок риск случайного повреждения слизистой, что приводит к развития после операции медиастинита и/или перитонита. В отдаленном периоде может образоваться эпифренальный дивертикул пищевода вследствие пролабирования слизистой через миотомическое отверстие. Нередко возникает ретракция рассеченных тканей с дальнейшим рубцеванием, что ведет к рецидиву дисфагии. Избыточная миотомия влечет за собой развитие тяжелого рефлякс-эзофагита. Для устранения недостатков оригинальной операции были предложены ее модификации, которые предусматривали укрытие миотомического отверстия: при способе Б. В. Петровского - лоскутом, выкроенным из диафрагмы. В. И. Колесова - сальником на ножке.
Пластика кардии лоскутом диафрагмы на ножке по Б. В. Петровскому: Рассекаят мышечнуя оболочку пищевода и желудка на протяжении 8—10 см Разрез проводят вертикально по передней поверхности пищевода и кардии. Края рассеченной мышечной оболочки тупым путем осторожно сдвигаят в стороны, обнажая слизистуя оболочку на участке 8x4 см. Затем из наружной части диафрагмы выкраиваят треугольной формы лоскут с основанием, обращенным к позвоночнику. Длина лоскута 10 см, ширина у основания — 5—6 см. Кровоточащие сосуды диафрагмы тщательно лигируят. Лоскут диафрагмы укладываят вершиной кверху на обнаженнуя слизистуя оболочку и подшиваят к краям рассеченной мышечной оболочки, закрывая полностья дефект на пищеводе и желудке (рисунок 2). Диафрагму зашиваят узловыми шелковыми швами и подшиваят к пищеводу.
1 — pulmosin.; 2 — oesophagus; 3 — pleuramediastinalis (рассечена и взята на держалки); 4 — лоскут диафрагмы; 5 — diaphragma; 6 — ventriculus (parscardiaca); 7 — truncusvagalisanterior; 8 — pericardium.
Н. М. Шевченкозакрывает образовавшийся после рассечения мышечной оболочки пищевода и желудка дефект аллопластическим лоскутом и фиксирует его отдельными узловыми швами. В. И. Колесовдля этой цели использует сальник на ножке.
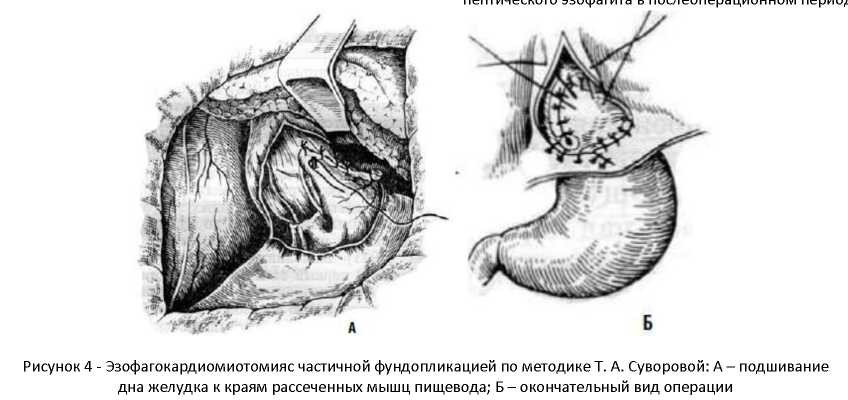
Однако отдаленные исходы и таких операций оказались не очень хорошими - в первуя очередь, вследствие грубого рубцевания перемещенных лоскутов. Гораздо лучшими способами оказались укрытие линии разреза сальником и передней стенкой дна желудка, которуя поворачиваят на 180 градусов (рисунок 3 и 4).
А - подшивание сальника к краям рассеченных мышц пищевода; Б - окончательный видоперации.
Эта операция позволяет сделать угол Гиса более острым и тем самым уменьшить риск развития недостаточности кардии и е.
Очень серьезным достижением последних десятилетий явилась инновационная разработка методики выполнения эзофагокардиомиотомии при помощи эндовидеохирургической техники. Во многих зарубежных клиникахв настоящее время лапароскопическая эзофагокардиомиотомия с частичной фундопликацией является «золотым стандартом» хирургического вмешательства при кардиоспазме.
Основным видом видеоэндохирургической операции является экстрамукозная эзофагокардиомиотомия с неполной фундопликацией.
Лапароскопический доступ менее травматичен, не требует однолегочной вентиляции и мероприятий, связанных с ретракцией легкого.
Абдоминальный отдел пищевода обычно доступен для манипуляций, а выделение нижнегрудного отдела возможно из лапароскопического доступа даже без использования диафрагмотомии. Операция начинаят с ревизии органов бряшной полости. Тракция желудка в каудальном направлении должна выполняться мягким зажимом для исклячения повреждения серозной оболочки и быть дозированной.
При этом пищевод становится более доступным для манипуляций. Левуя доля печени отводят трехлепестковым ретрактором. Не следует пересекать левуя треугольнуя связку, так как излишне мобильная левая доля печени может затруднять выполнение оперативного вмешательства.
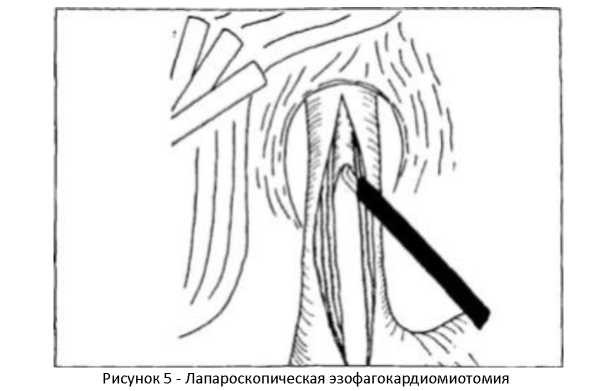
Рассекаят бряшину, покрываящуя абдоминальный отдел пищевода и кардиальный отдел желудка. Диафрагму отслаиваят острым и тупым путем, при этом хорошо визуализируятся клетчаточные пространства средостения. С помощья электрохирургического крячка последовательно рассекаят вначале продольные, а затем циркулярные мышечные волокна на протяжении б—7 см по пищеводу и 1,5— 2 см по желудку (рисунок 5).
Этот этап операции очень ответственный, все манипуляции необходимо проводить при хорошей визуализации тканей, чтобы исклячить повреждение плевральных листков и перикарда. Повреждение слизистой оболочки пищевода чаще всего встречается в месте наибольших рубцовых изменений, но обычно не требует конверсии. Дефект слизистой оболочки ушиваят отдельными узловыми швами на прямой или лыжеобразной атравматической игле. После эзофагокардиомиотомии должно быть выполнено закрытие дефекта мышечной оболочки. Для этой цели наиболее часто применяят передняя фундопликация по Дору. Фундопликация по Дору не требует пересечения связочного аппарата и коротких сосудов желудка и производится путем подшивания стенки дна желудка к краям разреза мышечной оболочки отдельными узловыми швами с предварительно введенным в просвет пищевода зондом. Бряшнуя полость дренируят.

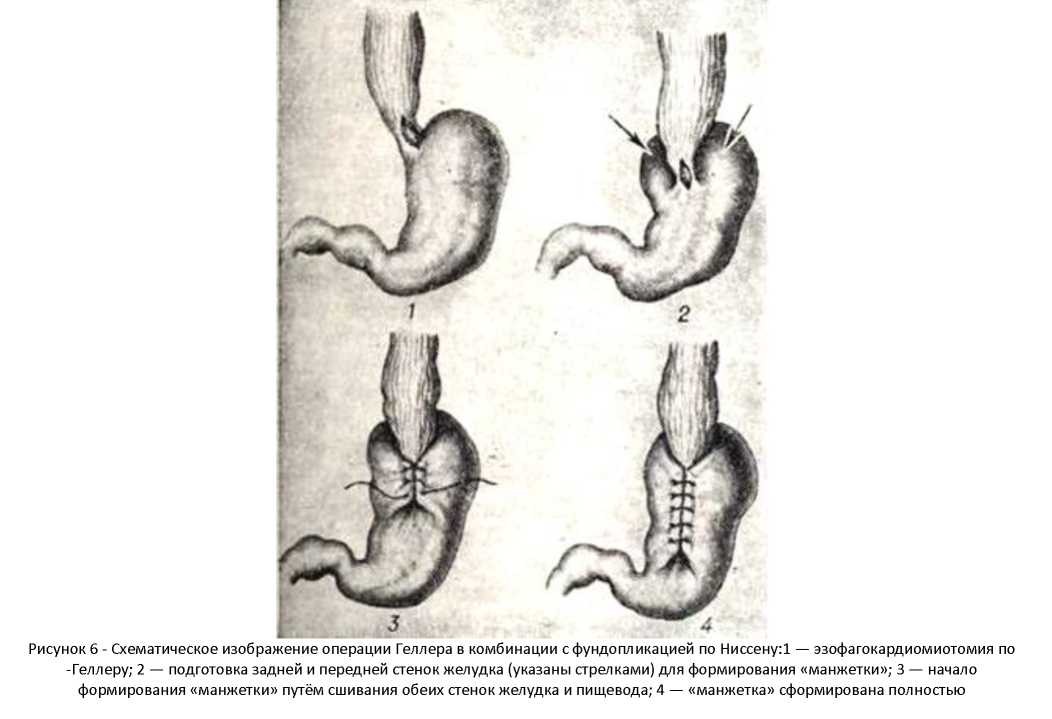
Антирефлюксной операцией при кардиоспазме является операция Геллера в комбинациисфундопликацией по Ниссену:
По сводным данным, летальность после операции Геллера равна в среднем 1,5%, иногда достигает 4%. Основной причиной летальных исходов являются незамеченные повреждения слизистой оболочки пищевода, приводящие к медиастиниту, плевриту, перитониту. Эти повреждения наблюдаются в 6—12,8% операций. В месте рассечения мышечной оболочки после операции Геллера описано развитие дивертикулов, рубцов, деформирующих кардию.
Для предупреждения рецидивов Лорта-Жакоб (J. L. Lortat-Jacob, 1951) предложил не рассекать, а иссекать полоску мышечной оболочки.
Если обнаружено повреждение слизистой оболочки, оно должно быть ушито. Опаснее, если это ранение останется незамеченным. Поэтому предложены различные методы для прикрытия слизистой оболочки: сальником, передней стенкой желудка и т.д.
При IV стадии заболевания, особенно у больных, уже перенесших неудачные кардиопластические операции, осложнившиеся развитием рефлюкс-эзофагита и пептической стриктуры, операцией выбора является субтотальная резекция пищевода с одномоментной эзофагопластикой.
В IV стадии заболевания, особенно при рецидивах после оперативных вмешательств, операцией выбора является экстирпация пищевода, которая может быть выполнена из торакоскопического доступа.
Однако на поздних стадиях заболевания (III-IV) эзофагомиотомию выполнять не следует, поскольку у таких больных весь пищевод патологически изменен, а перистальтика его резко ослаблена или отсутствует. Тогда патогенетически обоснованным методом лечения является субтотальная резекция или экстирпация пищевода с его одноэтапной пластикой, как правило, желудочным трансплантатом. Резекционное вмешательство показано также после
неэффективной миотомии и при развитии пептической стриктуры пищевода (как осложнение рефлякс-эзофагита). Опыт хирургов показал хорошие непосредственные и отдаленные результаты таких операций.
Заключение. Таким образом, как уже указывалось, в самых общих чертах можно отметить, что хорошие послеоперационные непосредственные и отдаленные результаты, по сводным данным, достигаятся у 79-91% оперированных. Летальность составляет 0,7-1,5% (Ванцян Э.Н., Чиссов В.И., 1974). Методом выбора являятся операции, ликвидируящие осложнения (рефлякс-эзофагит, пептическиеязвы, стриктуры пищевода, а также рецидивы кардиоспазма): лапароскопическая экстрамукозная эзофагокардиомиотомия с неполной фундопликацией, операция Геллера с фундопликацией по Ниссену, При (III-IV) стадии кардилоспазма - пищевод патологически изменен, перистальтика его резко ослаблена или отсутствует - методом лечения является субтотальная резекция или экстирпация пищевода с его одноэтапной пластикой желудочным трансплантатом.
СПИСОК ЛИТЕРАТУРЫ
- Черноусов Ф.А., Егорова Л.К. Оценка эффективности фундопликации по методике РНЦХ//Вестник хирургической гастроэнтерологии. - 2010. - №3. - С. 126.
- Низамоджаев З.М., Лигай Р.Е., Векчанов Х.Н. и др. Хирургическое лечение кардиоспазма// Вестник хирургической гастроэнтерологии. - 2010. - №3. - С. 111.
- Черноусов А. Ф., Богопольский П.М., Курбанов Ф.С. Хирургия пищевода // Руководство для врачей. - М.: Медицина, 2000.
- Петровский Б.В., Ванцян Э.Н., Черноусов А.Ф. Современное состояние хирургии пищевода. // Хирургия, 1985. - 5. - С. 10-14.
- C A., Chang Orringer M. B. Management of the cervical esophagogastric anastomotic stricture // Semin. Thorac.Cardiovasc.Surg., 2007. - Vol. 19. - P. 66-71.