В работе анализируются результаты диагностики и лечения 65 беременных с диагнозом острый аппендицит, находившихся в отделении хирургии ГКБ№7 г. Алматы с января 2012 по декабрь 2013 г. При неясной клинической картине с целью дифференциальной диагностики беременным женщинам проводилось ультразвуковое исследование. При неинформативности УЗ-данных, особенно в III триместре проводилось КТ-исследование, строго по решению консилиума и с информированного согласия пациентки. Диагностическая ценность УЗИ, по данным авторов, составила 57,1%. Авторами был предложен алгоритм диагностики острого аппендицита у беременных в дифференциально трудных случаях.
Актуальность.
Частой причиной госпитализации беременных в хирургический стационар является острый аппендицит. По данным мировой статистики острый аппендицит встречается в 0,03-5,2 % случаев *1,4+. Наиболее часто острый аппендицит встречается в 1 и 11 триместрах беременности - 19-32% и 44-66% соответственно, реже - 111 триместре беременности - 15-16%. *1, 5+. Частота диагностических ошибок при остром аппендиците у беременных колеблется в пределах 11,9-44% *7+, а материнская летальность при осложнённом аппендиците доходит до 16,7%. Даже при своевременно произведенной аппендэктомии осложнения встречаются в 17% случаев *2,3+. При неосложнённом аппендиците перинатальные потери составляют от 2-17% и возрастают до 19,4-50,0% при осложнённом аппендиците *6+. В послеоперационном периоде отмечается увеличение случаев преждевременного прерывания беременности - 14,0-28,0% *8,9+. Клиника в I триместре беременности не отличается от клинику у небеременных женщин. В литературе описано около 250 симптомов острого аппендицита, но они не имеют самостоятельного значения у беременных. Клиническая картина менее выражена во II и III триместрах беременности в связи с возникающими анатомическими особенностями расположения червеобразного отростка. После 20 недели беременности болевой симптом брюшной полости менее выражен, нет мышечного напряжения мышц живота, симптомы раздражения брюшины выражены слабо, что связано с растяжением передней бряшной стенки. Лейкоцитоз в данном случае не имеет клинического значения. Современные достижения неинвазивных методов диагностики позволили использовать УЗИ в проведении диагностики острого аппендицита у беременных. Тубулярная слепо- заканчиваящаяся структура на продольном скане, мишенеподобная структура на поперечном скане, увеличение диаметра отростка (более 7 мм), утолщение его стенки (более 2 мм) и несжимаемость червеобразного отростка при компрессии датчиком являятся характерными признаками острого аппендицита на УЗИ. В неясных случаях с целья дифференциальной диагностики у беременных выполняется КТ органов бряшной полости, но строго по решения консилиума, так как воздействие радиационного излучения несет опасность для плода (тератогенез, риск возникновения злокачественных заболеваний крови). Обязательное условие проведения КТ- исследования - информированное согласие пациентки. КТ- признаки острого аппендицита являятся растянутый червеобразный отросток с утолщенными стенками, камни в просвете отростка и признаки местного воспаления.
Несмотря на то, что проблема острого хирургического заболевания во время беременности изучается на протяжении многих лет, до сих пор еще не выработаны точные критерии диагностики, на что указывает высокий процент диагностических ошибок - 11,9-44% *7+. В связи с вышесказанным, оптимизация алгоритма диагностики при подозрении на острый аппендицит у беременных является актуальной проблемой экстренной хирургии. В настоящее время не решен и вопрос о выборе вида обезболивания беременных при операции по поводу острого аппендицита.
Цель.
Оптимизация принципов диагностики острого аппендицита во время беременности в многопрофильной больнице. Проведение анализа результатов диагностики и лечения острого аппендицита у беременных.
Задачи.
- Провести сравнительнуя оценку ценности клинических, лабораторных и лучевых методов диагностики острого аппендицита в разных триместрах беременности.
- Изучить возможность неинвазивных лучевых методов исследований в диагностики острого аппендицита во время беременности.
- Определить последовательность диагностического алгоритма при подозрении на острый аппендицит у беременных, вид обезболивания.
Материалы и методы.
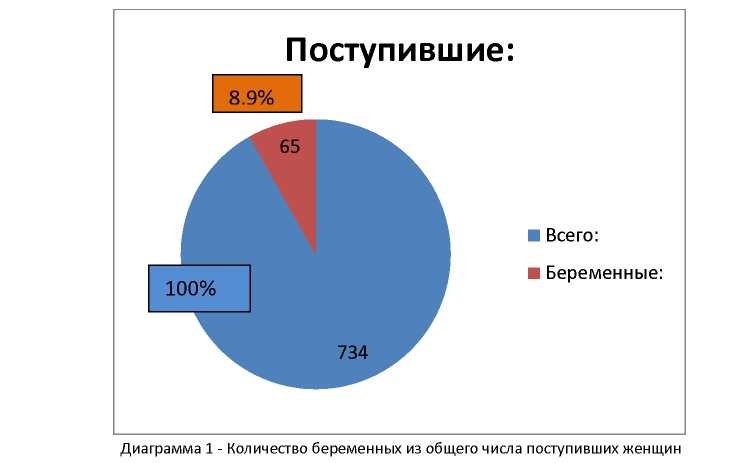
Нами были проанализированы результаты лечения больных, поступивших в ППХ ГКБ №7 г. Алматы с диагнозом «Острый аппендицит» за период с января 2012 по декабрь 2013 года. Всего поступило 734 женщин в возрасте от 17 до 55 лет. Из них беременных женщин было 65, что составило 8,9% (диаграмма 1).
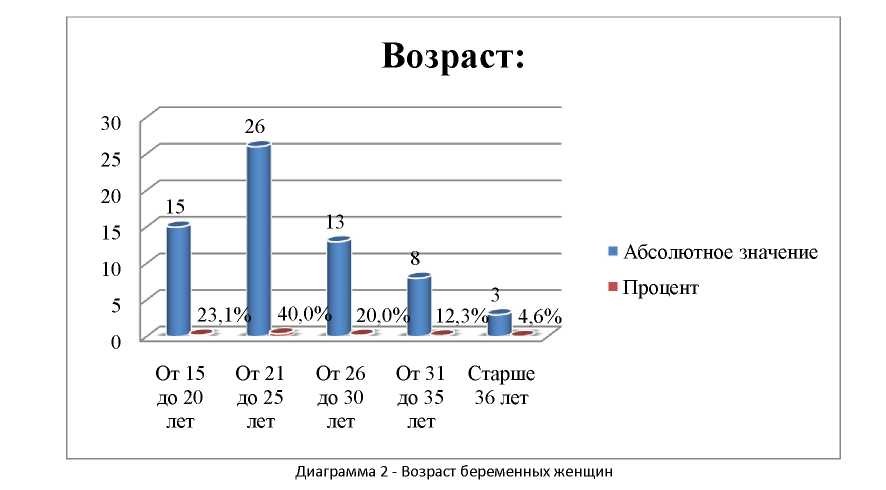
Возраст беременных женщин варьирует от 17 до 43 лет (диаграмма 2). От 15 до 20 лет - 15 человека (23,1%).
От 21 до 25 лет - 26 человек (40%)
От 26 до 30 лет - 13 человек (20%).
От 31 до 35 лет - 8 человек (12,3%).
Старше 36 лет - 3 человек (4,6%).
Беременных в 1 триместре (1 - 12 неделя) с клиникой острого аппендицита - 16 человек (24,6%), во 2 триместре (13 - 27 недель) - 35 человек (53,8%), в 3 триместре (28 - 40 неделя) - 12 человек (18,5%). В позднем послеродовом периоде (6 суток) - 2 женщина (3,1%).
Сроки госпитализации составили от 4 до 36 часов с начала заболевания.
До 12 часов с начала заболевания госпитализировано - 32 человек (49,2%).
От 13 до 24 часов - 28 человек (43,1%).
Более 24 часов - 5 человек (7,7%).
У 46 (70,8%) больных выявлены симптомы, характерные для острого аппендицита: симптомы Кохера-Волковича, Ситковского, Раздольского, Щеткина-Блямберга. Еще у 10 (15,4%) пациенток выявлен симптом Черемского. У 9 (13,8%) беременных симптом Щеткина-Блямберга был сомнительным. Количество лейкоцитов в общем анализе крови при поступлении от 4,0*109/л до 20,0*109/л.
У 35 (53,8%) беременных с клиникой острого аппендицита с целья дифференциальной диагностики проводилось УЗИ (рисунок 1) обследование органов малого таза и правой подвздошной области в условиях приемного отделения хирургии. Исследование начинали по стандартной методике: с осмотра органов малого таза, оценки состояние правой подвздошной области, купола слепой кишки, стенки червеобразного отростка и наличие выпота.
У 6 (9,2%) беременных из-за стертости клинической картины и невысокими цифрами лейкоцитоза и с целья дифференциальной диагностики было проведено КТ- исследование (рисунок 2) с информированного согласия беременных.

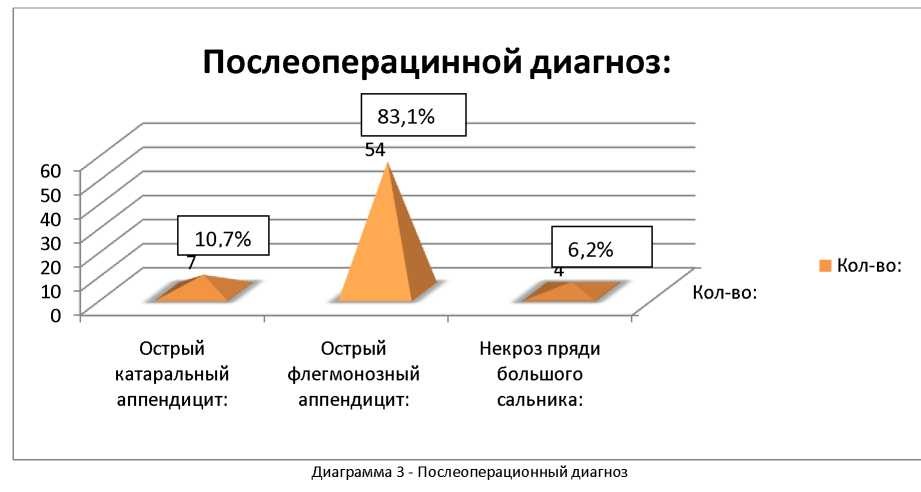
Послеоперационный диагноз (диаграмма 3):
- острый катаральный аппендицит - 7 (10,7%).
- острый флегмонозный аппендицит - 54 (83,1%).
- некроз пряди большого сальника - 4 (6,2%).
Острый аппендицит, осложненный местным серозным перитонитом - 14 (21,5%), местным гнойным перитонитом - 8 (12,3%). В послеоперационном периоде все беременные были осмотрены акушер-гинекологом, 5 пациенткам выставлялся диагноз: Угроза прерывания беременности.
Пациенткам с послеоперационным диагнозом «Острый флегмонозный аппендицит. Местный гнойный перитонит» были установлены микроирригаторы по строгим показаниям для местного применения антисептиков. Микроирригаторы были удалены в сроки от 24 до 72 часов. Количество проведенных койко-дней в стационаре от 2 до 16, что зависело от срока беременности, наличия перитонита, необходимости совместного наблюдения беременной хирургом и акушер- гинекологом.
От 2 до 7 к/д - 40 человек (61,6%),
От 8 до 12 к/д - 22 человек (33,8%), Более 12 к/д - 3 человек (4,6%).
Исходы заболевания составили в 100% случаев выздоровление. Были даны рекомендации: наблюдение у акушер-гинеколога по месту жительства - всем женщинам. Беременным в 3 триместре беременности - родоразрешение в срочном порядке в условиях роддома.
Результаты
Из 35 беременных, поступивших в клинику с диагнозом острый аппендицит, которым проводилось УЗИ у 20 беременных (57,1%) на УЗИ выявлены признаки острого аппендицита, что впоследствии было подтверждено на операции: острый катаральный аппендицит - 3 больных, острый флегмонозный аппендицит - 12 больных, острый флегмонозный аппендицит с местным перитонитом - 5 больных.
Несмотря на отрицательные или сомнительные данные УЗ- картины у 15 беременных (42,8%), они были прооперированы. Отрицательные данные объясняются трудностями интерпретации УЗИ-картины, особенно на более поздних сроках беременности и при выраженной подкожно-жировой клетчатке у беременных.
Благодаря результатам КТ-исследования у 4 больных из 6, у которых на КТ картине были признаки заворота и некроза пряди большого сальника, интраоперационно был
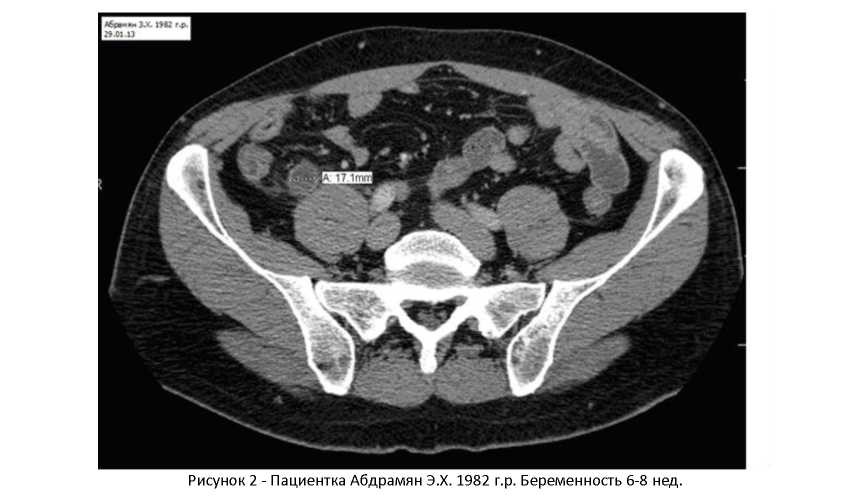
подтвержден диагноз: «Заворот и некроз пряди большого сальника».
Авторами предложен алгоритм диагностики в неясных ситуациях:
Алгоритм диагностики:
- Объективные данные (специфические симптомы) + лабораторные данные (динамическое наблядение и контроль лабораторных данных)
- УЗИ-картина для уточнения диагноза
- Необходимость УЗИ у беременных, доставленных с диагнозом острый аппендицит, возникает в 53,8% случаев.
- При неинформативности УЗ данных КТ исследование выполнено в 9,2% случаев.
- Диагностическая ценность ультразвукового исследования составила - 57,1%.
СПИСОК ЛИТЕРАТУРЫ
- Al-Mulhim A.S. Appendectomy during pregnancy in sickle cell disease patients // Saudi J Gastroenterol., 2008. - Р. 114-117.
- Стрижаков А.Н., Старкова Т.Г., Рыбин М., Самойлова Ю.А. Лапароскопическая диагностика трудных случаев острого аппендицита во время беременности // Сб. научн. трудов: Современные технологии в диагностике и лечении гинекологических заболеваний. — М.: 2006, глава XV. — С. 299-300.
- Стрижаков А.Н., Старкова Т.Г., Рыбин М., Самойлова Ю.А. Острый аппендицит и беременность // Вопросы гинекологии, акушерства и перинатологии, 2006. — Т. 5. — № 6. — С. 54-60.
- Кригер А.Г., Федоров А.В., Воскресенский П.К., Дронов А.Ф. Острый аппендицит. - М.: Медпрактика-М, 2002. — 244 с.