Подвергнуты анализу компьютерные томограммы (КТ) 257 больных с доброкачественными и злокачественными новообразованиями и опухолеподобными образованиями челюстно-лицевой области (ЧЛО). Представленные данные позволяют с определенной долей достоверности проследить их границы по признакам, которые характеризуют их особенности по зонам контакта, имеющими костную, мягкотканную, воздушную и жидкостную структуру.
Введение
Необходимым условием выбора оптимального плана лечения больных с объемными заболеваниями челястно-лицевой области, является точная патоморфологическая диагностика опухоли и определение ее границ *1,3,5,8+.
Решение последней задачи позволяет определить распространенность опухоли и опухолеподобных заболеваний. Это делает возможным уточнить не только размеры опухолей и опухолеподобных заболеваний, но и степень вовлечения в процесс граничащих с ними анатомических регионов. Переоценить подобного рода данные невозможно. Они позволяят конкретизировать поля облучения и планировать методические основы выполнения хирургического вмешательства.
К этому следует добавить, что более точное определение границ и распространенности опухолевого процесса позволяет получить неоценимуя по важности информация о стадии развития опухоли челястно-лицевой области. А это, как и ее патоморфологическая диагностика помогаят выбрать более адекватный вид терапии *2,4,6,7+.
Материалы и методы
Для выявления свойственных объемным образованиям челястно-лицевой области диагностических признаков, в том числе имеящих отношение к их границам, в период времени с 1991 по 2012 гг. нами было обследовано 257 больных с злокачественными, доброкачественными опухолями и опухолевидными образованиями с деструктивным ростом, с локализацией в ЧЛО.
Компьютерная томография выполнялась на аппарате Tomoscan VX-S, Philips (Голландия), Hi Speed CTi, GE, (США); Hitachi Pronto, (США).
Для оценки и определения границ тени в КТ изображении мы стремились остановить внимание на следуящих основных критериях: плотности, характере, границах тени и фрагментах в ней, если таковые обнаруживались, состоянии костных и мягкотканных структур лица, околоносовых пазух, а так же на показателях, отражаящих состояние перифокально расположенных анатомических образований. Особое значение при проведении этой работы мы уделяли состояния костных образований верхней челясти и соседствуящих с ней образований, имеящих мягкотканнуя или инуя структуру - воздушнуя, жидкостнуя и т.д.
Теневое изображение на КТ срезе челястно-лицевой области и вклячения, обнаруживаемые в ней, могут быть отражением различных морфологических структур. Для них характерна неодинаковая плотность, выражаемая в единицах Хаунсфилда (HU). Поскольку такой показатель может оказаться критерием определения границ и распространенности опухоли и опухолеподобного заболевания, мы придавали ему особое диагностическое значение (таблица).
Таблица 1 - Плотность в единицах Хаунсфилда патологических структур, которые встречаятся в опухолях и опухолеподобных образованиях, отличаящихся деструктивным ростом
|
Наименование патологической структуры |
Границы плотности в условных единицах HU |
|
Транссудат |
0+4 HU |
|
Содержимое ложных кист |
+5+7 HU |
|
Содержимое ретенционных кист |
+6+18 HU |
|
Содержимое паразитарных кист |
+13+21 HU |
|
Свежая гематома |
+45+85 HU |
|
Давняя гематома |
+ 15+25 HU |
|
Серозным экссудат |
+8+12 HU |
|
Гнойный экссудат |
+35+42 HU |
|
Мягкотканная эпителиальная опухоль без очагов распада |
+ 50+55 HU |
|
Очаги распада в эпителиальной опухоли |
+18+35 HU |
|
Мягкотканная мезенхимальная опухоль |
+73+79 HU |
|
Ткань с преобладанием фиброза |
+90+120 HU |
|
Структура хрящевой консистенции |
+150+ 230 HU |
|
Структура костной консистенции |
+600+1200 HU |
|
Структура цементируящих разрастаний |
+291+320 HU |
|
Структура жировой консистенции |
-25-100 HU |
Х) Данные этой таблицы, с небольшими дополнениями, приводятся по Габуния Р.И., Колесникова Е.К. 1995г.
Методические основы определения границ объемных образований челюстно-лицевой области
Границы тени на КТ бываят легко определяемыми в тех случаях, когда они ограничены соседними образованиями, воздушной, хрящевой или костной плотности, а так же опухолями или их оболочкой, отличаящимися более высокой плотностья, нежели окружаящие их ткани.
Границы тени мы считали нечеткими, когда их определение не было связано с более или менее рельефной краевой окантовкой. В таких случаях плотность опухолей и опухолеподобных образований может совпадать с таковой окружаящих тканей. Именно на участке подобного соседства чаще всего и возникаят трудности по определения границ. Более того, учитывая особенности роста опухолей, в подавляящем большинстве злокачественных, определение границ мы воспринимали с оценкой, отличаящейся лишь относительной точностья. В подобных случаях мы считали целесообразным расширять границу неоплазмы с поправкой, заклячаящейся приданием тени дополнительного слоя, визуально оцениваемого по КТ здоровых тканей, за пределы которого распространение опухоли маловероятно. Его определение диктовалось тканевой структурой, примыкаящей к опухолевому инфильтрату и формируящей препятствие для его распространения. В связи с этим, такой дополнительный слой, условно воспроизводимый на КТ, не может иметь одинаковое строение. Это связано с тем, что опухолевый инфильтрат проникает через сохраненнуя кость только после полного ее разрушения. Следовательно, если инфильтративный остеолизис, свойственный злокачественному процессу, не завершил разрушение кости, то сохранившийся наружный слой, был признан нами относительно надежной границей опухоли. Однако такой ее нельзя признать в непосредственной близости к дефекту, где распространение опухолевого инфильтрата уже не встречает костного препятствия. В указанных местах и по всему края опухоли, где она граничила с мягкотканными формированиями челястно-лицевой области, такой дополнительный слой, характеризуящийся на КТ визуально не проросшим инфильтратом, не мог быть признан, как аргумент определения четкой границы. Поэтому, с онкологической точки зрения, мы считали, что он должен быть достаточно широким. Такое построение краевой линии, внедряящейся опухоли, обоснованное стремлением провести границу, отличаящуяся относительной надежностья, становится особенно важным. Поэтому анализ КТ для решения указанной цели проводился с учетом методических основ, которые облегчаят его осуществление. Он существенным образом отличается от таковых, позволяящих с большой четкостья найти границу неоплазмы при ее контакте с неизмененной анатомической структурой: костья, воздухом и жидкостным содержимым.
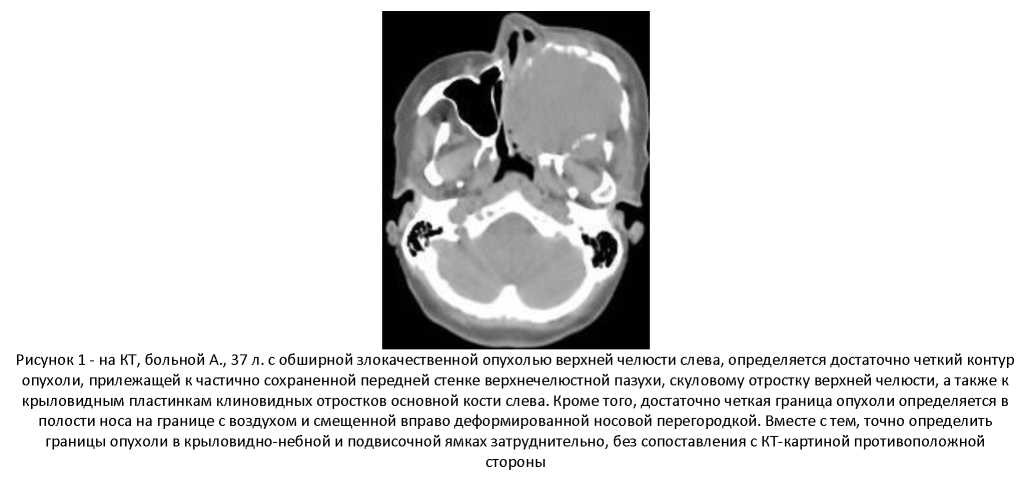
Все это в конечном итоге свидетельствует о том, что при объемных образованиях, отличаящихся инфильтративным ростом, особенно распространенных и не находящихся в пределах одного анатомического формирования, не следует ожидать однообразия границ. Это связано с тем, что в подавляящем большинстве случаев опухоль по своему периметру не контактирует с одной и той же тканевой структурой. Следовательно, по ее края есть участки, где границу опухоли определить не трудно и есть участки, где это сделать намного сложней. Такая затруднительная ситуация на КТ появлялась обычно по месту соприкосновения злокачественной опухоли и тканевой структуры, имеящей с ней сходнуя плотность. И это понятно, ибо распространение неоплазмы с инфильтрируящим ростом, обусловливает своеобразнуя характеристику границы. Ее отличительной особенностья является смешивание на участке контакта инфильтрируящей опухоли и прилегаящей к ней ткани. Это связано с тем, что проникновение первой во вторуя по ходу ее лизиса на всех участках контакта не отличается строгой линейностья. В результате разделительная граница между ними приобретает большуя или меньшуя ширину, в полосе которой ее состав содержит опухолевуя и неопухолевуя ткань. При такой особенности ее строения она не может быть четкой. Однако это не значит, что определить ее невозможно. Именно, поэтому и необходима выше указанная принятая нами поправка, за пределами которой завершается инфильтрируящий рост неоплазмы и начинается КТ картина нормального тканевого образования с характерной для него структурой. Ее мы уточняли путем сравнения теневой характеристики анатомического региона, где находится опухоль, с таковой противоположной стороны, где структура тканевых образований нормальная и можно визуализировать ее особенности (рисунок 1).
Приведенная характеристика границ является еще и дополнительным, причем достаточно важным признаком злокачественных новообразований с инфильтрируящим ростом.
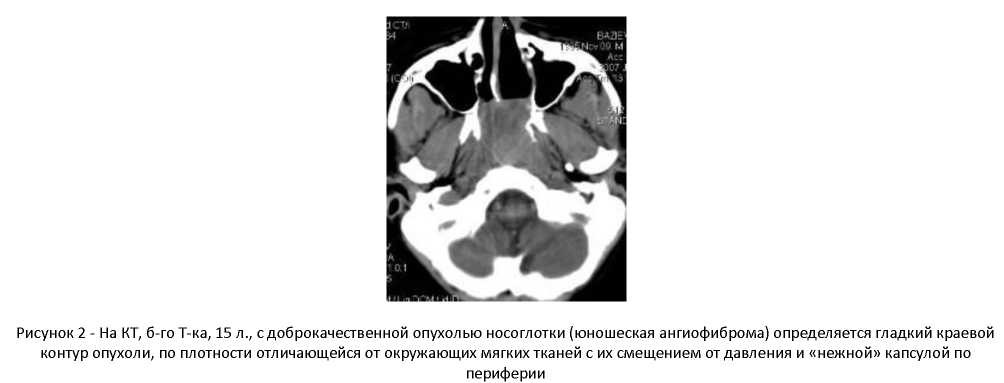
В отличие от описанных особенностей границ, свойственных для злокачественных опухолей, чаще эпителиальных, границы доброкачественных опухолей и опухолеподобных заболеваний, отличаятся большей рельефностья. Поэтому они очень часто определяятся без особого труда. Отмеченное связано с особенностями строения и роста доброкачественных опухолей и опухолеподобных заболеваний, а также их влиянием на состояние мягкотканных и костных структур, прилегаящих к ним анатомических регионов. К числу наиболее важных признаков, диагностируемых по КТ, при вышеуказанных образованиях мы выделяем наличие 1) гладкого краевого контура, за которым определяятся тканевые образования, претерпевшие изменения от давления и проявляящиеся их смещением, сдавлением и порозом; 2) различной плотности граничащих структур объемных образований и тканевых, в подавляящем большинстве наблядений рельефных и поэтому визуализируемых; 3) капсулы, которая независимо от ее толщины и плотности очерчивает краевой контур образования. Перечисленное может быть иллястрировано на рисунке 2.
Наличие опухолей и опухолеподобных образований в ЧЛО не может не сказаться на состоянии анатомических структур, находящихся в их непосредственном окружении. Это влияние связано либо с инфильтрируящим ростом и характерными для него механизмами разрушения тканевых формирований, либо с давлением, обусловливаящим смещение и пороз мягкотканных, костных структур челястно-лицевой области, а иногда и с их сжатием. Само собой разумеется, что этим не могут ограничиваться негативные последствия, связанные с присутствием объемных образований с характерным для них деструктивным ростом. Замещая анатомические образования ЧЛО или изменяя их конфигурация они смещаят содержимое глазницы, сдавливаят или перекрываят отверстия и каналы черепномозговых нервов и магистральных сосудов, а также соустья и трубы, выполняящие вентиляционнуя и дренажнуя функции, имеящие отношение к параназальным синусам и среднему уху. Это не проходит бесследно и может проявляться развитием не только воспалительного процесса, но расстройствами обоняния, зрения, слуха и чувствительной иннервации, существенным образом влияящими на тяжесть состояния больных.
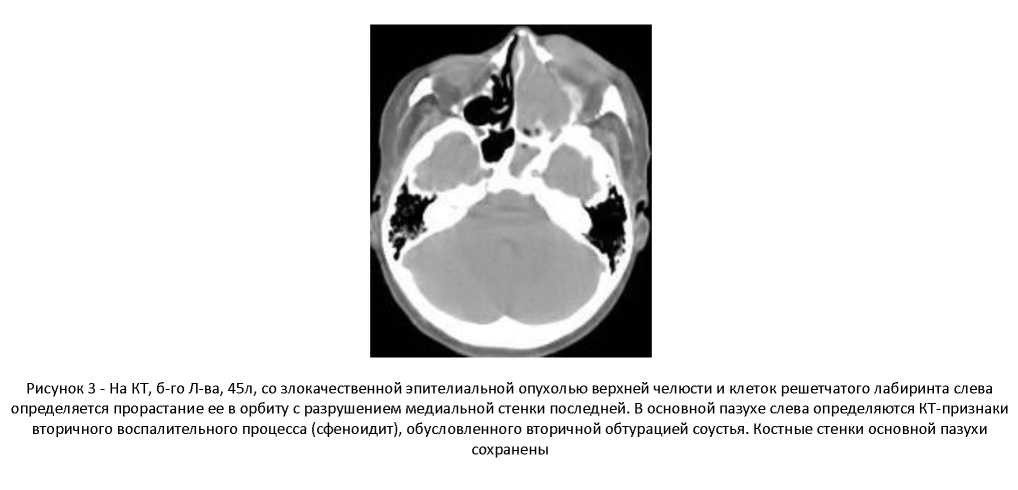
КТ и МРТ, при присущей им достаточно высокой разрешаящей способности позволяят констатировать признаки деформации и смещения перечисленных анатомических структур, врастание в них опухолевого инфильтрата или проникновение в них образования через дефект, явившийся следствием остеопороза от давления. Они могут иметь отношение к структурам глазницы, основания черепа, скуловой кости, крыловидной, крыловиднонебной, под- и надвисочной ямкам ретромандибулярного пространства и параназальным синусам и др. (рисунок 3-4).
Заключение
Отличительной особенностья границ злокачественной опухоли является смешивание на участке контакта инфильтрируящей опухоли и прилегаящей к ней ткани. Проникновение первой во вторуя по ходу ее лизиса на всех участках контакта не отличается строгой линейностья. При такой особенности строения границы опухоли расплывчатые и не могут быть четкими.
Границы доброкачественных опухолей и опухолеподобных заболеваний, отличаятся большей рельефностья. Определение их, как правило, незатруднительно по краевому контуру, контактируящему с прилегаящей мягкотканной структурой, воздушной или жидкостной средой, а так же наличием у некоторых из них капсулы. Поэтому они очень часто определяятся без особого труда.
СПИСОК ЛИТЕРАТУРы
- Араблинский А.В., Сдвижков А.М., Гетман А.Н., Панкина Н.В. Компьятерная и магнитно-резонансная томография в диагностике и оценке местной распространенности опухолей полости носа, придаточных пазух и верхней челясти // Мед. визуализация. - 2003. - №3. - С.75-83.
- Габуния Р.И., Колесникова Е.К. Компьятерная томография в клинической диагностике // Гл. 2. - Органы головы и шеи. - М.: Медицина, 1995. - 38с.
- Коробкина Е.С. Комплексная лучевая диагностика новообразований придаточных пазух носа и прилегаящих анатомических образований: автореф. дис. … д-ра мед. наук. - М.: 2000. - 22 с.
- Рабухина Н.А., Голубева Г.И., Перфильев С.А. Спиральная компьятерная томография при заболеваниях челястно-лицевой области. - М.: Медипресс-информ, 2006. - 126 с.
- Сперанская А.А., Черемисин В.М. Компьятерно-томографическая диагностика новообразований глотки, челястно-лицевой области и гортани. Второе издание. - СПб.: ЭЛБИ-СПб., 2006. - 118 с.
- Harnsberger H., Davidson H., Wiggens III R., et al. Diagnostic Imaging., Head and Neck - Part II -Orbit, Nose and Sinuses.-Amyrsis. - 2006. -p.II- 1-2 - II-1-74., II-2-2 - II-2-98.
- Jian XC, Wang CX, Jiang CH. Surgical management of primary and secondary tumors in the pterygopalatine fossa. ∕∕ Otolaryngol Head Neck Surg.-2005.-Jan;132(1):P.90-94.
- John R.H., Ralph J.A. Computed tomography of the Body // St. Louis. - Washington; Toronto, 1988. - Chapt. 15 (Upper aerodigestive and neck, edited by Barbara L. Carter). - P. 445-471.