АННОТАЦИЯ
Рассмотрены возможности улучшения результатов хирургического лечения ятрогенных повреждений и рубцовых стриктур внепеченочных желчных протоков. Представлен опыт лечения 44 больных в возрасте от 21 до 81 года. "Свежая" травма внепеченочных желчных протоков имелась у 21 чел. (47,7 %) ‚ рубцовые стриктуры - у 23 чел. (52,3 %). Показано, что основным видом оперативного лечения является реконструктивная операция по РУ.
Актуальность. Ятрогенные повреждения и стриктуры - наиболее сложное поражение внепеченочных желчных протоков (ВЖП). которое для многих больных становится началом длительной трагедии [2,3,5]. Пациент, обратившийся к хирургу, не будучи тяжело больным, становится инвалидом на длительное время, нередко - на всю жизнь. Потеря социальных связей, физические ограничения приводят к нарушению психического здоровья, ухудшению качества жизни [1-4].
Несмотря на давно отработанную и постоянно совершенствующуюся технику выполнения холецистэктомии, частота ятрогенных повреждений и рубцовых стриктур ВЖП не имеет тенденции к снижению. Авторы, занимающиеся проблемой реконструктивной билиарной хирургии, отмечают, что по сравнению с холецистэктомией (ХЭ) из традиционного доступа внедрение лапароскопической холецистэктомии (ЛХЭ) повлекло за собой увеличение в 2-4 раза частоты повреждений ВЖП - до 0,1-3 % [3,4,7]. У 12-30 % больных, оперированных по поводу «свежих» травм, в послеоперационном периоде формируются рубцовые стриктуры ВЖП, что сопровождается стойкой утратой здоровья, трудоспособности и обрекает больного на повторные операции [1,5,6].
Причины повреждений ВЖП при ЛХЭ такие же, как и при открытой операции. Специфическим осложнением является термическое повреждение стенки общего желчного и правого печеночного протоков, которое проявляется развитием стриктуры через 3-4 мес. после операции. Кроме того, при ЛХЭ значительно увеличивается процент высоких повреждений протоков [7].
Несмотря на успехи, достигнутые в хирургии ятрогенных травм и рубцовых стриктур ВЖП, результаты восстановительных и реконструктивных операций малоутешительны. До настоящего времени, по данным различных авторов, уровень послеоперационной летальности достигает 3-35 % [1,3,6]. Рецидив стриктуры развивается у 10,9-50 п/〇 больных [1,5], что требует выполнения повторной операции. Сложные анатомические условия, в которых, как правило, выполняется повторная операция, заставляют хирурга использовать у некоторых больных каркасные дренажи, обрекающих пациента на длительную нетрудоспособность, а в ряде наблюдений сопровождается развитием тяжёлых, иногда фатальных осложнений [2,3]. Наряду с этим при выполнении хирургического вмешательства по поводу ятрогенных травм или стриктур ВЖП хирург достаточно часто сталкивается с проблемой выбора восстановительной или реконструктивной операции. Тактика лечения, выбор метода хирургической коррекции и отдаленный исход в значительной степени зависят от характера и локализации повреждения [2, 4-6].
Цель работы: улучшение результатов хирургического лечения ятрогенных повреждений и рубцовых стриктур внепеченочных желчных протоков.
Материал и методы. В настоящей работе проанализированы результаты хирургического лечения 44 больных с ятрогенными поражениями ВЖП, находившихся в национальном госпитале Министерства здравоохранения Кыргызской Республики и хирургическом отделении № 1 Ошской межобластной объединенной клинической больницы в период 1998-2014 гг. Возраст больных колебался от 21 до 81 года. Мужчин было 13 (29,5%), женщин - 31 (70,5 %). Половозрастная характеристика больных представлена в табл. 1.
Как видно, большинство больных составили женщины (70,5 %), что обусловлено большей частотой у них заболеваний органов гепа- топанкреатодуоденальной области, в частности желчнокаменной болезни. Основным видом операции, ставшей причиной ятрогенной травмы ВЖП, была ХЭ - 41 (93,2 %). Из них традиционная ХЭ была произведена в 36 (87,8 %) наблюдениях, ЛХЭ - в 4 (9,8 %), ХЭ из мини-доступа - в 1 (2,4 %). В остальных 3-х (6,8 %) случаях причинами ятрогении оказались соответственно резекция желудка (1), эхинококкэктомия из печени (1) и ушивание по- сттравматического разрыва печени (1).
Ятрогенные травмы ВЖП в наших учреждениях развились у 19 (43,2 %) больных (Национальный госпиталь - 1, Оɪıɪская межобластная объединенная клиническая больница - 18). Остальные 25 (56,8 %) больных были оперированы или переведены из других областных, городских и территориальных больниц нашей страны. У 21 (47,7 %) пациента имелись «свежие» ятрогенные повреждения. Характер «свежих» травм ВЖП был следующим: краевое пересечение холедоха - 1, полное пересечение и перевязка холедоха - 1 ‚ странгуляция холедоха лигатурой дренажа по Холстеду - Пиков- скому - 1, полное пересечение гепатикохоле- доха с иссечением холедоха - 1, краевое повреждение (коагуляционная перфорация) гепа- тикохоледохапри ЛХЭ - 1, пересечение гепа- тикохоледоха - 9 (краевое - 7, полное - 5), перевязка гепатикохоледоха - 1, пересечение и перевязка гепатикохоледоха - 1, клиппирование гепатикохоледоха - 2, повреждение правого печеночного протока - 3.
В 23 (52,3 %) наблюдениях имелись рубцовые стриктуры ВЖП. Распределение больных с рубцовыми стриктурами ВЖП, согласно классификации Э.И. Гальперина (2003) [2], представлено в табл. 2.
C целью дифференциальной и топической диагностики проводилось комплексное обследование, включающее помимо общеклиничсс- ких и биохимических лабораторных и инструментальных методов специальные методы
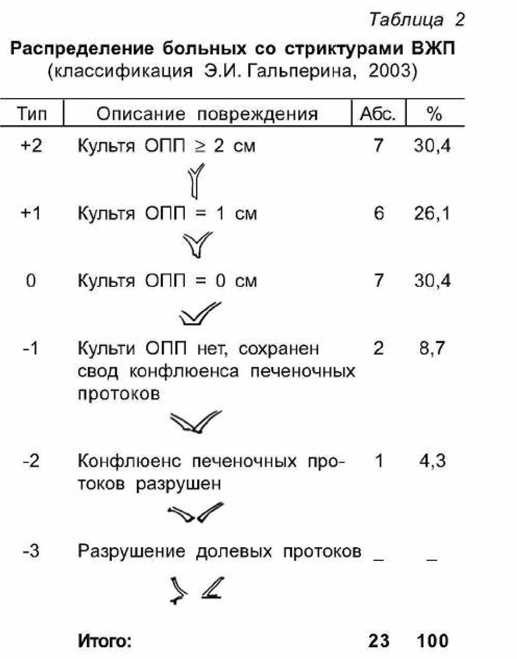
исследования. Ультразвуковое исследование проводили рутинно во всех случаях до применения инвазивных методов, что позволяло выявить механическую желтуху, гепатомегалию, расширение внутри- и внепеченочных желчных протоков, наличие протоковых конкрементов, состояние поджелудочной железы, наличие свободной жидкости в брюшной полости. Ведущую роль в топической диагностике и определении уровня и протяжённости поражения у больных с дренажами в системе ВЖП отводили фистулохолангиографии (рис. I).
Результаты и обсуждение. Выбор лечебной тактики зависел от вида повреждения, наличия в клинической картине желчного перитонита, степени механической желтухи, тяжести состояния больных, а также от количества ранее перенесенных операций, выполненных с целью «исправить ошибку». Авторы являются сторонниками бескаркасного билиодигестивного дренирования. Реконструктивное оперативное лечение заключалось в формировании би-, три- и гспатикосюностомии по Ру. Поврежденный ВЖП идентифицировали и мобилизовывали в проксимальном направлении. При высоких стриктурах для создания оптимального билиодигестивного анастомоза производили продольное рассечение левого печеночного протока по Ƙеру до 1-1,5 см. У пациентов, которым производили предоперационное наружное дренирование желчных протоков, дренажные трубки удаляли. После мобилизации гепатикохоледоха участок тощей кишки длиной 60-80 см изолировали по Py для создания билиодигестивного анастомоза, который формировали конец в бок с использованием узловых швов рассасывающимися нитями условных размеров 3/0-4,0 (Biosin, PDSII, Monocol, Айкол). В методологии билиодигестивной операции по Py большое значение придается прецизионной технике анастомозирования и атравматическому шовному материалу с декретированными сроками рассасывания.
Если в процесс было вовлечено более одного протока, то накладывали отдельные анастомозы на одной кишечной петле. Область анастомоза дренировали с помощью дренажей.
Как было указано выше, из всех 44 больных в наше лечебное учреждение были переведены 25 (56,8 %) пациентов. Из них 21 (84 %) был оперирован в других учреждениях: 20 больным была проведена одна операция и 1 пациенту -две операции. Результаты попыток восстановления билиарного пассажа при «свежей» травме ВЖП, как правило, были неудовлетворительными. Эти больные были направлены к нам на 2-е сутки и позднее после операции.
Из 21 больного со «свежими» травмами ВЖП лишь у 6 (28,6 %) повреждение было обнаружено интраоперационно. Из этой группы больных у одного сразу произведена хирургическая реконструкция - гспатикосюностомия на выключенной по Py петле тощей кишки. В остальных 5 наблюдениях первый этап операции был завершен наружным дренированием желчных протоков.
В целом же при «свежих» повреждениях ВЖП 5 (23,8 %) больным были выполнены одноэтапные заключительные операции в более ранние сроки после выявления травмы ВЖП. Из них в одном случае на 7-е сут. после ЛХЭ было произведено ушивание гспатикохо- ледоха, в двух случаях - бигепатикоеюноанас- томоз по Ру, в одном случае - гепатикоеюно- анастомоз по Ру, в последнем случае операция завершена наружным дренированием по Вишневскому.
В 13 (61,9%) наблюдениях из 21 произведено двухэтапное оперативное лечение. На первом этапе выполняли лапаротомию и на-
ружное дренирование ВЖП (11 больных) или чрескожное чреспеченочное дренирование желчных путей под ультразвуковым наведением (2 больных). На втором этапе осуществляли гепатико- (2), бигепатико- (8) и тригепатико- еюностомии по Py (2). У одной пациентки осуществить билиодигестивную реконструкцию по Py не оказалось возможным и второй этап операции был завершен наружным дренированием ВЖП. На наш взгляд, такой исход хирургического лечения связан с неправильно выбранной первичной хирургической тактикой в территориальном лечебном учреждении.
У 3 (14,3%) больных из 21 со «свежей» травмой ВЖП в целом произведено трехэтапное оперативное лечение. На первых двух этапах было осуществлено наружное желчеотве- дение с целью купирования желчного перитонита, стихания воспалительных процессов брюшной полости и стабилизации общего состояния больных. Лишь третьим этапом произведено наложение гепатико- (1 чел.) и биге- патикоеюɪюанастомоза по Py (2 чел.). Здесь следует отметить, что этим 3 больным после операции ХЭ в других лечебных учреждениях были предприняты тактически ошибочные попытки восстановления целостности ВЖП, что повлекло за собой повторные операции. Паш опыт показывает, что при отсутствии возможностей первичной коррекции ятрогенной «свежей» травмы ВЖП (квалификация хирурга, желчный перитонит, механическая желтуха, тяжелое состояние больного) путем выполнения восстановительной или реконструктивной операции оптимально задрепировать магистральные ВЖП на первом этапе и выполнить билиодигестивную реконструкцию по Py на втором этапе хирургом с соответствующей профессиональной компетенцией в гепатобилиарной хирургии.
Таким образом, при «свежих» травмах ВЖП первично-восстановительная операция была произведена одному (4,8 %) больному (ушивание травмы гспатикохолсдоха после ЛХЭ). Реконструктивные операции в объеме билиодигестивного анастомоза по Py выполнены 18 (85,7%) больным (гепатикоеюностомия по Py - 4, бигспатикосюностомия по Py- 12, тригепатикоеюностомия по Py - 2). Двоим (9,5 %) больным операции были завершены наружным дренированием ВЖП.
Хирургическая тактика при рубцовых стриктурах ВЖП зависела от уровня локализации стриктуры, степени механической желтухи и тяжести состояния больных. Из всех 23 больных этой категории 9 (39,1 %) на первом этапе было произведено наружное дренирование ВЖП, у 2 (8,6 %) больных имелся наружный желчный свищ. Соответственно эти 11 (47,8 %) больных госпитализированы с купированной механической желтухой. А остальные 12 (52,2%) больных госпитализированы с механической желтухой. Были выполнены следующие операции по Ру: тригепатикоеюностомия (1 чел.), бигепатикоеюностомия (12 чел.), гепатикоеюностомия (4 чел.), холедохоеюносто- мия (2 чел.), холецистоеюностомия (1 чел.), хо- ледоходуоденостомия по Юрашу - Виноградову (1 больной), наружное дренирование ВЖП (2 больных). Одной больной был наложен раздельный бигепатикоеюноанастомоз на одной тонкокишечной петле, выключенной по Ру. В одном наблюдении предварительно были проведены эхонавигационные чрескожные чреспеченочные дренирования 3 абсцессов печени.
Следует отметить, что операции при рубцовых стриктурах ВЖП являются технически сложными ввиду развития массивных спаечных процессов в брюшной полости, трудности идентификации протоков, большой частоты высоких стриктур (10 больных, 43,4 %). В 3-х наблюдениях во время адгезиолизиса и ревизии были обнаружены и вскрыты абсцессы брюшной полости (2) и печени (1). У одного больного удалена оставшаяся во время первой операции часть шейки желчного пузыря и кармана Гартмана. У 4 больных проведены гепа- тиколитотомии, из которых в двух случаях в комбинации с устранением холедоходуоденального свища (1) и разобщением гепатикодуоде- ноанастомоза из-за стриктуры этого соустья (1). Интраоперационно у 3 больных было кровотечение из воротной вены, остановленное ушиванием атравматическим шовным материалом. В двух случаях операция была завершена наружным дренированием ВЖП как окончательный этап оперативного лечения.
В 3-х наблюдениях из 44 были выполнены симультанные вмешательства: операция Гре- гуа - Смирнова (1), грыжесечение с пластикой грыжевых ворот по Сапежко (1), клиновидная резекция правого яичника (1).
Ближайшие результаты оперативного лечения больных с ятрогенными травмами и рубцовыми стриктурами ВЖП оценивали по частоте послеоперационных осложнений и летальности. Из всех 44 больных послеоперационные осложнения зарегистрированы у 5 (11,3 %) пациентов: несостоятельность швов бигепатико- еюноанастомоза по Py - 1, острая спаечная тонкокишечная непроходимость - 1, стеноз бигепатикоеюноанастомоза - 1, нагноение операционной раны - 2. Из них 2 осложнения наблюдались у больных со «свежими» ятрогенными травмами (острая спаечная кишечная непроходимость, стеноз бигепатикоеюноанастомоза), 3 осложнения - у пациентов с рубцовыми стриктурами (несостоятельность анастомоза, нагноение операционных ран).
Повторно оперированы 2 больных по поводу острой спаечной кишечной непроходимости (1) и стриктуры бигепатикоеюноанастомоза по Ру, развившейся через 4 мес. В последнем случае произведена реконструкция бигепатикоеюноанастомоза по Ру. Но, несмотря на это, у данного пациента развился рестеноз анастомоза, в связи с чем было выполнено наружное дренирование ВЖП.
Послеоперационная летальность составила 2,2% (1 больной). Причина летальности - несостоятельность швов бигепатикоеюноанастомоза по Ру, развившейся на 2-е сут. после операции.
Выводы
- Ятрогенная травма ВЖП в большинстве случаев (71,4 %) диагностируется в поздние сроки после развития желчного перитонита, наружного желчного свища и механической желтухи.
- При желчном перитоните вследствие ятрогенной травмы ВЖП оптимален двухэтапный метод лечения: первый этап - наружное дренирование ВЖП и ликвидация перитонита, второй этап - реконструктивная операция.
- Основным видом реконструктивного лечения ятрогенных травм и рубцовых стриктур ВЖП является билиодигестивный способ в объеме три-, би- и гепатикоеюностомии на выключенной по Py петле тонкой кишки в зависимости от уровня локализации травмы или стриктуры.
- В методологии билиодигестивной операции по Py большое значение придается прецизионной технике анастомозирования и атравматическому шовному материалу с декретированными сроками рассасывания.
- Реконструктивные операции, как завершающий этап оперативного лечения ятрогенных травм и стриктур ВЖП, должны выполняться хирургом высокой профессиональной компетенции в области гепатобилиарной хирургии.
ЛИТЕРАТУРА
- Гальперин Э.И., Чевокин А.Ю., Кузовлев Н.Ф., Дюжева Т.Г Диагностика и лечение различных типов высоких рубцовых стриктур печеночных протоков // Хирургия. - 2004. - № 5. - С. 26-31.
- Гальперин Э.И. Что делать хирургу при повреждении желчных протоколов: 50 лекций по хирургии ⁄ под ред. акад. В.С. Савельева. - M.: MediaMedica, 2003. - С. 226-232.
- Зюбина Е.Н Ятрогенные травмы и стриктуры желчевыводящих протоков // Хирург. - 2008. - №4. - С. 13-20.
- Назыров Ф.Г и др. Операции при повреждениях и стриктурах желчных протоков // Хирургия. - 2006. - № 4. - С. 46-51.
- Шевченко Б.Ф. Хирургическое лечение рубцовых стриктур внепеченочных желчных протоков И Хирург. - 2008. - № 5. - С. 15-19.
- Tocchi A., Mazzoni G.f Liotta G. et al. Management of benign biliary strictures: biliary enteric anastomosis vs endoscopic stenting. // J Arch Surg. - 2000. - V. 135, № 2. - P. 153-157.
- Archer S.B. Bile Duet injury During Laparoscopic cholecystectomy: Results of a National Survery // Ann Suig. - 2001. - V. 234. - № 4. - P. 2001-2007.