Экстрагенитальные заболевания (ЭГЗ) – это многочисленная группа разнообразных и разнозначимых болезней, синдромов, состояний у беременных женщин, объединенных лишь тем, что они не являются гинекологическими заболеваниями и акушерскими осложнениями беременности.
Вопросы охраны здоровья матери и ребенка в нашей стране, как и во всем мире, не теряют своей актуальности в связи с отсутствием стойкой тенденции к снижению материнской (МС) и перинатальной смертности (ПС) и ухудшением социально-экономических условий жизни населения. Достижение улучшения здоровья матери и ребенка определяется сокращением показателей материнской, перинатальной и младенческой смертности (Н.В.Рымашевский, 2001; В.Н. Серов, 2001; К.К. Lindfors et al., 1999; WHO/ UNICEF, 2002).
Согласно определению экспертов ВОЗ, изложенному во втором томе МКБ-10 (1993), материнская смерть (МС) – это смерть женщины, обусловленная беременностью (независимо от ее продолжительности и локализации), наступившая в период беременности или в течение 42 дней после ее окончания от какой- либо причины, связанной с беременностью, отягощенной ею или ее ведением, но не от несчастного случая или случайно возникшей причины.
Все случаи МС разделяют на две группы: І - непосредственно связанные с акушерскими причинами и ІІ - опосредованно связанные с акушерскими причинами.
МС, относящаяся к І группе, - это смерть в результате акушерских осложнений состояния беременности (т.е. беременности, родов и послеродового периода), а также в результате вмешательств, упущений, неправильного лечения или цепи событий, последовавших за любой из перечисленных причин
МС ІІ группы - это смерть в результате существовавшей прежде болезни или болезни, развившейся в период беременности, вне связи с непосредственной акушерской причиной, но отягощенной физиологическим воздействием беременности.
Сочетание беременности с соматической патологией в популяции встречается достаточно часто - 5090% от всех беременных - и в современных условиях определяет материнскую (4-е место в ее структуре) и существенно влияют на состояние плода и таким образом повышают перинатальную заболеваемость и смертность. По данным известного специалиста Шехтмана (2000) хроническими заболеваниями 70% беременных женщин, а у 86% женщин во время беременности возникают острые соматические заболевания. Хотя показатель материнской смертности в стране за последние 10 лет имеет хорошую тенденцию к снижению: в 1999 году был равен 65,3 на 100 000 живорожденных, в 2009 году - 37,4, в 2010 году - 24,3 на 100000 живорожденных(снижение в 2,8 раза за 11 лет), но актуальность экстрагенитальных заболевании у беременных в РК, как и во всем мире, сохраняется.
В цивилизованных странах мира материнская смертность от экстрагенитальных заболеваний занимает первое место, и реального снижения этого показателя можно добиться только путем оздоровления больных женщин вне и во время беременности. На решение этой благородной задачи должна быть направлена деятельность врачей всех специальностей. Одной из основных задач первичной медикосоциальной помощи (ПМСП) является снижение материнской заболеваемости и смертности, улучшение основных качественных показателей службы родовспоможения. По заключению ВОЗ (2007), 88-98% случаев материнской смертности могли быть предотвращены с помощью соответствующих своевременно принятых мер и новых достижений медицины.
Совершенствование тактики ведения беременности и родов у данной категории беременных невозможно без тщательного анализа каждого случая и изучения тонких патогенетических реакций, происходящих в организме и приведших к внутриутробной гипоксии плода (М.К. Абдурахманов и соавт., 2008; C.J. Burke et al., 1997)
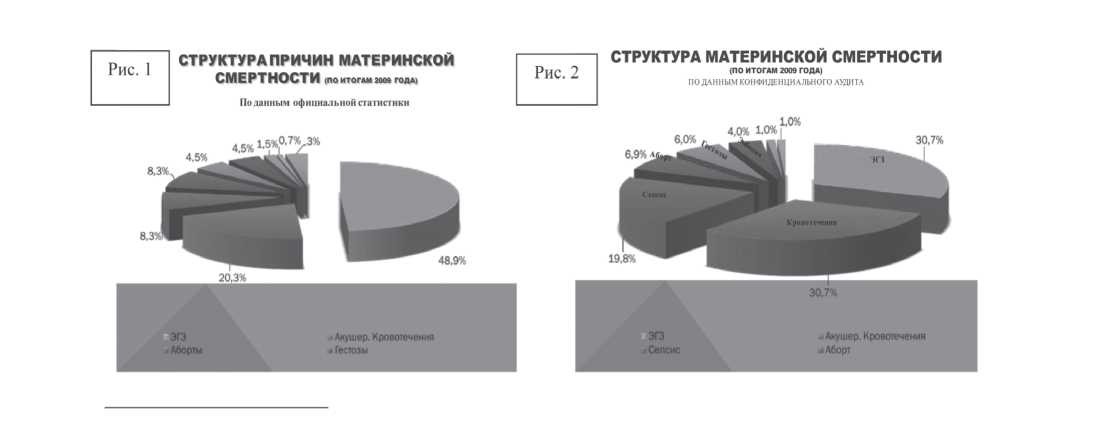
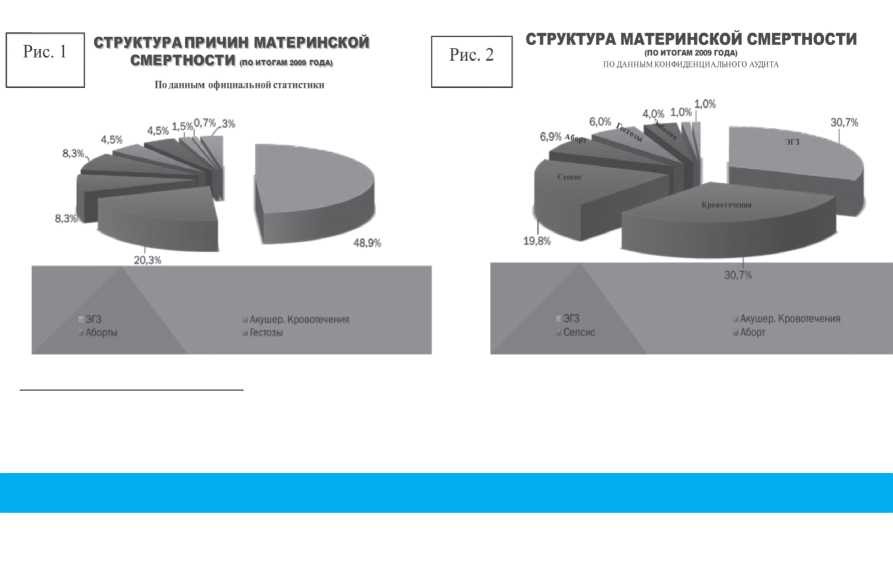
Если рассчитать индекс здоровья беременных, то в лучшем случае 40% всех беременных женщин вынашивают беременность без осложнений, то есть на фоне «полного здоровья». В Московском мегаполисе, по данным В.Е. Радзинского, С.Д. Семятова (2012), беременные с ЭГЗ составляют 58,6%-75,3%. Именно это обстоятельство приводит к парадоксу XXI века: в большинстве индустриально развитых стран в структуре причин материнской смертности преобладают не осложнения беременности и родов, а ЭГЗ. Не избежала этого «цивилизованного» соотношения и РК. По статистическим данным за 2009 год ЭГЗ заняло Ι место в структуре причин материнской смертности (рис.1, 2).
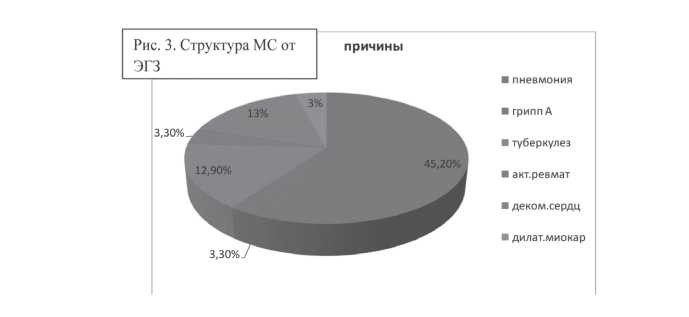
К наиболее перинатально значимым патологиям во всем мире относятся пневмония, сахарный диабет, артериальная гипертензия, гломерулопатии, некомпенсированная дисфункция щитовидной железы, анемии и другие. Ниже приведены статистические данные об ЭГЗ, которые стали причиной МС и осложнениями течения беременности за 2009 год в РК (рис. 3).
Если разбирать причины распространенности ЭЗГ среди беременных женщин, то по данным экспертов Украины были выявлены перечень наиболее типичных ошибок и выявленных недостатков оказания помощи на амбулаторном этапе:
- недостаточное и несвоевременное обследовани
- отсутствие документальных сведений об истории болезни беременной;
- недостаточное внимание к больным ОРЗ, запоздалое и неквалифицированное назначение антибактериальной терапии;
- позднее направление или (чаще) ненаправление больных на консультацию в профильное специализированное учреждение;
- ошибочный выбор профиля стационара;
- невнимательные, часто неквалифицированные действия врачей скорой помощи;
- транспортировка больных в нетранспортабельном состоянии;
- несоблюдение требований нормативных документов. (В.И. Медведь,7(47) 2011г, Здоровье Украины).
Каждая из вышеприведенных позиций заслуживает внимания и подробного обсуждения, однако среди всех причин немаловажную роль играет неквалифицированные действия медицинских сотрудников. В большинстве случаев любое страдание беременной женщины они объясняют наличием беременности. Поэтому немаловажную роль играет при ведении беременных женщин с ЭГЗ, знания особенностей течения соматических заболевании у беременных.
По данным авторов ниже приведены основные пути снижения материнской смертности от экстрагенитальной патологии
- Обеспечение постоянной контрацепции пациенткам, которые страдают хроническими заболеваниями не совместимыми с беременностью (служба планирования семьи).
- Адекватная подготовка больных с различной хронической ЭГП, включая хирургическое лечение, медикаментозную терапию, оздоровление.
- Соблюдение основных принципов оказания помощи беременным с ЭГП .
- Широкое использование планового хирургического лечения экстрагенитальных заболеваний во время беременности.
- Родоразрешение беременных с наиболее тяжелой и сложной ЭГП должно проводиться только в специализированных отделениях ЭГП, имеющих соответствующие кадровые и аппаратурно-технические возможности.
- Системное повышение квалификации врачей разных специальностей по вопросам ЭГП.
- Строгое соблюдение требований действующих нормативных документов МЗ РК на всех этапах наблюдения беременных (аудит).
Список литературы
- Коржевский Д.Э. Организация и цитохимичесике особенности барьерных структур плаценты человека / Д.Э. Коржевский, В.А. Отеллин, А.А. Не-окесарийский с соавт. // Морфология. 2006. - Т. 129. - №
- - С.63-64.
- Коржевский Д.Э. Структурная организация макрофагов формирующейся плаценты человека / Д.Э. Коржевский, В.А. Отеллин, A.A. Неокесарий-ский, Н.Г. Павлова // Морфология. 2005. - Т. 128. - № 6. - С.60-62.
- Логутова Л.С. Функция фетоплацентарного комплекса у беременных с диффузным токсическим зобом / Л.С. Логутова, Н.В. Шидловская, Н.Ф. Башакин, Ф.Ф. Бурукалова; C.B. Новикова, Ю.Б. Котов // Российский вестник акушера-гинеколога. — 2006. № 6. - С. 26-29.
- Луценко М.Т. Состояние фетоплацентарного барьера при герпес-вирусной инфекции у беременных / М.Т. Луценко, И.А. Андриевская // Бюллетень СО РАМН. 2008. - № 5. - С. 133-142.
- Медведь В.И., Основные вопросы экстрагенитальной патологии* Часть І Тактика ведения беременности при экстрагенитальной патологии, Здоровье Украины в 6(46)- 09.2011г., стр. 5-11
- Медведь В.И., Основные вопросы экстрагенитальной патологии* Часть II Тактика ведения беременности при экстрагенитальной патологии, Здоровье Украины в 7 (47)- 10.2011г., стр. 6-103.
- Медведь В.И., Основные вопросы экстрагенитальной патологии* Часть III Тактика ведения беременности при экстрагенитальной патологии, Здоровье Украины 8 (49)- 12.2011г, стр. 13-20 .
- Рымашевский Н.В. , 2001; В.Н. Серов, 2001; К.К. Lindfors et al., 1999; WHO/UNICEF, 2002
- Укыбасова Т.М., АО «ННЦМД», Оценка внедрения ЭПУ в клиническую практику
- Шехтман М.М. Руководство по экстрагенитальной патологии у беременных / М.М- Шехтман. М.: Изд-во «Триада-Х», 1999. - 816 с.
- Шехтман М.М. Руководство по экстрагенитальной патологии у беременных / М.М. Шехтман.М.*: Изд-во «Триада-Х», 2003. - 816 с.
- Aaltonen R. Transfer of proinflamatory cytokines across term placenta / R. Aaltonen, T. Heikkinen, K. Hakala, K. Laine, A. Alanen // Obstet. Gynecol. -2005. Vol. 106, № 4. - P. 802-807.
- Abrahams V.M. Macrophages and apoptotic cell clearance during pregnancy / V.M. Abrahams, Y.M. Kim, S.L. Straszewski, R. Romero, G. Mor // Am. J. Re-prod. Immunol. 2004. - Vol.51, № 4. - P. 275-282.
- Alexander W.S. Suppressors of cytokine signaling (SOCS) in the immune system / W.S. Alexander // Nat. Rev. Immunol. 2002. - Vol. 2, № 6. -P.410-416.
- Azizieh F. Maternal cytokine productionpatterns in women with preeclampsia / F. Azizieh, Raghupathy, M. Makhseed // Am. J. Reprod. Immunol. 2005. - Vol. 54, № 1. - P. 30-37.