Оценка проходимости маточных труб и состояние полости матки является важнейшим этапом обследования женщин, страдающих бесплодием. Появление ультразвуковых методов исследования стимулировало поиск возможностей применения сонографии для оценки проходимости маточных труб и состояния полости матки. Под контролем УЗИ в полость матки вводят специальное контрастное вещество, которое попадает в маточные трубы. При этом можно оценить состояние не только полости матки и труб, но их структуру.
Гистеросальпингография является одним из основных методов диагностики при подозрении на непроходимость маточных труб, может также дать относительную информацию о спаечном процессе в малом тазу. В последние годы для оценки проходимости маточных труб у пациенток с бесплодием широкое применение получила эхография [1]. В 1981 году R.Nannini и соавторы опубликовали результаты применения с этой целью ультразвукового исследования, которое позволяет почти в 90% случаев точно установить проходимость маточных труб. Пионерами эхогистероскопии в России стали А.М.Папиташвили и его коллеги[2].
Большинство исследователей в качестве контрастного вещества, вводимого в полость матки, используют стерильный изотонический раствор натрия хлорида. Исследование обычно осуществляют под контролем трансабдоминальной эхографии. При этом в случае односторонней или двусторонней проходимости маточных труб соответственно с одной или с обеих сторон от матки временно возникает специфическая “размытая” тень, что характерно для жидкости при появлении ее в полости малого таза. Недостатки трансабдоминальной эхографии заключаются в невозможности определения у большинства пациенток с односторонней проходимостью, какая именно труба окклю- зирована. Кроме того, при наполненном мочевом пузыре возникают технические сложности. Трансвагинальная эхография значительно облегчает визуальную оценку солевого изотонического раствора при его введении в полость матки, а затем — при попадании в маточные трубы. Однако просвет маточных труб у большого количества пациенток при использовании солевого раствора различим только в проксимальном отделе труб (даже при применении трансвагинального сканирования). Проблема заключается в том, что такой раствор является анэхогенным контрастным веществом и поэтому хорошо визуализируется только при скоплении в пространстве за маткой. В случае непроходимости маточной трубы дополнительное введение раствора в полость матки приводит к скоплению его в трубе, что соответствует эхографической картине гидросальпинкса[3-5].
Для улучшения изображения при проведении эхогисте- роскопии В.В.Симрок, Е.А.Коробкова, Л.В.Бендюг используют следующий коктейль: 15–20 мл изотонического раствора натрия хлорида, гидрокортизона ацетата — 0,05 г, контрикал в дозе 10 000 антитрипсиновых единиц апротинина в виде сухого вещества, антибиотик широкого спектра действия (после пробы). Данная взвесь не оказывает отрицательного влияния на организм, обладает лечебным действием.
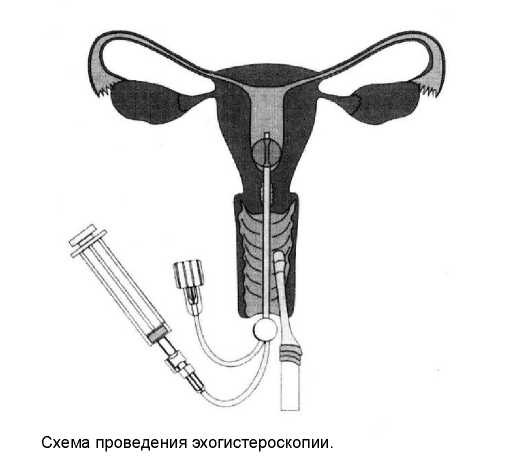
Оптимальный период проведения эхогистероскопии — на 10–13-й день менструального цикла. После обработки вульвы и стенок влагалища шейку матки фиксируют пулевыми щипцами и в полость матки после зондирования через маточный наконечник вводят приготовленный раствор. Обычно исследование продолжается 10–15 минут. Если труба проходима, то контрастное вещество в ее просвете видно через 10–15 секунд. Окончательное заключение о проходимости маточных труб следует делать только после 5 минут исследования, так как в некоторых случаях трубы могут быть спазмированы, что временно препятствует прохождению контрастного раствора. Специального обезболивания при проведении эхогистероскопии не требуется, так как необходим постоянный объективный контроль за состоянием пациентки. Для премедикации и седативного эффекта чаще всего используют транквилизаторы (диазепам 5–10 мг).
Преимуществами эхогистероскопии являются:
- простота выполнения;
- возможность одновременной оценки состояния полости матки и проходимости маточных трубво время одной процедуры;
- лечебное воздействие во время процедуры;
- возможность оценки морфологической структуры матки и яичников в ходе трансвагинальной эхографии;
- неинвазивность метода с минимальным риском осложнений;
- отсутствие необходимости использования ионизирующего излучения;
- хорошая переносимость процедуры, даже в случаях без премедикации и обезболивания;
- невысокая стоимость процедуры.
Усовершенствование методов ультразвуковой диагностики (трансвагинальная эхоскопия) дало толчок к дальнейшему развитию соногистеросальпингографии (СГСГ), увеличило информативность метода и еще больше расширило показания к ее применению. В 1988 г. U. Deichert и соавт. [6,7] применили контрастную трансвагинальную сонографию для исследования полости матки и маточных труб. Они первые дали сравнительный анализ состояния полости матки и мио- метральных показателей. Первые 30 случаев с бесплодием, миомой матки и метроррагией были изучены под общим наркозом. Для исследования полости матки использовался изотонический раствор, а для исследования маточных труб — изотонический раствор и контрастное вещество SHV 454 (эховист), которое вводили с помощью катетера Foley №8. Для диагностирования проходимости маточных труб с помощью эховиста авторы визуализировали непосредственно пассаж контрастного вещества в маточных трубах, а не только его наличие в позадиматочном пространстве. Дальнейшее развитие СГСГ проходило в нескольких направлениях: исследование полости матки и эндометрия при метроррагиях [8], исследование полости матки и яйцеводов для выявления причин бесплодия [7,8], оценка состояния полости малого таза [9], оценка состояния полости матки в плане предстоящего экстракорпорального оплодотворения или инсеминации [10], а также для выявления причин привычного невынашивания[11].
СГСГ для выявления внутриматочной патологии проводится физиологическим раствором, который контрастирует полость матки. Сравнительная оценка гистероскопии с СГСГ, ГСГ и трансвагинальной эхоскопией, проведенная C. Atalas и соавт. [12]показала большую информативность СГСГ – 91% по сравнению с ГСГ – 73% и трансвагинальной эхоскопией – 36% (за 100% берется результат гистероскопии). Примерно такие же показатели были получены и другими исследователями. Как показывают исследования T. Dubinsky[13] и соавт. (1995 г.), при обследовании женщин с постменопаузальными кровотечениями эхогистероскопия является более надежным методом, чем биопсия эндометрия. По данным О.Ф. Черновой[14] и соавт., данные гистологического исследования совпали в 97% случаев с результатами эхогистероскопии. Y. Ishihara и соавт. и G. Aiyda и соавт. считают, что СГСГ по своим возможностям не уступает ЯМР-исследованию в диагностике внутриматочной патологии.
Современное развитие ЭКО еще больше расширило показания СГСГ и поставило вопрос о скрининговом применении метода. Ряд авторов предлагали применение гистероскопии как скринингового метода в программе ЭКО, но исследования последних лет показывают почти 100% чувствительность и специфичность СГСГ в сравнении с гистероскопией. Более того, E. Cicinelli и соавт. показывают большую информативность СГСГ в плане определения локализации и размеров миом, C. Atalas [12] и соавт. констатируют возможность дифференциальной диагностики двурогой матки и матки с перегородкой. Эти данные позволяют утверждать, что СГСГ менее инвазивная процедура, при которой практически нет осложнений, как рутинный метод обследования — предпочтительнее гистероскопии. J.Cullinen и соавт. отмечают большие возможности СГСГ в оценке как внутриполостных, так и эндометриальных и субмукозных патологий. E.Cicinelli и соавт. показали, что чувствительность СГСГ в диагностике внутриматочных полипов по сравнению с гистероскопией немного ниже, хотя в диагностике субмукозных миом чувствительность и специфичность метода составляет 100%. Возможности СГСГ позволяют в амбулаторных условиях диагностировать такие заболевания, как полипы эндометрия, субмукозные узлы, синехии и внутриматочные перегородки, железистокистозная гиперплазия эндометрия, плацентарные полипы, рак эндометрия. Такие преимущества, как неинвазивность, возможность применения в амбулаторных условиях, отсутствие надобности в анестезии, практическое отсутствие осложнений и технических трудностей, дешевая стоимость выдвигают СГСГ на первый план как скрининговый метод в программе ЭКО.
Многие авторы [7] рекомендуют контрастную СГСГ как основной скрининговый метод для обследования бесплодных пар и для уточнения показаний к проведению инвазивной процедуры – лапароскопии с хромопертубацией. Некоторые авторы преимущества использования контрастного вещества связывают с малым объемом вводимого контраста в сравнении с использованием только солевого раствора . Однако надо отметить, что при большом опыте врача нет необходимости в применении дорогостоящих контрастных веществ.
В настоящее время при исследовании маточных труб наиболее распространенным контрастным веществом, применяемым с 1991 г., утвержденным фармакологическими комитетами большинства стран, является эховист (SHU 454; “Shering AG”, Берлин, Германия), представляющий собой суспензию микропузырьков галактозы в водном растворе галактозы. В 1994 г. было предложено применение белкового препарата альбунекса. В 1996 г. в Европе и Японии отказались от применения альбунекса по причине слабой контрастной способности. У 30% пациентов эффект контрастного усиления не наблюдался вовсе, что обьясняют снижающейся эффективностью вещества в результате неправильного хранения или приготовления. Ряд авторов в качестве эхоконтрастных веществ используют физиологический раствор, раствор глюкозы или раствор Рингера, совершенствуя диагностические подходы. Некоторые авторы внутриматочно вводят так называемый “взболтанный” солевой раствор, в котором эхоконтрастным веществом служит воздух. В одной из последних работ, посвященной трансвагинальной СГСГ, авторы предлагаютвводить эховист после предварительного введения солевого раствора. Это позволяет использовать как эхонегативный, так и эхопозитивный контрастный фон, что и улучшает возможности визуализации полости матки, маточных труб, позадиматочного пространства.
U. Deichert и соавт. [7] для оценки проходимости маточных труб применили импульсный допплер. Они рекомендуют дополнительное использование этого метода для проверки непроходимой в В-режиме трубы, подтверждения проходимости трубы, когда пассаж жидкости улавливается только на коротком участи (например, только в интрамуральной части трубы) или в случае короткой дистальной части трубы. Авторы также отметили, что по сравнению с импульсным допплером цветной допплер является менее информативным из-за меньшей чувствительности к восприятию тока жидкости. Ряд авторов как при использовании эховиста, так и при проведении обследования с солевым раствором предлагают применять цветной допплер. Конечно, использование цветного допплеровского картирования дает дополнительную информацию о проходимости труб, однако по сравнению с данными допплеровского исследования, составить более полную картину малого таза позволяет непосредственное наблюдение за пассажем контрастного вещества.
Исследования последних лет показывают высокую конкордантность результатов трансвагинальной СГСГ, проведенной в B-режиме (при использовании как эховиста, так и только солевого раствора) c результатами лапароскопии с хромопертубацией. Точность метода превышает точность ГСГ, что согласуется с мнением большинства авторов[12]. Точность СГСГ в оценке проходимости маточных труб в сравнении с хромолапароскопией (результаты хромолапароскопии принимаются за 100% ), по данным разных авторов, колеблется от 82 до 100%.
Причиной ложноотрицательных результатов обычно бывает спазм маточных труб или их временная блокада секретом. При обнаружении унилатеральной проксимальной блокады у пациентки с нормальными сонографическими показателями возникает подозрение на наличие спазма. В таких случаях M. Bloechle и соавт. советуют под эхоконтролем проводить селективную катетеризацию маточной трубы для дифференциального диагноза.
Предположение некоторых авторов [7,10] о лечебном воздействии как СГСГ, так и ГСГ на фертильность пациенток объясняется возможностью механического удаления закупоривающего просвет маточной трубы секрета, вызывающего проксимальную блокаду. Это предположение подтверждается большим числом забеременевших женщин после проведения обследования с введением контраста под высоким давлением или контраста на масляной основе по сравнению с контингентом женщин, прошедших обследование под низким давлением или с контрастом на водной основе. Наряду с оценкой проходимости маточных труб некоторыми авторами СГСГ использовалась для диагностики внематочной беременности. В случаях внематочной беременности четко контрастировалась только одна маточная труба. Вторая труба либо не визуализировалась, либо определялась только ее проксимальная часть. Точность выявления внематочной беременности при использовании этого метода составила 88%. Новые перспективы в оценке состояния полости малого таза еще больше расширяют показания к применению СГГ [9]. По сравнению с ГСГ и лапароскопией с хромопертубацией несомненными преимуществами трансвагинальной СГСГ являются [1]:
- простота выполнения;
- возможность одновременной оценки состояния полости матки, маточных труб и полости малого таза во время одной процедуры;
- неинвазивность метода с минимальным риском осложнений;
- отсутствие ионизирующего излучения;
- хорошая переносимость процедуры, даже без премедикации и обезболивания;
- отсутствие аллергических реакций на контрастное вещество;
- невысокая стоимость процедуры (при использовании только солевого раствора);
- возможность оценки морфологии матки и яичников в ходе трансвагинальной эхографии.
Таким образом, метод трансвагинальной СГСГ не только открывает новые возможности в диагностике внутриматоч- ной патологии и выявлении причин бесплодия, но и может быть весьма целесообразен в скрининговом обследовании бесплодных женщин в программе ЭКО.
Список литературы
- Лучевые методы диагностики в гинекологии. Учебнометодическое пособие. Под редакцией Е . Д . Лютая – Волгоград 2004
- Папиташвили А.М., Гигинеишвили М.С., Кахадзе В.Г. Способ диагностики проходимости маточных труб: А. С. СССР № 1156653 от 22.01.85.
- Медведев М.В., Озерская И.А. Ультразвуковая оценка проходимости маточных труб. Клиническое руководство по ультразвуковой диагностике. Под редакцией В.В. Митькова, М.В. Медведева. Т. III. 177–18.
- Медведев М.В., Хохолин В.Л., Зыкин Б.И. Возможности эхо- гистероскопии в диагностике внутриматочной патологии. Ультразуковая диагностика 1998; 2: 6–12.
- Richman T.S., Biscomi G.N., de Cherney A., Polan Ml., Alcebo L.O. Fallopian tubal patencyassessed by ultrasound following fl uid injection. Radiology 1984; 152: 507.
- Deichert U., van de Sandt M., Lauth G., Daume E. Die transvaginale Hysterokontrastsonographie (HKSG). Ein neues diagnostisches Verfahren zur Differenzierung intrauteriner and myometraler Befunde. Geburtshilfe Frauenheilkd 1988; 48: 835.
- Deichert U., Schlief R., van de Sandt M., Junke I. transvaginal Hysterosalpingo-contrast sonography (Hy-Co-Sy) compared with conventional tubal diagnostics. Hum Reprod 1989; 4: 418.
- Goldstein S.R. Use of Ultrasonohysonography for triage of Perimenopausal Patients With Unexplained Uterine Bleeding. AM. J Obstet Gynecol 1994; 170: 565–70.
- MgalobliSHVili I., Osidze K., TatiSHVili M. Diagnose of pelvic adhesions by transvaginal sonosalpingography. Diagnostic Ultrasound 1999; 3: 68–70.
- Ayida G., Chamberlain P., Barlow D., Kennedys. Uterine cavity assessment prior to in vitro fertilisation: comparison of transvaginal scanning, saline contrast hysterosonography and hysteroscopy. Ultrasound Obstet Gynecol 1997; 10: 1: 59–62.
- Kim A.H., Mckay H., Keltz M.D., Nelson H.P., Adamson G.D. Sonohysterographic screening before in vitro fertilization. Fertil Steril 1998; 69: 841–4.
- Atalas C., Aksoy E., Akarsu C., Yakin K., Aksoy S., Hayran M. Evaluation of the intrauterine abnormalities in infertile patients by sonohysterography. Hum Reprod. 1997; 1: 3: 487–90.
- Dubinsky T.J., Parvey H.R., Gormaz G. et al. transvaginal hysterosonography: comparison with biopsy in the ivaluation of postmanopausal bleeding. J Ultrasound med 1995; 14: 12: 887–893.
- Чернова О.Ф., Рогачев А.А., Макарова О.В., Сторожилов С. А. Ультразвуковая гидрогистерография как метод дифференциальной диагностики патологии эндометрия. Визуализация в клинике. 1997; 10: 42–46.