Резюме
Среди эпилептических приступов наиболее редкими являются геластические, характеризующиеся насильственным смехом, вследствие гамартомы гипоталамуса. Геластические приступы могут быть связаны с височными и лобными фокальными очагами эпилепсии, опухолями, туберозным склерозом, очагами инфекционного поражения, в том числе с гамартомой гипоталамуса. Ткань гамартомы гипоталамуса по своей природе является эпилептогенной зоной. В статье представлен клинический случай эпилепсии с геластичес- кими приступами у ребенка с гамартомой гипоталамуса. Благодаря видеоэлектроэнцефало-графическому (ЭЭГ) мониторингу был доказан эпилептический характер эпизодов пароксизмального смеха у ребенка. Магнитно-резонансное томографическое (МРТ) обследование выявило причину геластических приступов. Это позволило лечащим врачам и родителям более объективно понимать картину заболевания ребенка и интенсифицировать терапию.
Ключевые слова: эпилепсия, геластические приступы, гамартома гипоталамуса, видеоЭЭГ.
Геластические приступы - фокальные эпилептические приступы, проявляющиеся внезапными эпизодами насильственного смеха, частота встречаемости составляет 0,1% среди всех пациентов с эпилепсией. Возможность возникновения внезапных эмоций как проявление эпилепсии предполагалась еще в конце 19-го века [1]. Эти эмоции обычно описывались как неприятные. Чаще всего отмечалось чувство страха. Приступы смеха впервые были описаны в 1877 году [2], отмечались также «эмоции смешливого характера» как часть приступа [3]. У некоторых пациентов помимо геластических приступов наблюдаются также приступы плача, которые называются «дакристическими» или «quiritarian» приступами [4].
Вышеописанные эпилептические приступы были описаны при различных эпилептических состояниях, связанных с дисфункцией лобной или височной доли. Но чаще всего геластические приступы наблюдались при гамартоме гипоталамуса. Cвязь эпилептических приступов смеха с гипоталамической гамартомой впервые была диагностирована и описана С. F. List и G.G. Gascon в 1958 г. [5,6]. Авторы предположили, что причиной ГП во многих случаях являются опухоли в области промежуточного мозга. Были предложены следующие критерии геластических приступов: повторяющиеся, стереотипные приступы, отсутствие внешних провоцирующих факторов, сочетание с другими клиническими проявлениями эпилептического характера, наличие интериктальных или иктальных эпилептиформных разрядов, отсутствие состояние, при которых может возникать патологический хохот[6].
Гамартомы гипоталамуса – относительно редкие опухоли. Такие опухоли развиваются примерно у 1 из 200000 детей и подростков. Мужчины имеют немного более высокий риск, чем женщины (приблизительно 1,3 к 1). Гамартомы гипоталамуса встречаются во всем мире, без каких-либо очевидных географических картин. Это объемное образование шаровидной формы, не склонное к экспансивному росту, доброкачественного характера, представляющее собой очаг эктопии различных непропорционально развитых, малодифференцированных элементов ткани. По морфологической классификации ГГ соответст-вует ганглиоцитомам (доброкачественная опухоль из элементов симпатических нервных ганглиев, G I, низкий пролиферативный потенциал, минимальная ядерная атипия) [8,9]. На данный момент активно изучается эпилептогенный потенциал ГГ и ее влияние на патогенез ГП. Классическое учение об эпилепсии подразумевает происхождение фокальных припадков исключительно в коре головного мозга, при этом только тормозные эффекты обусловлены влиянием подкорковых структур. Однако, многие электрофизиологические и нейровизуализационные исследования за последние десятилетия свидетельствуют о значительной роли подкорковых образований в начале эпилептического приступа [9].
Представляем клинический случай ребенка, П., 2.02.2010г., который находился на стационарном лечении в неврологическом отделении Городской детской клинической больницы г. Шымкент с 31.01 по 12.02.20г с диагнозом: Доброкачественное обьемное образование гипоталамуса, симптоматическая эпилепсия с фокальными геластическими приступами с трансформацией в билатеральные тонико-клонические приступы, фармакорезистентная форма.
При поступлении: жалобы на частые потери сознания (3 раз в неделю), сопровождающиеся фона- торными приступами в виде непроизвольного, насильственного смеха, с парезом взора влево и орофасциальным компонентом с дальнейшим переходом во вторично генерализованные тонико-клонические судороги. Со слов мамы, предвестниками приступов являлись чувство тревоги, выраженное снижение настроения, слабость, повышенная утомляемость. Анамнез заболевания: со слов мамы ребенок болеет с сентября 2019г с частыми простудными заболеваниями, температура тела периодически поднималась до 39С. Принимал лечение амбулаторно.
В течение последнего месяца у ребенка развивались впервые частые приступы непроизвольного смеха с вторичной генерализацией с частотой 3 раза в неделю, принимал препарат конвулекс в дозе 600 мг в сутки. В день поступления у ребенка развились генерализованные тонико-клонические приступы с потерей сознания, вызвали бригаду СМПи в экстренном порядке доставлен в стационар на госпитализацию.
Из анамнеза жизни: 2-ой ребенок, от 2-х родов с отягощенным акушерским анамнезом. Ребенок родился со сроком 38 недель, ВПР с массой 2900 гр, отмечалось преждевременное отхождение околоплодных вод, безводный период до 14 часов, госпитализирован в ОРИТ, по тяжести состояния принимал оксигенотераю. К груди приложили на 4е сутки, сосал не активно. Выписан на 10-е сутки. В дальнейшем периодически принимал амбулаторное лечение у невролога.
До настоящего момента ребенок рос и развивался соответственно возрасту. Наследственность по отцовской линии отягощена, младший брат отца (дядя ребенка) страдал приступами судорог с 9 летнего возраста. Обьективно на момент осмотра состояние ребенка тяжелое, тяжесть обусловлена общемозговой симптоматикой и судорожным синдромом. Кожные покровы бледные, высыпаний нет. Аускультативно в легких хрипов нет, сердечный ритм не нарушен. Живот мягкий безболезненный. Стул, диурез не нарушен. В неврологическом статусе - сознание ясное, на осмотр реагирует, ОГ – 54см, округлая, венозная сеть на висках, переносице. Черепные нервы без грубой патологии. Парезов нет. Мышечный тонус по нормальному типу. Глубокие рефлексы повышены, D=S, с акцентом справа. Координаторные пробы выполняет с легким промахиванием слева. Дисметрия. В позе Ромберга устойчив. Чувствительных нарушений нет. Функция тазовых органов – без нарушений.
Менингиальные знаки отрицательные. Чувствительность не нарушена. В координаторной сфере не устойчив (атаксия). Эмоционально лабилен.. Интеллект сохранен.
Семиология приступов: фокальные - в виде геластических приступов с наличием насильственного смеха, парезом взора влево и орофасциальным компонентом с трансформацией в билатеральные тоникоклонические приступы.
При обследовании: в общем анализе крови без особенностей (СОЭ повышено до 20), в анализе крови на гормоны было выявлено: инсулин – 22,73мкМЕ/мл, пролактин – 352,80мМЕ/мл, тестостерон – 0,420 нг/мл (при № - 0,020 – 0,250), кортизол – 527,70нмоль/л, Т3свободный – 5,07пмоль/л, Т4 свободный – 17,89пмоль/л, отмечается повышение уровня тестостерона, что патогномонично для данного заболевания.
При проведении телеметрического электро-энцефалографического мониторинга (от 2.02.2020г.) во время сна и бодрствования наблюдались диффузные замедления корковой ритмики, очаговые изменения БЭАГМ фоновой ритмики наблюдались над левым темпоральным отделом в виде одиночных и пробегов групповых патологических медленных потенциалов. (рис.1). А также выявлена эпилептическая активность с фокусом в медиобазальных отделах левой лобно-височной области с распространением на соответствующие полушария (больше на их теменно-затылочные зоны) и вторичным вовлечением ствола мозга, в большей степени на мезэнцефальном уровне.
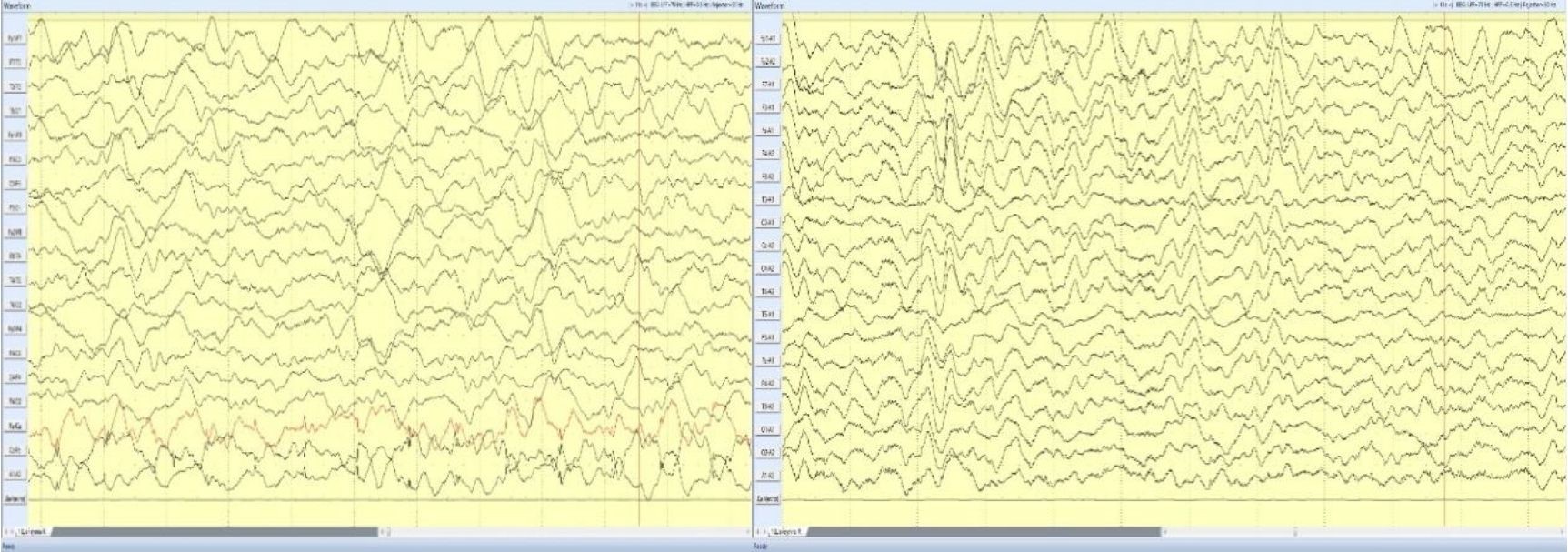
Рисунок1 - Во сне регистрируется стойкая периодически продолженная замедленная медленно-волновая активность дельта- диапазона в лобно-височных отведениях.
При проведении магнитно-резонансной томографии головного мозга в динамике от 9.02.2020 г. в стандартных импульсных последовательностях SE, FSE и FLAIR в Т1- и Т2-взвешенном изображении в аксиальной, коронарной и сагиттальной проекциях с контрастным усилением отмечаются: МР-признаки солидного образования с четкими контурами, округлой структуры с размером 0,92*1,06*0,84см, исходящее из медиальных ядер сосцевидного тела (corpusmamillare) срединно и справа, которое имтимно прилежит к воронке гипофиза (супраселлярное образование гипоталамуса) без признаков накопления парамагнетика. С учетом вышеизложенного наиболее вероятная гамартома гипоталамуса.(рис.2).
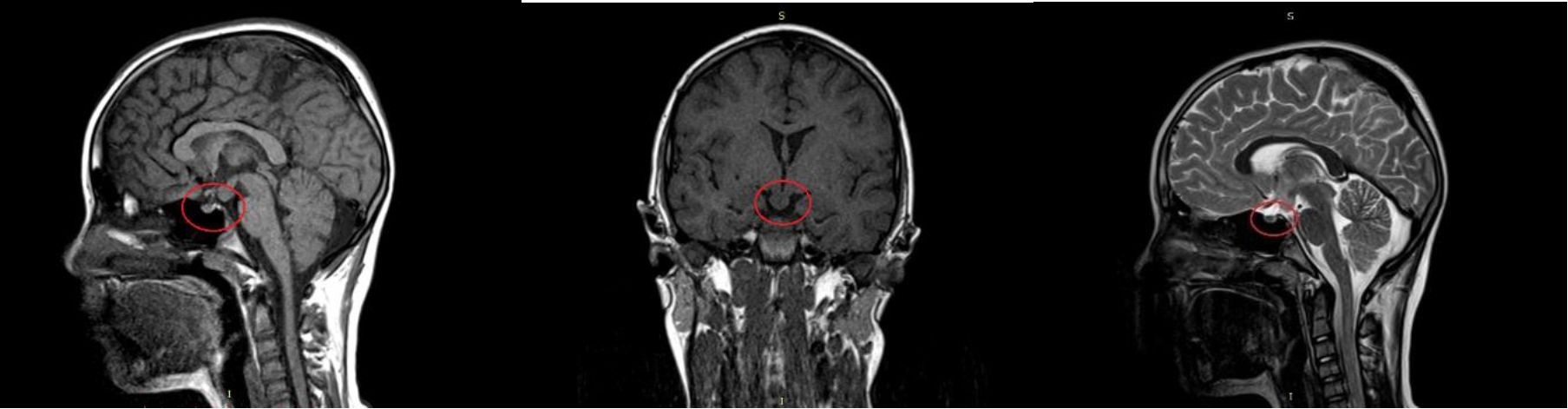
Рисунок 2 - МРТ пациента с гипоталамической гамартомой.
Можно сделать вывод о том, что сформирован активный эпилептический фокус с вторичной билатеральной синхронизацией. Проведено лечение: комбинация антиэпилептической (АЭ) терапии (топирамат в дозе 100 мг/сут., вальпроевая кислота в дозе 900 мг/сут.) и др. За период госпитализации достигнут медикаментозный контроль над приступами, общее состояние ребенка улучшилось. Больной выписан в удовлетворительном состоянии с диагнозом: Доброкачественное обьемное образование, гамартома
гипоталамуса, симптоматическая эпилепсия с фокальными геластическими присту-пами с трансформацией в билатеральные тонико-клонические приступы, фармакорезистентная форма. В результате проведенного первого курса восстановительной терапии достигнута определенная положительная динамика в контроле над эпилептическими приступами.
Выводы: Геластические припадки являются редким видом клинических пароксизмов при эпилепсии и чаще всего ассоциированы с наличием гамартомы гипоталамуса. Благодаря видео-ЭЭГ-мониторингу был доказан эпилептический характер эпизодов пароксизмального смеха у ребенка. А МРТ обследование выявило причину геластических приступов. Это позволило лечащим врачам и родителям более объективно понимать картину заболевания ребенка и интенсифицировать терапию.
Литература
- Sher PK, Brown SB. Gelastic Epilepsy. Onset in neonatal period. Am J Dis Child 1976;130(10):1126-31.
- Trousseau A. De L’Epilepsie. Clinique Medicale de L’Hotel-Dieu de Paris;1877:89-155.
- Gowers WR. Epilepsy and other chronic convulsive diseases. New York: William Wood and Company,1881:255.
- Sethi PK, Rao TS. Gelastic, quiritarian, and cursive epilepsy: a clinicopathological appraisal. J Neurol Neurosurg Psychiatry 1976;39:823-8.
- List C. F., Dowman C. E., Bagchi B.K., Bebin J. Posterior hypothalamic hamartomas and gangliogliomas causing precocious puberty. Neurology. 1958; 8 (3): 164-74.
- Gascon G.G., Lombroso C. T. Epileptic (gelastic) laughter. Epilepsia. 1971; 12 (1): 63-76.
- Susheela S.P., Revannasiddaiah S., Mallarajapatna G. J., Basavalingaiah A. Robotic-arm stereotactic radiosurgery as a definitive treatment for gelastic epilepsy associated with hypothalamic hamartoma. BMJ Case Reports. 2013; 9.
- WHO Classification of Tumours of the Central Nervous System. Eds.: Louis D.N., Ohgaki H., Wiestler O.D., Cavenee W.K. Lyon. 2007.
- Foit N.A., van Velthoven, Schulz R., Blümcke I., Urbach H., Woermann F.G., Bien C.G. Lesional cerebellar epilepsy: a review of the evidence. Journal of Neurology. January 2017; 64 (1): 1-10