Классификация: 1.Нижняя макрогения (Прогения); 2.Микрогения: А.Одностронным Б.Двусторонным Сегодня мы разбираем Макрогению. Эго чрезмерное увеличение нижней челюсти по отношению к нормально развитой верхней челюсти. Клиническая картина Прогении: При этом в виде деформации длина ветвей нижней челюсти часто умеренно увеличена или нормально, но углы как правило развернуты, горизонтальные отделы тела челюсти увеличены и выдвинуты вперед (см.рис.№1).

Прикус имеет обратное соотношение фронтальных зубов, между резцами отсутствует окклюзионный контакт. При внешнем осмотре обращает на себя внимание нарушение пропорциональности лица за счет удлинения его нижней трети, которое развивается вследствие выстояния массивного подбородка и развернутых углов. Нижняя губа выстоит под верхней, создавая ложное представление о западение средней трети лица. Между фронтальными зубами имеется щель по саггитали. Альвеолярная дуга нижней челюсти значительно шире, чем зубная дуга верхней челюсти. Функциональное нарушения выражены- затруднение откусование пищи, жевательная способность снижена. Этиология- вредные привычки приобретенное в детстве и наследственность. Профилактика- ортодонтическое лечения в возрасте до 12-16 лет. Если старше 18-20 лет и выше, требуется хирургическое вмешательство т.к развитие нижней челюсти в это время завершается.
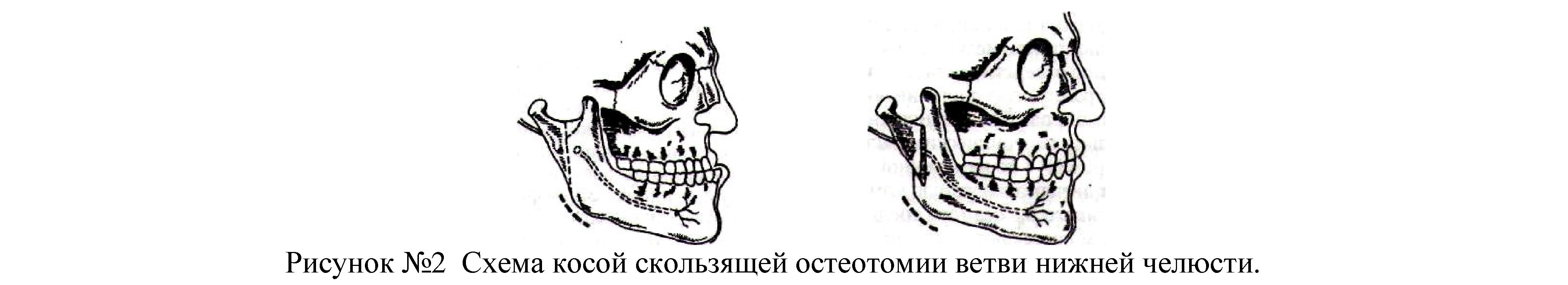
Хирургическое лечение. Операция косая скользящая остеотомия ветвей нижней челюсти. Robinson (1958) описал метод косой скользящей остеотомии ветвей нижней челюсти, который отличается простотой выполнения, хорошими функциональными и косметическими результатами. Ниже описана методика косой скользящей остеотомии ветвей нижней челюсти, которая в отделении челюстно-лицевой хирургии в ШГБСМП №2 была успехом применена более чем у 20 больных.
Операция (см.рис.№2) показана для устранения как незначительных, так и резко выраженных форм истинной и ложной прогении нижней челюсти.
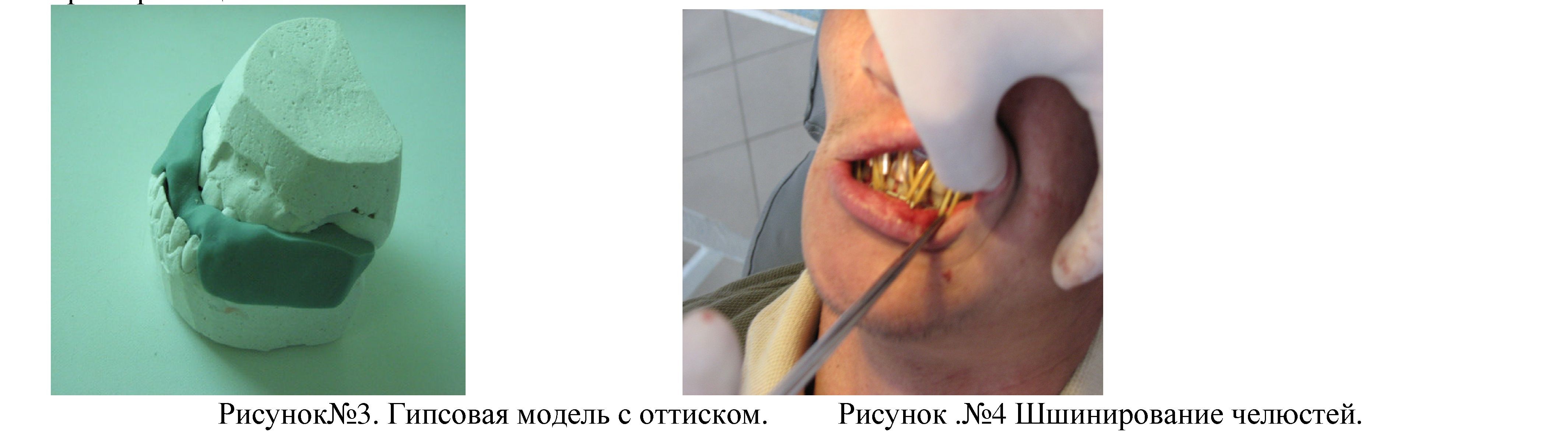
Подготовка больного к операции. До операции больным изготавливают гипсовые модели зубных рядов верхней и нижней челюсти, (см.рис.№3) по которым определяют возможность получения правильного прикуса при перемещении нижней челюсти в новое положение.
В случаях, когда правильному сопоставлению зубных рядов на моделях мешают бугры отдельных зубов, их сошлифовывают до операции. Вначале это делают на моделях,а затем у больного. За день до операции накладывают больному стандартные назубные шины по Тигерштедду (см.рис№4), которые фиксирует к зубам лигатурной проволокой. При отсутствие большого числа зубов, а также при очень низких коронках изготавливают паяные шины на кольцах, которые укрепляют на зубах цементом. Шины должны охватывать зубные дуги до первых больших коренных зубов включительно. Техника операции. Операцию производят под эндотрахеальным наркозом с интубацией через нос. Положение больного при операции- на спине, с подложенным под плечи валиком, голова запрокинута назад и повернута в левую сторону. В правой поднижнечелюстной области на 1,5 см ниже угла челюсти делают дугообразный разрез длиной 2,5-3,5 см. (см рис.№5). Рисунок №5 Фото во время операции.
Рассекают кожу, подкожную клетчатку и поверхностную фасцию с подкожной мышцы шеи. Затем тупым путем по прямым углом к разрезу отслаивают кверху кожно-мышечный лоскут, содержащий краевую ветвь лицевого нерва, обнажает нижней край челюсти в области угла. Затем рассекают надкостницу и вместе с жевательной мышцей распатором отделяют ее до нижнечелюстной вырезки. Приступая к основному моменту операции—рассечению ветви челюсти ,-- рану растягивают тупыми крючками. Жевательную мышцу и околоушную слюнную железу максимально приподнимают, чтобы обеспечить хороший обзор наружной поверхности ветви. Острым углом долота намечают линию остеотомии ветви, которая должна проходить от середины нижнечелюстной вырезки до угла челюсти.
При этом нижнечелюстное отверстие остается впереди линии остеотомии , что позволяет сохранить сосудисто-нервный пучок. Остеотомию проводят проводит при помощи боров. Для предохранения от нагревания кость необходимо использовать физиодиспензер изотоническим раствором хлорида натрия. Вначале круглым бором по намеченной линии наносят частые отверстия, проникающие через наружную компактную пластинку. Затем фиссурным бором соединяют отверстия, проникающие через наружную пластинку. Задний отломок с внутренней поверхности освобождают от мышц и связок до основания мыщелкового отростка, выводят его кнаружи и помещают на наружную поверхность переднего фрагмента. Можно использовать аппарат Васильева, для остеотомии ветви—ретрактор с осветителем и направляющее устройство с охладителем и обеспечивает надежную фиксацию тканей. Закончив остеотомию , рану томпанируем, а края ее соединяют временным швом. Голову больного поворачивают на другую сторону и производим остеотомию на другой стороне. Затем ассистент со стороны полости рта перемещает передний фрагмент челюсти назад до сопоставления зубов в правильном прикусе. В новом положении передний фрагмент фиксирует к верхней челюсти резиновыми кольцами и четырьмя проволочными лигатурами за крючки шин.
После манипуляций в полости рта меняют перчатки и стерильное белье вокруг операционного поля и приступает к завершению операции в области ветвей челюсти. Проверяют и при необходимости поправляет положение задних отломков на наружных поверхностях переднего фрагмента, а затем их скрепляют проволочными швами по одному с каждой стороны. Для наложения проволочного шва на переднем фрагменте просверливают отверстие и делают насечку на заднем крае малого отломка . Затем образует проволочную петлю, проходящую через отверстие и вырезку, и конца его стягивают. Нижний конец заднего фрагмента, выступающий кнаружи в виде острого шипа сглаживают борами. Рану послойно зашивают . В конце между швами на 2 ое сутки оставляют резиновые выпускники(турунды). После давящая повязка на рану. Проволочные лигатуры меняют на эластичные резинки. В послеоперационном периоде в течении суток назначают холод на область оперативного вмешательства. Кожные швы снимаются через 7 дней. Диета №1. Через 1 месяц разрешается снимать резиновые кольца для приема пищи. Полностью шину удаляют через 60 дней. Открывание рта в полном объеме восстанавливается через 10 месяцев после снятие межчелюстной фиксации.
Клинически пример: данный больной «Ахмедов А.А, 23 года. № истории-7820 »» оперировался в ШГБСМП в отделении челюстно-лицевой хирургии (зав.отд Дюсупов К.Б) 2 месяца назад. На фотографии мы видим исход операции до и после операции. (см. рис№6)
ЛИТЕРАТУРА
1. В.Н Балина, Н.М Александрова. «Клиническая оперативная челюсстно- лицевая хирургия» Санкт- Петербург2005.