Состояние здоровья населения является интегральным показателем социальной ориентированности общества и социальных гарантий, характеризующих степень ответственности государства перед своими гражданами [1].
Казахстан, испытав в период становления государственности значительный экономический спад, провел серьезную оптимизацию в социальной сфере, в том числе и в системе здравоохранения.
Ни одна отрасль современной рыночной экономики, куда относится здравоохранение, не может функционировать и развиваться без отлаженной системы и источников финансирования.
В современных условиях финансирование социальной сферы построено на соответствующем механизме получения и использования финансовых средств, специфика которого связана с особенностями социальной сферы и ее составных частей [2].
Совокупность форм организации финансовых отношений, методов формирования и использования финансовых ресурсов, применяемых обществом в целях создания благоприятных условий для экономического и социального развития, можно выделить как финансовый механизм.
Таким образом, под финансовым механизмом следует понимать систему управления финансовыми отношениями между субъектами при оказании медицинских услуг в ходе перераспределения финансовых ресурсов, направленного на оптимизацию результатов ее функционирования с помощью финансовых методов и посредством финансовых рычагов [3].
Источниками финансирования государственного здравоохранения являются:
- средства республиканского и местного бюджетов, выделяемые по долговременным экономическим нормативам;
- отчисления от дохода хозяйствующих субъектов, целевые субсидии министерств, ведомств и других органов управления;
- средства международных организаций по специальным программам;
- валютные ассигнования из республиканского и местных валютных фондов;
- средства медицинских учреждений, полученные за выполнение сверхнормативных медицинских услуг работодателем и за оказание платных услуг и других видов хозяйственной деятельности;
- благотворительные вклады организаций и граждан, в том числе других государств.
Средства государственного здравоохранения направляются на:
- оказание медицинской помощи гражданам;
- целевые комплексные программы здравоохранения;
- развитие материально-технической базы государственного здравоохранения;
- содержание лечебно-профилактических и санитарно-эпидемиологических учреждений;
- подготовку и повышение квалификации медицинских кадров;
- развитие и внедрение медицинской науки;
- ликвидацию эпидемий инфекционных заболеваний.
Для развития здравоохранения РК потребовалось перейти к экономическим методам нормирования, так как бюджетные ассигнования на территориальном уровне выделяются в расчете на одного жителя, а учреждения здравоохранения получают средства по государственному заказу в расчете на единицу объема деятельности. Отменено планирование работы амбулаторнополиклинических учреждений и врачей амбулаторного приема из числа посещений больных, стационарных учреждений – количества коек и численности врачебных должностей [4, c. 21-22]. Одним из главных направлений финансирования системы здравоохранения за счет республиканского бюджета является формирование механизма взаимодействия между производящими и финансирующими структурами здравоохранения на основе государственных заказов.
С января 1999 года в соответствии с Указом Президента Республики Казахстан все внебюджетные фонды, в т.ч. и Фонд обязательного медицинского страхования (далее ФОМС), были упразднены и включены в государственный бюджет. С прекращением деятельности ФОМСа финансирование производителей медицинских услуг осуществляется по двум направлениям:
- полное содержание медицинских учреждений, к которым были отнесены противотуберкулезные, психиатрические, инфекционные организации, центры СПИД, учреждения санэпидслужбы, дома ребенка (100% финансирование из бюджета, где не оказывают платные услуги);
- закупка медицинских услуг посредством размещения госзаказа среди государственных предприятий и частных структур.
В свою очередь, государственный заказ разработан в целях:
- создания механизма реализации конституционных прав граждан Казахстана на получение бесплатной медицинской помощи;
- организации единой системы планирования оказания и финансирования бесплатной медицинской помощи;
- обеспечения соответствия обязательств Республики по предоставлению населению бесплатной медицинской помощи и выделяемых для этого финансовых ресурсов;
- повышения эффективности использования бюджетных средств на оказание бесплатной медицинской помощи.
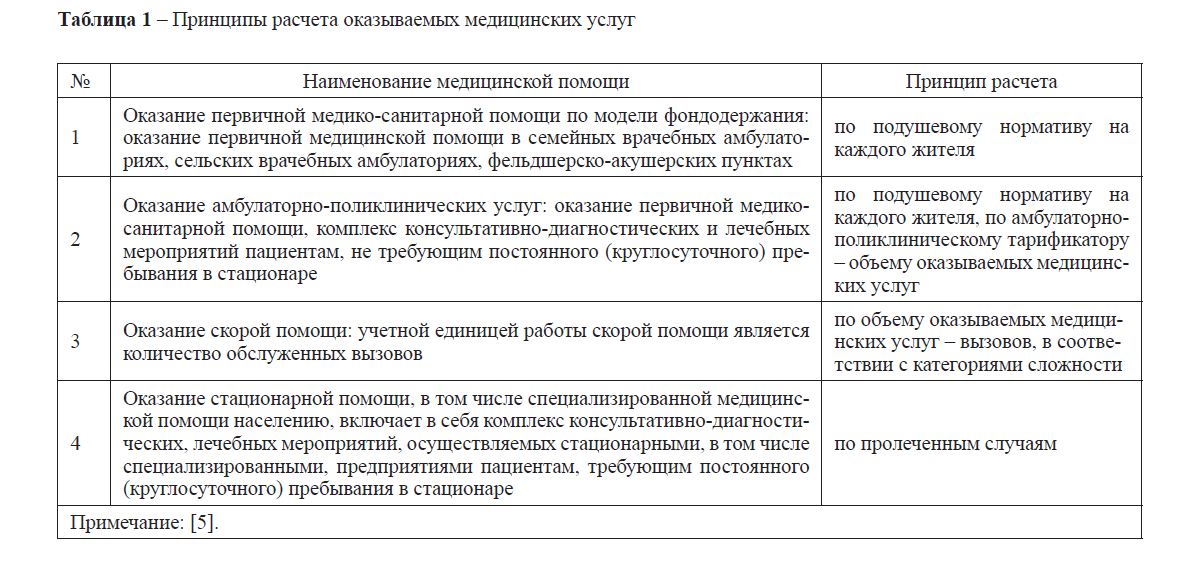
Для доступности оказания медицинской помощи в рамках государственного заказа финансирование осуществляется по программам и подпрограммам на республиканском и местном уровнях, где предусматриваются следующие виды услуг и принципы расчета, которые отражены в таблице 1.
Однако существующие принципы не всегда полно дают необходимую информацию о реальных потребностях медицинского учреждения в финансовых ресурсах для оказания более качественного лечения.
В Казахстане в рамках планирования государственного бюджета на трехлетний период предусматриваются возможности внедрения в практику увеличения сроков реализации долгосрочных социально-значимых проектов, реализуемых в рамках государственного социального заказа. Надо полагать, что наиболее эффективной и существенной должна стать государственная поддержка неправительственных организаций в форме социального заказа. Предполагаем, что принятый Закон «О государственном социальном заказе» положит начало созданию устойчивой и эффективной системы партнерских отношений между государственными органами и неправительственными организациями. В этой связи Минздравом в рамках соответствующей бюджетной программы запланированы мероприятия по социальному заказу на среднесрочный период планирования бюджета [6, с. 2].
В настоящее время при планировании бюджетов приобрели актуальность такие понятия, как «стратегическое планирование» и «текущее планирование».
Стратегическое планирование определяет долгосрочные цели развития здравоохранения на основе прогноза потребностей населения в лечебно-профилактической помощи. При разработке стратегического плана для охраны здоровья и в целом здравоохранения учитывают влияние различных факторов на показатели здоровья. На основе анализа состояния здоровья населения определяются конкретные цели развития здравоохранения, варианты их достижения, объем необходимых ресурсов и финансирования. Стратегические планы здравоохранения страны в целом согласовываются с планами областей, городов и районов [7, с. 28].
Таблица 1 – Принципы расчета оказываемых медицинских услуг
На основе стратегического плана устанавливаются конкретные задачи его реализации, определяются критерии оценки и показатели, устанавливаются процедуры мониторинга и оценки выполнения плана. Стратегический план здравоохранения формируется в контексте с общей стратегией социально-экономического развития страны или региона. Учитываются внешние условия реализации задач охраны здоровья населения, включая финансовую и политическую ситуацию, общие задачи экономического и социального развития. Соответственно, при планировании бюджетных расходов руководствуются методической рекомендацией, разработанной в соответствии с Концепцией по внедрению системы государственного планирования, ориентированного на результаты, утвержденной постановлением Правительства Республики Казахстан от 26 декабря 2007 года № 1297, в целях методологического обеспечения разработки Стратегических планов развития государственных органов Республики Казахстан.
Стратегический план государственного органа разрабатывается ежегодно на трехлетний период на основе стратегических программных документов Республики Казахстан, государственных программ, макроэкономического прогноза и основных показателей фискальной политики, лимитов расходов бюджета, анализа исполнения стратегического плана государственного органа и бюджетных программ за отчетный период [8, с. 2].
Стратегические планы разрабатываются государственными органами – администраторами бюджетных программ и охватывают всю сферу их деятельности, включая деятельность подведомственных организаций здравоохранения.
В стратегических планах в обязательном порядке выделяются миссия и видение разрабатываемого государственного органа, основные задачи и факторы, влияющие на достижение целей в данной области при обозначенных индикаторах на среднесрочную перспективу.
В рамках каждого направления разрабатываются соответствующие бюджетные программы, где, в свою очередь, они определяют направление расходов бюджета, взаимоувязанное со стратегическими направлениями, целями, задачами, показателями результативности, которые определены в стратегическом плане государственного органа [9, с. 20].
Бюджетная система в новых условиях предполагает переход от «метода управления бюджетными средствами» к методу «управления результатами» и внедрение трехлетнего бюджетного планирования, где включены элементы целевого бюджетного программирования, что позволит управлять расходованием средств по видам программ и стадиям их завершения, и в случаях необходимости конкретизации направлений развития стратегического плана. Ответственность за реализацию и достижение результатов бюджетной программы несет администратор бюджетных программ, получивший и использующий бюджетные средства. Мера ответственности определяется показателями качества и количества оказанных услуг за счет бюджетных средств. Для мониторинга и контроля деятельности государственных органов бюджетным кодексом предлагается усилить внутренний контроль.
Однако, при планировании расходов по бюджетным программам органы здравоохранения ориентируются на государственные возможности и существующие тарифные нормативы, которые не в полном объеме отражают достижение качественного и количественного результата при оказании медицинских услуг.
Бюджетное финансирование здравоохранения призвано возместить затраты учреждений этой отрасли, связанные с предоставлением бесплатных медицинских услуг населению в соответствии с действующим социальным стандартом. Как известно, при планировании бюджетных расходов здравоохранения необходимо иметь четкое представление об объемах распределения средств на первичную медико-санитарную помощь и стационар с учетом определенных тарифов. Таким образом, в республике действует разработанная методика формирования тарифов на медицинские услуги, оказываемые в рамках гарантированного объема бесплатной медицинской помощи от 29 сентября 2005 года № 490.
Наряду с этим, тарифная политика служит мощным инструментом для экономического управления системой здравоохранения, обеспечивает ее эффективность и выполнение основных функций по охране здоровья граждан. Методы оплаты медицинской помощи влияют на устойчивость, качество и эффективность системы здравоохранения, а также на спрос тех или иных видов медицинской помощи [10, c. 1-2].
К примеру, если повышаются тарифы на первичную помощь, то направление денежных потоков меняется в сторону первичной медико-санитарной помощи. Аналогично, если тарифы на стационарную помощь увеличиваются, это приводит к увеличению количества пролеченных случаев, где финансовые средства и специалисты преимущественно перемещаются в сторону стационарной помощи. Следовательно, система тарифов на медицинские услуги имеет определенное влияние при распределении и использовании ресурсов.
В Республике Казахстан для обеспечения устойчивости системы здравоохранения были внедрены методы оплаты по принципу внутриотраслевого перераспределения средств (подушевое финансирование, амбулаторно-поликлинический тарификатор, клинико-затратные группы), утверждены квоты на госпитализацию больных в республиканские клиники.
Метод финансирования за пролеченного больного по клинико-затратным группам (КЗГ) является одним из известных видов оплаты стационарной помощи, который содержит наиболее сильные стимулы к эффективному функционированию сети ЛПУ. Метод финансирования по КЗГ представляет собой дифференцированную оплату стационарной помощи за конечный результат («выбывший больной») в зависимости от тяжести заболевания, произведенной операции, понесенных затрат.
Однако, большая часть систем использует сразу несколько различных механизмов оплаты, а значит, и методов стимулирования, поэтому результат в каждом случае оказывается разным. В оптимальном варианте система оплаты должна побуждать поставщиков предоставлять высококачественное и эффективное лечение и одновременно заинтересовывать их в более рациональном использовании ресурсов здравоохранения.
В таблице 2 представлены характеристика и причины рассматриваемых методов оплаты на примере стационарной помощи.
Как видно из таблицы, по результатам отечественного опыта можно судить о наличии противоречий между разными целями. Одинаково важные цели бывают взаимоисключающими в том смысле, что разные принципы оплаты служат для достижения разных целей, и системы оплаты, позволяющие достичь одних целей, могут становиться препятствием для достижения других.
Таблица 2 – Содержание методов оплаты и стимулы поставщиков медицинских услуг
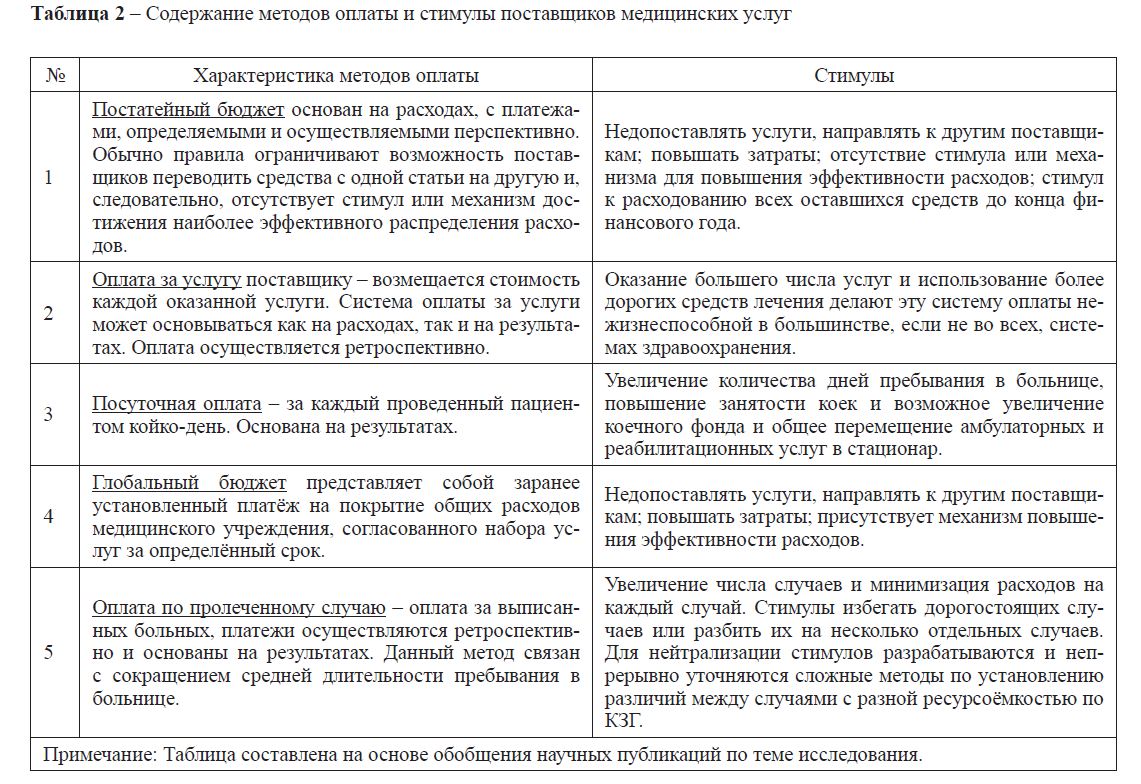
На основании вышерассмотренного стоит отметить, что клинико-затратные группы применяются в качестве инструмента передачи средств поставщикам медицинских услуг. Основным экономическим параметром КЗГ является коэффициент затратоемкости, который отражает соотношение затрат данной группы заболеваний к средним затратам по всем группам. По принципу нейтральности бюджета повышение цен на отдельные виды помощи может производиться только путем понижения стоимости на другие виды стационарного лечения, или сумма коэффициентов затратоемкости по всем группам должна быть равна 1.
Литература
- Ma, Ching-to Albert, 1994. « Health Care Payment Systems: Cost and Quality Incentives ,» Journal of Economics & Management Strategy, Wiley Blackwell, vol. 3(1), pages 93-112, Spring
- Hausman, Dan & Le Grand, Julian, «Incentives and health policy: primary and secondary care in the British National Health Service,» Social Science & Medicine, Elsevier, vol. 49, issue 10, p.1299-1307
- Moreno-Serra, Rodrigo & Wagstaff, Adam, «System-wide impacts of hospital payment reforms: Evidence from Central and Eastern Europe and Central Asia,» Journal of Health Economics, Elsevier, vol. 29(4), p.585-602, July.
- Майкл Боровиц, Шила О’Доэрти, Шерил Викам, Программа ЗдравРеформ – Концептуальная основа модели реформы здравоохранения стран Центральной Азии: сборник материалов. – Алматы, Сентябрь 2009. – С. 53.
- Головтеев В.В. Основы экономики советского здравоохранения. – М.: Медицина, 1974. – С. 77.
- Жузжанов О.Т. Проблемы и пути совершенствования системы управления здравоохранением республики в новых условиях хозяйствования. – Алматы, 1991. – С. 25.
- Кузнецов В.К. Развитие здравоохранения в новых условиях хозяйствования. //Фельдшер Акушерка. – 1991. – №1. – С. 3-6.
- Карабекова А. Регулирование механизма бюджетного финансирования сферы здравоохранения в Республике Казахстан // Фемида. – 2004. – №7. – С. 12.
- Основы политики достижения здоровья для всех в Европейском регионе ВОЗ: обновление 2005 г. Копенгаген, ВОЗ, Европейское региональное бюро, 2005 г. (Европейская серия по достижению здоровья для всех, № 7). http://www.euro.who. int/ data/assets/pdf_file/0017/251108/EHR2012-Rus-References.pdf
- Исахова П.Б. Бюджетирование, ориентированное на результат, как способ повышения эффективности бюджетных расходов на социальную защиту населения // Транзитная экономика, 2007. – №3. – С. 37-43.