В общеврачебной практике геронтологические больные с заболеванием трофической язвы (ТЯ) нижних конечностей, требуют не только хирургического, но и консервативного лечения. В данной статье, описывается метод ведения больных с трофической язвой нижних конечностей методом консервативного лечения врачом общей практики.
В настоящее время проблема трофических язв (ТЯ) нижних конечностей из-за огромных трудностей в лечении, резкого снижения качества жизни и трудоспособности пациентов, высоких затрат на долгосрочную терапию является одной из актуальнейших задач. Лечение трофических язв носит социально-экономический характер.
Эта патология встречается у 1% населения мирового населения и отмечается тенденция к увеличению; число появления новых язв нижних конечностей достигает ежегодно 0,3% [1].
Трофические язвы на нижних конечностях являются следствием разнообразных заболеваний, нарушающих локальную гемодинамику артериальной, венозной, лимфатической систем, включая микроциркуляторный уровень поражения. Кроме этих факторов, причиной появления трофических язв могут быть различные травмы кожи, мягких тканей и периферических нервов.
Повсеместно приняты следующие классификации трех основных патологий, приводящих на определенной стадии к образованию трофических язв нижних конечностей: хронической венозной недостаточности (ХВН), хронической артериальной недостаточности (ХАН), синдроме диабетической стопы (СДС). Кроме того, используются классификация диабетических язв Техасского Университета и классификация язвенных дефектов у больных с СДС PEDIS (The Consensusof diabetic foot Supplement, Amsterdam, 2003) и другие. Дополнительно могут быть использованы классификации, описывающие глубину язвенного дефекта и его площадь. По глубине различают: I степень - поверхностную язву (эрозию) в пределах дермы; II степень - язву, достигающую подкожной клетчатки; III степень - язву, пенетрирующую до фасции или субфасциальных структур (мышцы, сухожилия, связки, кости), в полость суставной сумки или сустава; по площади: малые, площадью до 5 см2; средние - от 5 до 20 см2; обширные (гигантские) - свыше 50 см2.Примерная этиологическая частота трофических язв: варикозные - 52 %; артериальные - 14%; смешанные - 13%; посттромбофлебитические - 7%; посттравматические - 6%; диабетические - 5%; нейротрофические - 1%; прочие- 2% [2].
В связи с общей демографической ситуацией - «старение населения», увеличение числа лиц пожилого и старческого возраста, и, как следствие, увеличение количества больных, страдающих ХВН, пропорционально растет количество больных с трофическими язвами, лечение которых представляет большие трудности [3]. При этом в 80% случаев варикозным расширением вен нижних конечностей страдают женщины [4].
Важной проблемой врачей общей практики является профилактика и лечение трофических поражений кожи. Эта патология наблюдается у 2% лиц трудоспособного возраста и у 4—5% пожилых людей и нередко осложняют те заболевания, которые приводят к длительной иммобилизации больных. Многие пациенты даже в сложных случаях отказываются от стационарного лечения. Трофические язвы, как правило, заживают долго (до 9—12 месяцев) и склонны к повторному развитию. Длительно существующие раневые и язвенные дефекты нередко осложняются присоединением инфекции [5].
Учитывая вышеперечисленное, становится очевидной необходимость разработки новых, более эффективных и максимально безопасных методов лечения трофических язв венозной этиологии у пациентов пожилого (60-74 года) и старческого (более 74 лет по классификации ВОЗ).
Цель исследования: консервативное лечение геронтологических больных с трофическими язвами врачом общей практики с использованием препаратов «HemaGel» (Чехия, производитель «Wakespol. S.r.o.»), стерильных салфеток «AtraumanAg» («PaulHartmann AG», Германия) и спрея «Octenilin» («Schulke&MayrGmbH», Германия).
Ход исследования: Пациентка, 20.07.1938г.р. 77 лет с диагнозом: Трофическая язва нижней трети голени, III стадия на фоне хронической венозной недостаточности (ХВН).
В анамнезе – Ишемическая болезнь сердца. Стенокардия напряжения. Функциональный класс 2. Хроническая сердечная недостаточность II А стадия, II ФК. Артериальная гипертензия II степени. Риск 4. Сопутствующее заболевание: Трансцервикальный перелом шейки бедра справа от 14.04.2015 г..
Пациентка страдает варикозным расширением вен нижних конечностей с 20 лет, после беременности в 1959 году.
Из анамнеза жизни: пенсионерка, живет одна, ухаживает социальный работник. Раньше работала в школе учителем с 1957 по 2007 год.
Артериальной гипертензией страдает с 1979 года. В 2009 года был выставлен диагноз – ИБС, СН ФК2, ХСН II А стадия, II функциональный класс.
Принимает препараты: бисопролол 10 мг 1 раз в сутки, варфарин 1 мг 1 раз в сутки, трентал 400 мг по 2 таблетки 2 раза в сутки, кардиомагнил 75 мг/сут.
Со слов больной, впервые язва появилась в 1985 году в нижней трети голени справа, лечилась стационарно. В 1997 году повторно появилась трофическая язва нижней трети голени справа, лечилась стационарно.
В 2013 году вновь открылась язва нижней трети голени справа, но пациентка решила не обращаться за медицинской помощью, лечила язву самостоятельно, методами народной медицины на протяжении 2,5 лет без улучшения. Делая перевязки, не всегда проводила ежедневный туалет раны. В рану засыпала растолченные таблетки стрептоцида, отмечала улучшение, но результат был временным.
В апреле 2015 года пациентка упала, в больнице был выставлен диагноз «Трансцервикальный перелом шейки бедра справа» от 14.04.2015 года. В связи с тем, что пациентка проживает одна, не может оставить дом, она решила лечиться на дому.
Состояние язвы ухудшилось, 17.04.2015 года пациентка вызвала участкового врача. Был выставлен диагноз: «Трофическая язва нижней трети голени на фоне хронической венозной недостаточности (ХВН), III степени, малой площади. Тип реагирования на заболевание анозогностический (по А.Е. Личко и Н.Я. Иванову).
Было предложено стационарное лечение, от которого женщина категорически отказалась и приняла решение лечиться дома, так как к пациентке приехал внук для ухода. Участковый врач обучил внука самостоятельным перевязкам, разъяснил о характере заболевания, прогнозе, о необходимости психологической поддержки пациентки. Контроль врачом осуществлялся 1 раз в неделю.
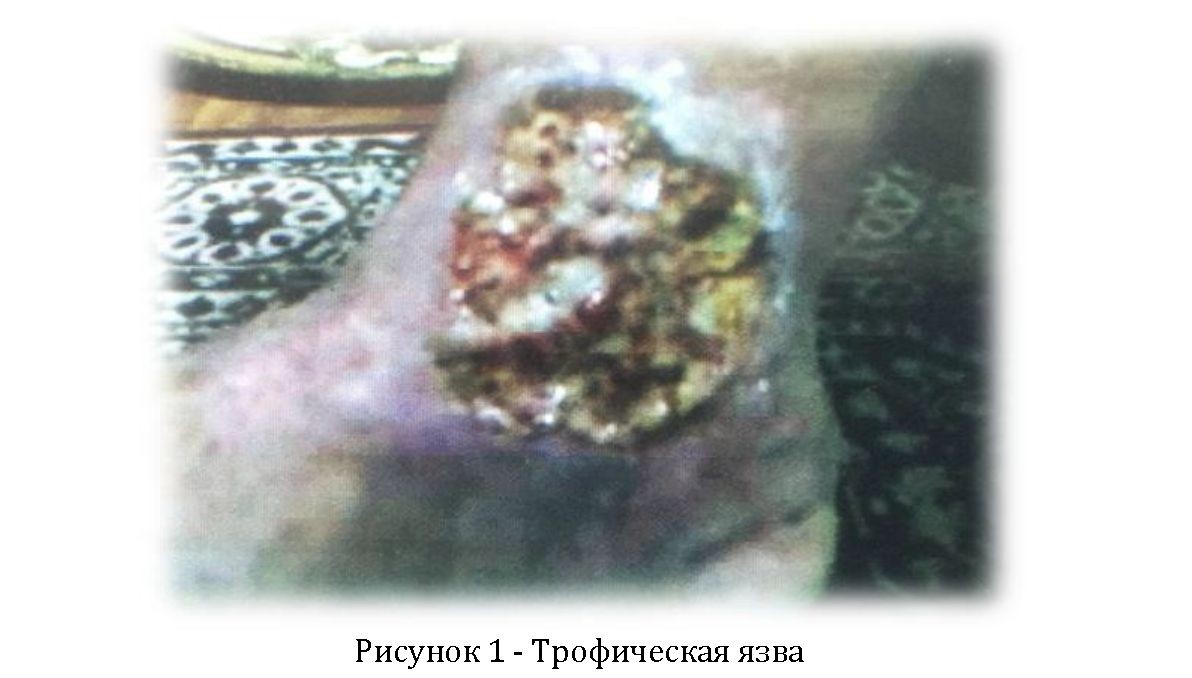
На момент осмотра пациентка малообщительна, на вопросы отвечает скупо, короткими фразами, плаксива. Объективно: трофическая язва нижней трети голени, степень глубины III, площадь малая, размер 8,5х4,5 см. Видна извилистая сеть тонких вен, пигментные пятна сине-фиолетового цвета, кожа над язвой утолщена, болезненна, напряженная, блестящая и малоподвижная. Нарушен отток лимфы, лимфа просачивается через кожу в виде капелек росы с неприятным запахом (рисунок 1). Со слов больной, беспокоил зуд и жар над язвой, состояние улучшается, если конечности придать возвышенное положение.
Для лечения язвы было решено использовать гидрофильную мазь «HemaGel» (Чехия) для заживления хронических ран; спрей «Octenilin» (Германия); для перевязок использовались стерильные салфетки «AutraumanAg». Также пациентка получала: варфарин 1 мг 1 раз в сутки, трентал 400 мг по 2 таблетки 2 р в сутки, кальцемин 500 мг по 1 таб 2 р в сутки, мази - солкосерил, троксевазин.
При перевязке использовали: раствор хлоргегсидина 0,5 %, спрей «Octenilin», мазь «HemaGel», «AtraumanAg» повязки, стерильные бинты, лейкопластырь.
Перевязки проводись ежедневно, в одно и то же время, на протяжении 3-х недель.
В течение первой недели из язвы выделялось большое количество экссудата с неприятным запахом, образовывалась гидрофильная корочка. Перевязки осуществлялись стерильными салфетками «AtraumanAG», которые содержали эфирные масла, при этом повязка снималась безболезненно. При смене повязки «AutramanAG» излишки экссудата, отходили безболезненно, оставляя после себя чистую рану. Мазь «HemaGel» наносилась шпателем, тонким слоем в 2,0 см. В течение первой недели язва уменьшилась в размерах до 6,0 х 3,5 см, очистилась, уменьшилось выделение экссудата, увеличилось образование грануляционной ткани. Края язвы стали более сглажены (рисунок 2).

Полное заживление раны произошло в течение 3 недель с 14.04.2015 по 24.04.2015 года. С момента появления свежих грануляций, было рекомендовано применять мазь «Солкосерил», содержащую в качестве вспомогательных компонентов жиры, при этом образовалась защитная пленка на раневой поверхности.
На момент окончания курса лечения, продолжавшегося 3 недели с 14.04.2015 по 24.04.2015 года у пациентки на месте трофической язвы образовался зарубцевавшийся участок удовлетворительное, пациентка доброжелательна.
кожи (рисунок 5). Общее состояние пациентки
Выводы:
- Для консервативного лечения трофической язвы необходимо применять комплексный подход.
- Использование гидрофильной мази «HemaGel» (Чехия); спрея «Octenilin» (Германия); стерильных салфеток «AutraumanAg», мазей - солкосерил, троксевазин в комплексном лечении трофической язвы приводит к заживлению язвы в течение трех недель.
- Обучение членов семьи навыкам ухода, перевязок приводит к улучшению психологического состояния пациента.
СПИСОК ЛИТЕРАТУРЫ
- Богданец, Л.И. Стимуляция II‐III стадии регенерации венозных трофических язв гидроактивными раневыми покрытиями // Хирургия.- 2009.-№ 6.- С. 61-66.
- Везикова, Н.Н. Роль компрессионной терапии в лечении пациентов с сочетанием хронической венозной недостаточности и гонартроза // Вестник экспериментальной и клинической хирургии.- 2012.- Т V.- №3.- С. 544-547.
- Клинико‐патогенетическое обоснование применения антимикотических средств в комплексном лечении пациентов /А.А. Глухов [и др.]// Вестник экспериментальной и клинической хирургии.- 2012.- ТV.- №4.- С. 639-643.
- Кириенко, А.И. Амбулаторная ангиология /А.И. Кириенко, В.М. Кошкина, В.Ю. Богачева.- М.: Литтерра, 2007.- 328 с.
- Клинико-экономические аспекты применения современных перевязочных средств при лечении пациентов с венозными трофическими язвами голеней / Н.А. Кузнецов [и др.] // Хирургия.- 2009.- №11.- С. 63-69.
- Профилактика раневой инфекции и морфологические аспекты заживления асептической раны /А.Б. Ларичев [и др.]// Вестник экспериментальной и клинической хирургии.- 2011.- Т IV.- №4.- С. 728-733.
- Хасанов, А.Г. Оптимизация антибактериальной терапии при рожистом воспалении // Вестник экспериментальной и клинической хирургии.- 2012.- Т V.- №4.- С. 634-638.
- Савельев В.С., Гологорский В. А., Кириенко А. И. - М.: . Флебология: Медицина, 2001.-664 с
- Топчий Н.В. Ведение пациентов с трофическими поражениями кожи в условиях общеврачебной (семейной) практики // Медицинская сестра. - 2004.- №2. - С. 21-27.