Публикация основана на анализе результатов лечения более 180 пациентов с супратенториальным вариантом травматического дислокационного синдрома (ТДС). На основании закономерностей угнетения сознания, стволовых рефлексов, изменений двигательной реакции конечностей на боль, дыхания, пульса и артериального давления, супратенториальный вариант дислокационного синдрома разделен на стадии. В зависимости от стадии ТДС изучена распространенность поражения головного мозга, исходы, даны лечебно-тактические рекомендации.
Введение. Дислокационный синдром (ДС) – это комплекс клинико-патоморфолого-патофизиологических признаков смещения полушарий большого мозга или мозжечка в естественные внутричерепные отверстия с поражением ствола мозга вследствие повышения внутричерепного давления [1, 6, 8]. Возникновение и прогрессирование ДС обусловливает развитие геморрагических и ишемических изменений в стволе головного мозга, что приводит к гибели большинства пострадавших этой группы [3, 6]. Изучению клинических проявлений ДС при черепно-мозговой травме (ЧМТ) посвящено много работ [4, 10, 12, 13]. Попытки классифицировать различные варианты и стадии дислокации предпренимаются несколько десятилетий. Еще В.М. Угрюмовым (1969) выделены диэнцефальная, экстрапирамидная, мезенцефалобульбарная и цереброспинальная формы ушиба головного мозга. А.П. Фраерманом (1981) разработана схема, отражающая динамику нарушения компенсаторных механизмов мозга и организма в целом без четкого указания уровней поражения головного мозга (в том числе стволовых отделов). Общеизвестна схема деления супратенториального варианта ДС при интракраниальных объемных образованиях, разработанная Ф. Пламом и Дж.Б. Познером (1986). Авторы выделяют раннюю и позднюю диэнцефальные, мезенцефало-верхнепонтинную, нижнепонтинно-верхнемедулярную и медулярную стадии дислокации. Без учета клинико-неврологических проявлений ранней диэнцефальной стадии ДС, данная схема используется M.S. Greenberg (2001) для определения стадии ДС у больных тяжелой ЧМТ. Необходимо указать, что в вышеуказанных схемах не изучены изменения гемодинамических показателей, отражающих состояние сосудистого центра, непременно реагирующего на поражение стволовых отделов головного мозга.
На основании схемы Ф. Плама и Дж.Б. Познера, с учетом темпа развития дислокации и изменений гемодинамических показателей при тяжелой ЧМТ у больных со сдавлением головного мозга Р.Д. Касумов (1989) выделил четыре степени или стадии гипертензионно- дислокационного синдрома. В этом варианте характеристики ДС отсутствуют закономерности динамики такого важного клинического признака ДС как сознание. Не учитывается также изменение таких стволовых рефлексов как корнеальный и окулоцефалический.
Целью нашего исследования было уточнение клиникодиагностических признаков различных стадий супратенториального ДС для оптимизации тактиколечебных мероприятий у больных тяжелой ЧМТ.
Материалы и методы. Работа основана на анализе 181 клинического наблюдения тяжелой ЧМТ, сопровождавшихся супратенториальным сдавлением головного мозга. Среди них было 147 (81,2¿) мужчин и 34 (18,8¿) женщины в возрасте от 18 до 72 лет (средний возраст 36,4 Ã 6,4 года). Для оценки выраженности травматического дислокационного синдрома (ТДС) учитывали следующие признаки: уровень угнетения сознания [5], очаговая симптоматика, стволовые реакции: фоновая величина и фотореакции зрачков, парез взора вверх, корнеальный рефлекс, вертикальный и горизонтальный компоненты окулоцефалического рефлекса (ОЦР), двигательная реакция конечностей на боль, дыхание, пульс, артериальное давление. С целью диагностики гемодинамических нарушений использовали вегетативный индекс Кердо (ВИ), характеризующий отношение величины диастолического артериального давления (ДД) к частоте сердечных сокращений (ЧСС), который высчитывают по формуле: ВИ = (1 - ДД/ЧСС)Ä100 [2].
Инструментальное обследование включало КТ и (или) МРТ головного мозга. Оценку результатов лечения проводили по шкале исходов Глазго [17]. При летальных исходах выполняли судебно-медицинское вскрытие с изучением макро- и микроскопических изменений в головном мозге.
Результаты. При детальном исследовании 181 больного с очагами контузии и размозжения головного мозга в сочетании с интракраниальными гематомами или без них были выявлены следующие градации развития супратенториальной дислокации головного мозга (табл 1).
В целом, клиническая картина у 28 (15,5¿) больного с ТДС I стадии была представлена общемозговой, отчетливой очаговой симптоматикой. В клинической картине 71 (39,2¿) пострадавших с ТДС II стадии наряду с общемозговой и очаговой симптоматикой отмечена и умеренная стволовая семиотика. У 46 (25,4¿) больных с ТДС III стадии на первый план выходила грубая стволовая симптоматика. Очаговые симптомы определяли с трудом. Такие клинические признаки, как гемипарез (менее выраженные децеребрационные движения с одной из сторон) и анизокория позволяют предположить только латерализацию (право- левостороннюю) патологического субстрата. Артериальная гипертензия и брадикардия в 84,5¿ случаев обусловили резко отрицательные значения ВИ. При ТДС IV стадии - 27 (14,9¿) наблюдений, очаговую неврологическую симптоматику не определяли, а клиническая картина была представлена грубой стволовой симптоматикой. Отличительной чертой от ТДС III стадии являются резко положительные значения ВИ как результат артериальной гипотензии с тахикардией и невозможность достоверно определить сторону поражения головного мозга на основании клинической картины в большинстве случаев. В 9 (5,0¿) наблюдениях с ТДС V стадии локальная симптоматика и сторона повреждения головного мозга на основании клинических проявлений не определялись во всех случаях.
Хирургическое лечение было проведено 164 (90,6¿) пострадавшим. Основанием являлось наличие признаков ТДС II - V стадий, а также симптомов раздражения головного мозга в проекции вдавленных переломов или импрессии костных отломков на глубину более 10 мм у больных с ТДС I стадии.
Таблица 1 - Клинические признаки стадий травматического дислокационного синдрома
|
Клинические признаки |
Варианты изменений признаков |
||||
|
I стадия |
II стадия |
III стадия |
IV стадия |
V стадия |
|
|
Сознание |
Оглушение |
Сопор-кома I |
Кома II |
Кома II |
Кома III |
|
Размер зрачков |
1-3 мм |
1-3 мм |
3-5 мм |
3-5 мм |
более 5 мм |
|
Фотореакции |
+ |
à |
- |
- |
- |
|
Анизокория |
+ |
+ |
+ |
à |
- |
|
Взор вверх |
Умеренный парез |
Выраженный, грубый парез |
Паралич |
Паралич |
Паралич |
|
Корнеальный рефлекс |
+ |
+ |
à |
- |
- |
|
Вертикальный компонент ОЦР |
В полном объеме |
Ограничен |
Отсутствует |
Отсутствует |
Отсутствует |
|
Горизонтальный компонент ОЦР |
В полном объеме |
Ограничен на стороне мидриаза |
Ограничен с двух сторон |
Отсутствует |
Отсутствует |
|
Двигательные реакции на боль |
Локализация, целенаправлен |
Декортикации |
Децеребрации |
Сгибание НК Разгибание ВК и сгибание НК |
Отсутствуют |
|
Дыхание |
Не изменено |
Чейна-Стокса |
Чейна-Стокса, Гипервентиляция |
Биота, Частое и по- |
Атактическое |
|
Апнейстическое |
верхностное |
||||
|
Вегетативный индекс в ¿ |
+10-10 |
+15-25 |
-35 -85 |
+15 +40 |
+35 +60 |
Примечания: НК - нижние конечности, ВК - верхние конечности, ОЦР - окулоцефалический рефлекс, I - V - стадии ТДС.
У пострадавших с ТДС I стадии интракраниальные гематомы определяли в проекции вдавленного перелома, их объем не превышал 30 мл, а в случае сочетания с очагами размозжения интракраниальные гематомы трактовались как сателитные. Выраженные проявления ТДС (III - V стадии) встречались преимущественно у больных с субдуральными гематомами - 29 (76,3 ¿) случаев из 38, множественными очагами размозжения головного мозга в сочетании с интракраниальной гематомой - 15 (75,0 ¿) из 20. Виды морфологического субстрата, вызвавшего сдавление головного мозга у больных с различными стадиями ТДС представлены в табл 2. Исходы ЧМТ в зависимости от стадии ТДС были следующими. ТДС I стадии: хорошее восстановление и умеренная инвалидизация в 92,9 ¿ наблюдений, грубая инвалидизация и вегетативное состояние - 0 ¿, летальный исход - 7,1 ¿. ТДС II стадии: хорошее восстановление и умеренная инвалидизация - 47,9¿ наблюдений, грубая инвалидизация и вегетативное состояние - 25,4¿; летальный исход - 26,7¿. ТДС III стадии: хорошее восстановление и умеренная инвалидизация отсутствовали во всех наблюдениях (0 ¿), грубая инвалидизация и вегетативное состояние отмечалось в 13,0 ¿ случаях; летальный исход - 87,0 ¿. ТДС IV стадии: : хорошее восстановление и умеренная инвалидизация отсутствовали во всех наблюдениях (0 ¿), вегетативное состояние - 3,7 ¿; летальный исход - 96,3 ¿. При V стадии ТДС, когда развивались необратимые изменения в полушариях и стволе головного мозга, все пострадавшие (100¿) погибали.
Таблица 2 - Причины развития супратенториального варианта травматического дислокационного синдрома у больных с тяжелой черепно-мозговой травмой (n = 181)
|
Признаки |
Стадии дислокационного синдрома |
Итого |
||||
|
ДС I |
ДС II |
ДС III |
ДС IV |
ДС V |
||
|
Эпидуральная гематома |
3 |
8 |
6 |
2 |
- |
19 (10,5%) |
|
Субдуральная гематома |
2 |
7 |
17 |
9 |
3 |
38 (21,0%) |
|
Внутримозговая гематома |
3 |
15 |
4 |
1 |
- |
23 (12,7%) |
|
ОРГМ |
6 |
17 |
3 |
- |
- |
26 (14,4%) |
|
ОКГМ |
5 |
- |
- |
- |
- |
5 (2,7%) |
|
МОРГМ |
1 |
11 |
7 |
2 |
1 |
22 (12,2%) |
|
ОРГМ á ИГ |
4 |
8 |
5 |
6 |
1 |
24 (13,3%) |
|
МОРГМ á ИГ |
- |
5 |
4 |
7 |
4 |
20 (11,0%) |
|
Отек гемисферы мозга |
4 |
- |
- |
- |
- |
4 (2,2%) |
|
Всего |
28 |
71 |
46 |
27 |
9 |
181 (100%) |
Примечание: ДС - дислокационный синдром; ОРГМ - очаг размозжения головного мозга; МОРГМ - множественные очаги размозжения головного мозга; ИГ - интракраниальная гематома; ОКГМ - очаг контузии головного мозга.
С целью выявления клинико-морфологических корреляций у больных с ТДС, нами была изучена распространенность повреждения ствола мозга при разных его стадиях (табл 3). При ТДС I стадии признаков повреждения стволовых отделов мозга верифицировано не было. Во всех случаях летальных исходов диагностированы контузионные очаги корковой локализации, а непосредственной причиной смерти являлись осложнения основной болезни.
Таблица 3 - Уровни повреждения стволовых отделов головного мозга при травматической дислокации головного мозга (n = 96)
|
Признак |
Стадия ТДС |
Итого |
||||
|
Уровень повреждения |
I |
II |
III |
IV |
V |
|
|
средний мозг |
4 |
14 |
- |
- |
18 (18,8%) |
|
|
верхняя 1/3 моста |
1 |
12 |
- |
- |
13 (13,4%) |
|
|
средняя 1/3 моста |
- |
9 |
- |
- |
9 (9,4%) |
|
|
нижняя 1/3 моста |
- |
4 |
18 |
- |
22 (22,9%) |
|
|
продолговатый мозг |
- |
1 |
8 |
9 |
18 (18,8%) |
|
|
ствол мозга интактен |
2 |
14 |
- |
- |
- |
16 (16,7%) |
|
Всего |
2 |
19 |
40 |
26 |
9 |
96 (100%) |
Примечания: ТДС - травматический дислокационный синдром; I - V - степени травматического дислокационного синдрома.
У больных с клиническими признаками ТДС II стадии только в 26,3 ¿ (5 наблюдений) аутопсий были выявлены признаки повреждения ствола мозга в виде очагов кровоизлияний и ишемии, распространяющиеся до верхней трети моста - 1 (5,3¿) случай, и среднего мозга - 4 (21,1¿) наблюдения. У этих пострадавших перед смертью отмечалось дальнейшее угнетение сознания и стволовых рефлексов в результате поражения более каудальных отделов ствола мозга. В остальных случаях (14 наблюдений - 73,7%) верифицированы изменения в подкорковых ядрах, перивентрикулярных областях, таламусе.
При дислокации III стадии повреждения ствола в 35 (87,5¿) наблюдениях распространялись до нижней трети моста. Изменения в нижней трети моста и продолговатом мозге были верифицированы только в 5 (12,5¿) случаях. У этих больных перед смертью также было отмечено дальнейшее ухудшение состояния вследствие нарастания ишемии ствола головного мозга.
При IV стадии ТДС патологические изменения в 100 ¿ охватывали нижнюю треть варолиева моста и в 8 (30,8¿) наблюдениях продолговатый мозг.
В случае ТДС V стадии патологические изменения распространялись на продолговатый мозг в 100 ¿ наблюдений.
Обсуждение полученных результатов.
Учитывая особенности клинического течения и исходов ТДС, оперативное лечение при I стадии ТДС показано больным с вдавленными переломами костей свода черепа и (или) интракраниальными гематомами, вызывающими раздражение головного мозга или нарастание общемозговой и (или) очаговой симптоматики, после проведения полного комплекса необходимых обследований. Выделение I стадии ТДС, на наш взгляд, является оправданным даже при отсутствии клинических признаков сдавления ствола головного мозга, так как она отражает самые начальные признаки ТДС и настораживает нейрохирурга.
У больных со II стадией ТДС операция, направленная на устранение компрессии головного мозга, показана во всех случаях. С целью выявления травматического субстрата целесообразно выполнить КТ головного мозга.
Оперативное лечение у пострадавших ТДС III стадии должно быть предпринято в кротчайшие сроки, опираясь на данные клиники, эхоэнцефалоскопии или КТ головного мозга в сомнительных случаях, с «шагом» 2 см с целью укорочения времени исследования.
Учитывая артериальную гипотензию и трудности неврологической диагностики стороны сдавления головного мозга у пострадавших в IV стадии ТДС, необходимо проведение реанимационных мероприятий, направленных на стабилизацию артериального давления. Параллельно с проводимыми реанимационными мероприятиями целесообразно выполнить КТ головного мозга с «шагом» 2 см. Оперативное лечение может быть предпринято в случаях стабилизации систолического артериального давления ≥ 90 мм рт ст [14].
Учитывая терминальное состояние, пострадавшим с V стадией ТДС в первую очередь необходимы реанимационные мероприятия, направленные на протезирование внешнего дыхания и стабилизацию артериального давления. В отличии от больных с ТДС IV стадии, стабилизация систолического артериального давления ≥ 90 мм рт ст на практике является очень трудной задачей. В связи с этим, целесообразность оперативного лечения, в наших наблюдениях, сомнительна.
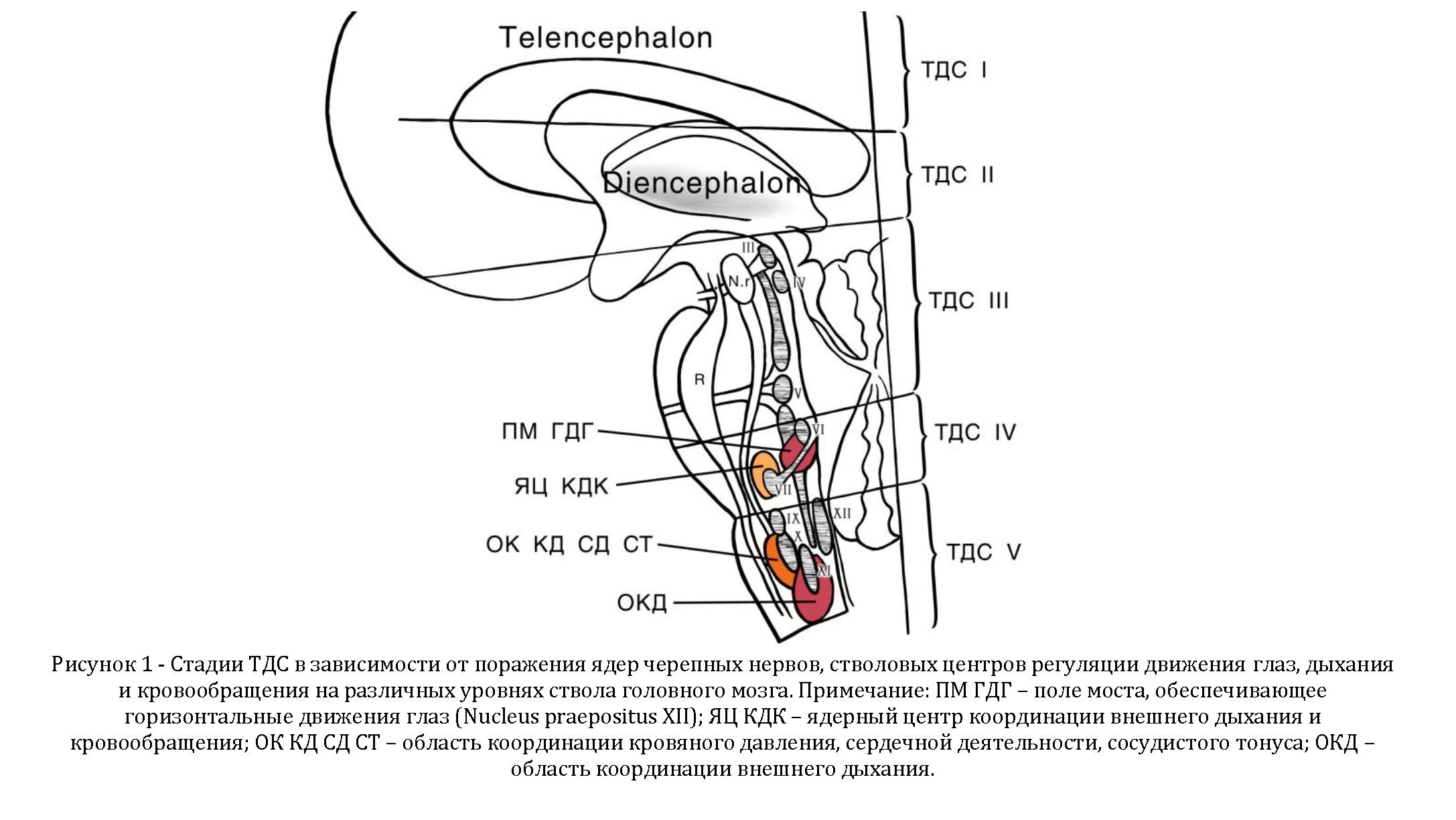
Особенности клинической картины ТДС III, IV и V стадий можно объяснить следующим. Главное чувствительное и спинномозговое ядра тройничного нерва, обеспечивающие афферентные восприятия с радужки глаз, располагаются от средних отделов варолиева моста до спинного мозга. Поражения ствола мозга до нижней трети варолиева моста или распространяющиеся на нижнюю его треть все равно не могли бы абсолютно прервать аффетентные импульсы от радужки глаз к стволу мозга. Однако афферентный компонент корнеального рефлекса реализуется через лицевой нерв. Ядро лицевого нерва топографически располагается в нижней половине моста [11]. Вот почему при поражениях ствола до нижней трети моста (ТДС III стадии) корнеальный рефлекс снижен, а в случае вовлечения нижней его трети (ТДС IV стадии) корнеальный рефлекс отсутствует.
Центр горизонтального движения глазных яблок и VI пара черепных нервов также топографически расположены в нижних отделах варолиева моста [9]. Поэтому при поражениях ствола мозга до нижней трети понтинного отдела (ТДС III стадии) угнетается вертикальный компонент ОЦР, а горизонтальный частично сохраняется. В случае распространения травматических изменений на нижнюю треть варолиева моста (ТДС IV стадии) выпадает и горизонтальный компонент ОЦР.
При определении двигательной реакции на болевой стимул традиционно выделяют декортикационную и децеребрационную двигательные реакции. В клинической практике, в некоторых наблюдениях, на болевой раздражитель выявляют слабые сгибания в нижних конечностях со слабыми разгибаниями в руках или без них. О существовании подобных двигательных реакциях на болевой стимул указывали Ф. Плам и Дж.Б. Познер (1986). В нашем исследовании отчетливые децеребрационные движения определены при ТДС III степени, в то время как при ТДС IV степени выявлены преимущественно слабые сгибательные движения в ногах со слабыми разгибаниями в руках или без них.
Артериальная гипертензия и брадикардия у больных с ТДС III степени, вероятно, обусловлены интракраниальной гипертензией (рефлекс Кушинга). При ТДС IV степени повреждение ядерного центра вегетативной координации кровообращения, частично расположенного в т.н. бульбарных отделах моста (нижняя его треть) [16, 18], определяет артериальную гипотензию и тахикардию, что обусловливливает положительные значения индекса Кердо. В случае ТДС V степени поражаются области координации кровяного давления, сердечной деятельности, сосудистого тонуса и внешнего дыхания, что определяет терминальное состояние пострадавших. Степени ТДС в зависимости от поражения ядер черепных нервов, стволовых центров регуляции движения глаз, дыхания и кровообращения на различных уровнях ствола головного мозга представлены на рисунке 1.
Выводы.
1. Супратенториальный вариант травматического сдавления головного мозга имеет определенные стадии клинического развития, основанные на динамике угнетения сознания, стволовых рефлексов в ростро-каудальном направлении, а также изменении внешнего дыхания и показателей гемодинамики.
- Учитывая особенности клинического течения, исходы лечения и результаты морфологических исследований, супратенториальный вариант травматического дислокационного синдрома имеет пять стадий развития.
- Каждая из стадий ТДС характеризуется комплексом различимых клинических и морфологических признаков, определяющих тактико-диагностические, лечебные мероприятия, а также прогноз.
СПИСОК ЛИТЕРАТУРЫ
- Блинков С.М., Смирнов Н.А. Смещения и деформации головного мозга. Морфология и клиника. – Л.: Медицина, 1967. – 202 с.
- Горбач И.Н. Использование некоторых тестов в диагностике нейротравм // Воен. мед. журнал. – 1978. – № 4. – С. 56 – 57.
- Зотов Ю.В. Хирургическая тактика и послеоперационное лечение больных, перенесших тяжелую черепно-мозговую травму при различных степенях внутричерепной гипертензии // Методические рекомендации. – СПб.: 1993. – №2. – С. 17.
- Касумов, Р.Д. Диагностика и комплексное лечение тяжелой черепно-мозговой травмы с наличием очагов размозжения головного мозга: Автореф. дис. ... д-р. мед. наук. – Л.,1989. – 34 с.
- Коновалов А.Н., Лихтерман Л.Б., Потапов А.А. Клиническое руководство по черепно-мозговой травме. – М.: Антидор, 1998. – 549 с.
- Крылов, В.В., Лебедев В.В., Иоффе Ю.С., Сарибекян А.С. Диагностика и методика хирургического лечения дислокации головного мозга под большой серповидный отросток при черепно-мозговой травме // Вопр. нейрохир. – 1990. – № 3. – С. 3 – 7.
- Лебедев В.В., Крылов В.В. Дислокационный синдром при острой нейрохирургической патологии // Нейрохирургия. – 2000. – №1–2. – С. 4 – 11.
- Мисюк Н.С., Евстегнеев В.В. Смещения и ущемления мозгового ствола. – Минск: Беларусь, 1968. – 89 с.
- Петер Дуус. Топический диагноз в неврологии.– М.: ВАЗАР-ФЕРРО, 1997. – 381 с.
- Плам Ф., Познер Дж.Б. Диагностика ступора и комы., пер. с англ. – 3-е изд. – М.: Медицина, 1986. – 539 с.
- Стэльмасяк М. Анатомический атлас головного и спинного мозга. – Варшава:1956. – 227 с.
- Угрюмов В.М. Хирургия центральной нервной системы. – Л.: Медицина, 1969. – 606 с.
- Фраерман А.П. Травматическое сдавление головного мозга: Автореф. дис. ... д-р. мед. наук. – М., 1981. – 29 с.
- Chesnut R.M., Marshal L.F., Klauber M.R., et al. The role of secondary brain injury in determining outcome from severe head injury // J. Trauma. – 1993. – № 34. – Р. 216 – 222.
- Greenberg M.S. Handbook of Neurosurgery. – Florida: 2001. – 971 p.
- Hilton S.M. Central nervous regulation of resistance // Ann. Rev. Physiol. – 1980. – № 42. – P. 399.
- Jennett, B., Bond, M. Assessment of Outcome After Severe Brain Damage: Practical Scale // Lancet. - 1975. - № 1. - Р. 480 - 484.
- Korner, P.I. Integrative neural cardiovascular control // Physiol. Rev. – 1971. – № 51. – P. 312.