Опухоли червеобразного отростка встречаются крайне редко. В данной статье приводится пример редкого случая аденокарциномы червеобразного отростка, описывается тактика, признанная на сегодняшний день наиболее целесообразной.
Первичные опухоли червеобразного отростка - большая редкость. Истинная частота их неизвестна, поскольку рассчитывается на основании исследования оперативно удаленных отростков [1]. Аутопсийный же материал не позволяет это сделать, так как во время рутинных вскрытий отростки детально не исследуются, и многие мелкие опухоли ускользают от внимания вскрывающего. Частота доброкачественных и злокачественных опухолей эпителиального и неэпителиального происхождения среди всех оперативно удаленных отростков оценивается менее чем в 1¿ [1].
Первичный рак червеобразного отростка встречается в сотых долях процента ко всем удаленным отросткам, или в 0,5¿ ко всем формам рака толстой кишки [2]. Чаще всего обнаруживают аденокарциному, строение и свойства которой совпадают с таковыми при аналогичном раке толстой кишки. Первичный рак отростка чаще располагается в проксимальной его части и нередко переходит на стенку слепой кишки. В таких случаях нельзя достоверно установить локализацию первичной опухоли. И ее следует квалифицировать как рак аппендикулярной области, возможно, исходящий из червеобразного отростка.
Первичный рак отростка обнаруживают случайно, после аппендэктомии по поводу острого аппендицита. Это обусловлено тем, что опухоль, локализующаяся в проксимальном отделе отростка, нередко обтурирует его просвет, создавая благоприятные условия для развития воспаления. Обнаружение рака в удаленном червеобразном отростке диктует необходимость повторной операции гемиколэктомии. Прогноз в этих случаях обычно благоприятный. Лишь в стадии начального рака, локализованного в дистальных отделах отростка, можно ограничиться аппендэктомией, но с обязательным иссечением брыжейки отростка и регионарных лимфатических узлов.
Приводим наш клинический случай.
Пациент М., 66 лет, поступил с жалобами: на постоянную ноющую боль в правой подвздошной области без иррадиации, тошноту, слабость, повышение температуры тела до 39°С. Из анамнеза: болен около одного месяца, когда возникли неприятные болевые ощущения в нижних отделах живота, больше справа, в правой подвздошной области. Лечение не принимал. В динамике сохранялись ноющие боли в правой подвздошной области. Последнее четырех суток боли в правой подвздошной области усилились, появились тошнота, слабость, озноб, температура тела повысилась до 39°С. Принимал парацетамол, но-шпу, без эффекта. 09.11.2015г. обратился в частную клинику, проведена МСКТ органов брюшной полости и малого таза. Заключение: Образование правой подвздошной области. Острый аппендицит с перитонитом? ЖКБ. Камни желчного пузыря. Холецистит. АРМП. Подковообразная почка. Жировой гепатоз. После обследования перенаправлен на стационарное лечение с диагнозом «аппендикулярный абсцесс». Объективно: общее состояние средней степени тяжести, обусловлено интоксикацией. Кожные покровы обычной окраски, чистые, тургор кожи удовлетворительный. Зев чистый, без воспаления. Температура тела 38°С. В легких выслушивается везикулярное дыхание. ЧДД 17 в/мин. Сердечные тоны приглушены, ритмичные, 86 уд/мин. Пульс удовлетворительного наполнения и напряжения, 86 уд./мин; артериальное давление 120/80 мм рт.ст. Язык суховат, у корня обложен белым налетом. Живот правильной формы, нормальной конфигурации, участвует в акте дыхания. При поверхностной пальпации отмечается напряжение мышц в правой подвздошной области. При глубокой пальпации определяется болезненность в правой подвздошной области, здесь же определяются образование размером 9,0х5,0см, плотно-эластичной консистенции. Сомнительныйсимптом Щеткина-Блюмберга в правой подвздошной области, положительный симптом Раздольского.Перистальтика кишечника выслушивается. Из лабораторноинструментальных исследований: в общем анализе крови отмечается лейкоцитоз до 12,33Ä109/л, палочкоядерным сдвигом до 5¿., гемоглобин 147г/л, эритроциты- 4,67х10*12/л.На УЗИ ОБП от 09.11.2015г. в правой подвздошной области определяется жидкостное образование с уплотненными контурами с неоднородным содержимым. Заключение: Стеатогепатоз. Хронический холецистопанкреатит. Абсцесс правой подвздошной области.
На МСКТ органов брюшной полости и малого таза - в правой подвздошной области брюшной полости определяется образование с участком инфильтрации, неоднородной плотности размером 9,2х5,2см с нечеткими контурами. Заключение: Образование правой подвздошной области. Острый аппендицит с перитонитом? Учитывая жалобы пациента, анамнез заболевания, а также объективные данные: локальную болезненность и мышечное напряжение в правой подвздошной области, наличие образования в правой подвздошной области, положительные симптомы раздражения брюшины, общую гипертермию, гиперлейкоцитоз в анализе крови — выставлен диагноз «аппендикулярный абсцесс?».
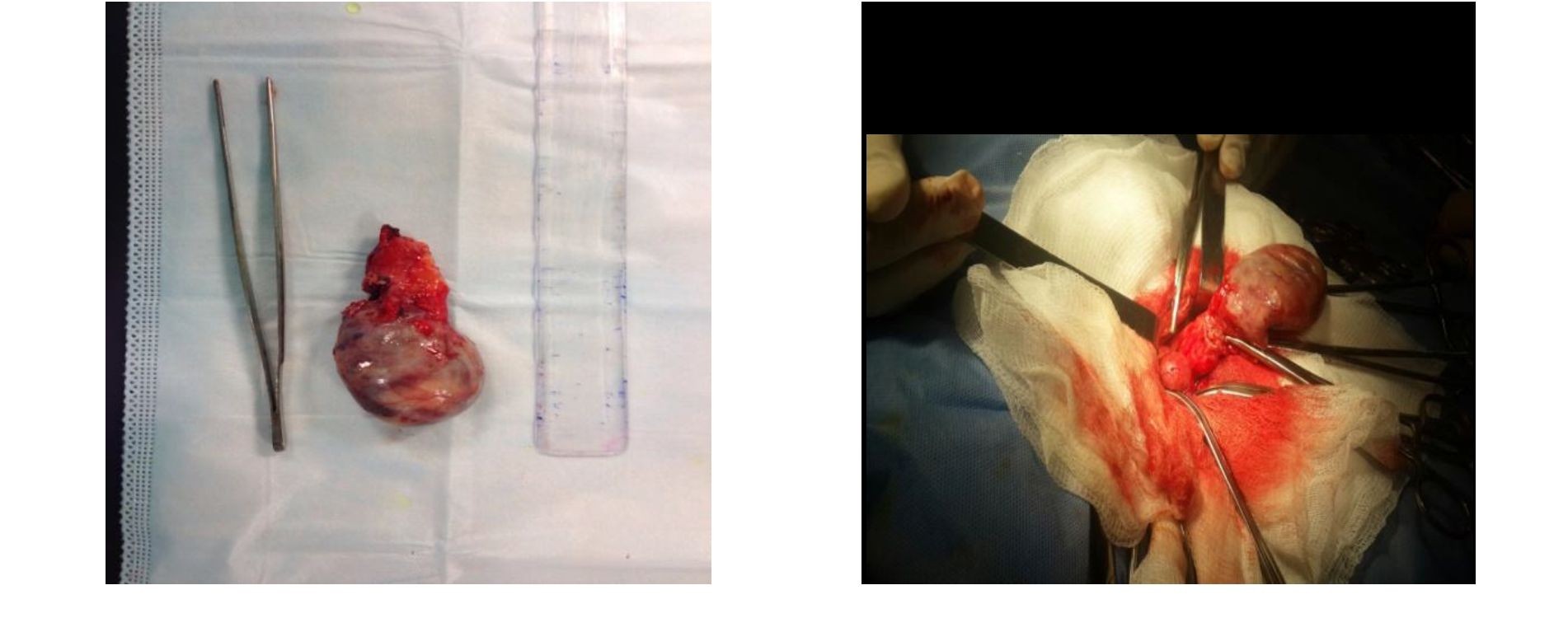
10.11.2015г. произведена экстренная операция под общей анестезией. Разрезом по Волковичу-Дьяконову вскрыта брюшная полость,в правой подвздошной ямке имеется образование размером 10,0х6,0см с четкими контурами, плотно эластичной консистенции, при ревизии обнаружено, что образование исходит из червеобразного отростка. Червеобразный отросток увеличен, утолщен, темно- багрового цвета. Купол слепой кишки также инфильтрирован, утолщен, швы прорезываются. Произведенааппендэктомия, с перевязкой культи 2мя капронными нитками, погрузить культю в просвет слепой кишки не удалось из-за выраженного тифлита. Из правой подвздошной ямки удалено около 10 мл экссудата желеобразной консистенции, прозрачного, без запаха, взят посев. Червеобразный отросток размером 10,0х6,0см, изменен, утолщен, основание отростка темно-багровой окраски, начиная с с/3 увеличивается в размере достигая максимального размера в поперечнике до 6 см, белесоватого оттенка. На разрезе червеобразный отросток желеобразной консистенции, просвет щелевидный, заполнен прозрачным содержимым (рисунок 1). Отправлен на гистологическое исследование.
В послеоперационном периоде отмечался парез кишечника, который разрешился консервативно на 7-е сутки. Швы удалены на 10 сутки. Послеоперационная рана зажила первичным натяжением. Заключение патогистологического исследования от 16.11.2015г. — муцинознаяаденокарцинома кишки с инвазией в мышечный слой с вторичной флегмоной и некрозом стенки. Далее пациент направлен для дальнейшего обследования и наблюдения к онкологу по месту жительства. Через 2 месяца больной обследован, жалоб нет.
СПИСОК ЛИТЕРАТУРЫ
- Н.А. Краевского, А.В. Смольянникова, Д.С. Саркисова Патолого-анатомическая диагностика опухолей человека: рук-во для врачей. - М.: Медицина, 1993. - №2. - 350 с.
- Калитеевский П.Ф. Болезни червеобразного отростка. - М.: Медицина, 1970. - 120 с.