ИППП оказывают глубокое воздействие на сексуальное и репродуктивное здоровье во всем мире и входят в число 5 основных категорий заболеваний, в связи с которыми взрослые люДи обращаются за меДицинской помощью.
Ежедневно более 1 миллиона человек приобретают инфекцию, передаваемую половым путем. По оценкам, ежегодно 500 миллионов человек приобретают одну из четырех ИППП: хламидиоз, гонорею, сифилис и трихомониаз. Более 530 миллионов человек имеют ВПГ-2. Более 290миллионов женщин имеют инфекцию ВПЧ, одну из самых распространенных ИППП.
Актуальность. Передача ИППП от матери ребенку может приводить к мертворождению, смерти новорожденного, рождению ребенка с низкой массой тела, недоношенности, сепсису, пневмонии, неонатальному конъюнктивиту и врожденным дефектам. Сифилис во время беременности ежегодно приводит примерно к 305 000 случаев смерти плода и новорожденного и к рождению 215 000 детей с повышенным риском смерти в связи с недоношенностью, низкой массой тела при рождении или врожденным заболеванием
Такие ИППП, как гонорея и хламидиоз, являются основными причинами воспалительных заболеваний органов малого таза, неблагоприятных исходов беременности и бесплодия (ВОЗ, 2013).
В данной работе мы рассмотрим такие последствия ИППП как:
- ВЗРП
- Преждевременные роды
- Невынашивание беременности
- Бесплодие
I. ВЗРП
Понятие о внутриутробной гипотрофии или внутриутробной задержке развития плода(ВЗРП) связано с представлением о соответствии массы конкретного плода среднестатистической массе для данного срока беременности.
Например, по данным , используют три следующих понятия:
- Small for gestational age (SGA) - плод с малой (ниже 10-й перцентили) массой для данного срока беременности;
- Appropriate for gestational age (AGА) - плод с массой, соответствующей данному сроку беременности между 10-й и 90-й перцентилей;
- Large for gestational age (LGA) - плод с большой (выше 90й перцентили) массой для данного срока беременности.
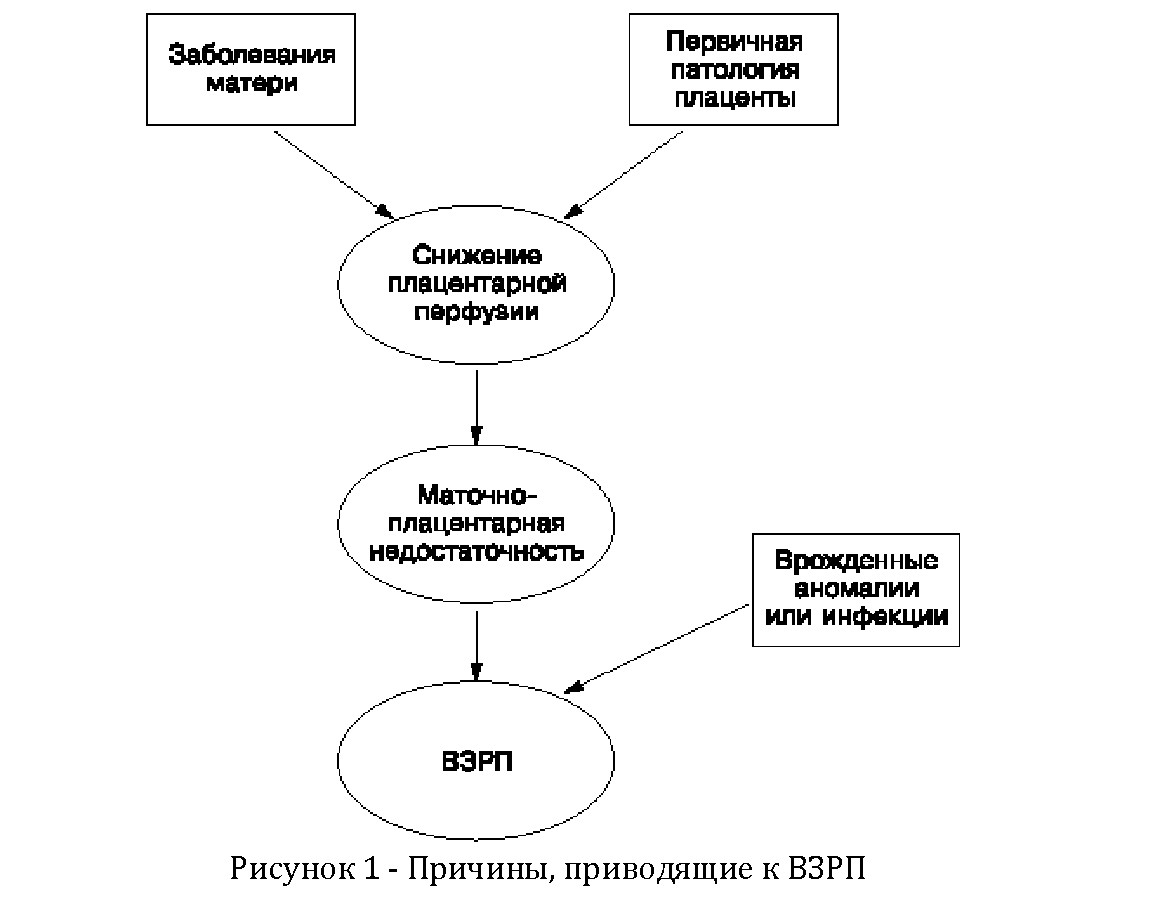
Причины, приводящие к ВЗРП (Рисунок 1.)
Такие внутриутробные вирусные инфекции, как краснуха и цитомегаловирусная инфекция, также могут обусловить рождение ребенка с малой массой [7,3] Фенотипические проявления ВЗРП зависят от этиологии, длительности и выраженности патологического процесса. Врожденные аномалии плода или инфекция ведут к пропорциональному уменьшению всех частей тела и при этом не происходит изменений в его симметрии. Поэтому такую форму гипотрофии плода называют "симметричной".
Для диагностики гипотрофии плода в настоящее время существует несколько способов.
- Измерение бипариетального размера головы плода (БПР).
- Измерение общего внутриматочного объема.
- Определение объема околоплодных вод. F. Маnning и соавт. предложили определять величину "кармана" околоплодных вод. Его величина менее 1 см
рассматривалась в качестве диагностического признака ВЗРП. Установлено, что прогностическая ценность положительного теста составила 89,9% (N=31), отрицательного - 93,4%, чувствительность - 83,9%, специфичность - 97,7%. Однако у данного метода есть два основных недостатка - невозможность его использования ранее 34 нед беременности и инвазивность методики.
4. Измерение размеров головы и живота плода - широко распространенная методика для выявления ВЗРП. A. Batra и соавт. установили, что точность диагностики ВЗРП при определении окружности живота составляет 73,3%, предполагаемой массы плода - 76,6% и БПР - 63,3%. По данным C. Lin и соавт., измерение размера живота позволяет прогнозировать развитие здорового плода в 97,5% случаев и гипотрофию - в 38,1%. По данным E. Ferrazzi и соавт., чувствительность такого параметра, как окружность
живота, в диагностике ВЗРП прогрессивно возрастает от 41% в 29 нед беременности до 88% к концу беременности. При использовании БПР чувствительность была несколько выше, однако ложноположительные результаты наблюдались в 2 раза чаще, чем при измерении размера живота.
- Преждевременные роды
Преждевременными родами называют роды, наступившие при сроке беременности от 22 до 36 (+6 дней) недель (154-258 дней) при весе плода 500 граммов и более.
Целесообразно разделение ПР на три периода с учетом гестации:
- ПР в 22–27 недель
- ПР в 28–33 недели
- ПР в 34–37 недель
Так, по данным Радзинского В.Е ПР в 22-27 недель (5001000 г) чаще всего обусловлены ИЦН, инфицированием нижнего полюса плодного пузыря и преждевременным его разрывом. Поэтому в данной группе женщин, как правило, мало первобеременных.
ПР в 28-33 недели (1000-1800 г) обусловлены более разнообразными причинами. Первобеременных в этой категории родов более 30%. Более чем у половины женщин возможна выжидательная тактика и пролонгирование беременности.
ПР в 34-37 недель (1900-2500 г) обусловлены еще более разнообразными причинами, процент инфицированных женщин гораздо меньше, чем в предшествующих группах и первобеременных более 50%. У большинства женщин этой группы возможна выжидательная тактика ведения родов. Легкие плода практически зрелы и не требуется введение средств для стимуляции созревания сурфактанта.
Преждевременные роды — это синдром, возникающий по многим причинам. Его можно разделить на два основных подтипа [8,9]: (1) спонтанные преждевременные роды (самопроизвольное начало схваток или роды после преждевременного разрыва плодных оболочек (ПРПО)); и (2) преждевременные роды, вызванные искусственно (определяемые как индукция родов или назначение кесарева сечения до истечения 37 полных недель гестации по показаниям со стороны матери или плода (как «срочные», так и «плановые») или по немедицинским показаниям.
Важную роль в патогенезе преждевременных родов играют инфекции. Инфекция мочевыводящих путей, бактериальный вагиноз, ВИЧ и сифилис повышают риск развития преждевременных родов [5,6,11] К тому же доказано, что инфекции связаны и с другими патологическими состояниями, такими как «цервикальная недостаточность», которая может быть результатом восходящей внутриматочной инфекции и воспаления, что приводит к вторичному преждевременному укорочению шейки матки.
- Замершая беременность
В МКБ-10 введена специальная рубрика «Беременность с абортивным исходом», где выделены формулировка и код отдельных форм ранней патологии беременности. Согласно данной классификации, погибшее плодное яйцо (анэмбриония) (син.: blighted ovum, anembryonic pregnancy, empty sac) представляет собой пустой зародышевый мешок вследствие аплазии или ранней резорбции эмбриобласта. Несостоявшийся выкидыш (missed abortion) — ранняя внутриутробная гибель и задержка плода в полости матки. В научной отечественной литературе в качестве синонимов данных терминов используются понятия «неразвивающаяся» или «замершая беременность» [5] Удельный вес данной патологии в структуре репродуктивных потерь довольно высок: 10–20 %.
Внутриутробная задержка погибшего плода или эмбриона является основной причиной возникновения синдрома мертвого плода. Это патологическое состояние, характеризующееся угнетением сократительной деятельности матки и гемостазиологическими нарушениями в организме матери. Как правило, в I триместре в 75 % случаев сначала происходит гибель эмбриона и только потом могут наблюдаться явления угрозы прерывания беременности [3,6,8]. Для неразвивающейся беременности характерно отсутствие каких-либо пролиферативных и метаболических процессов с участием клеточно-тканевых элементов плодного пузыря в связи с их далеко зашедшими дистрофическими и некробиотическими изменениями. Данная ситуация усугубляется ареактивностью матки, которая не отторгает погибший плод. Характерным клиническим признаком замершей беременности является стертая картина субъективных проявлений нарушения беременности на фоне стабилизации размеров матки и их несоответствия сроку беременности [6]
Причины замершей беременности многочисленны и нередко комплексны. В повседневной практике часто бывает трудно установить конкретный фактор, приведший к данной патологии, так как этому мешает мацерация тканей после смерти плода, что затрудняет их генетическое и морфологическое исследование [8,9]
Лишь 10 % случаев раннего прерывания беременности связаны с заболеваниями матери, например с острой инфекцией. Чаще хронические инфекционные заболевания матери не ведут к внутриутробной гибели плода, но вызывают фетопатии, способствующие внутриутробной смерти под влиянием других факторов. Весьма наглядным в этом плане примером являются пороки сердца.
По данным Н.М. Подзолковой и соавт., у 52,5 % пациенток с неразвивающейся беременностью, согласно результатам полимеразной цепной реакции, выявлена смешанная вирусно-бактериальная флора, в 20 % случаев — моноинфекция, в остальных случаях — микст-инфекции. При анэмбрионии обнаружено сочетание вируса с мико- и уреаплазмами (42,8 %), гонококками (33,3 %), хламидиями (23,8 %). Отмечается преобладание герпесвирусной инфекции (28 %) над цитомегаловирусной (10,5 %). Обнаружены мико- и уреа- плазмы — 36,6 %, хламидии — 33,3 %, гонококки — 17,5 %, трихомонады — 7 %. Хламидийная инфекция определялась у 51,6-57,1 % пациенток с невынашиванием беременности .
В исследованиях Е.Н. Зарубиной и Е.Н. Фомичевой частота хламидиоза у женщин с привычным невынашиванием была в 2-3 раза выше, чем в общей популяции.
В работах K. Ault и соавт. сообщается о действии хламидий через воспалительные цитокины. У 62,5 % беременных с привычным невынашиванием и НБ в анамнезе обнаружены специфические анти-ЦМВ — иммуноглобулины класса IgM. Особенностью этой инфекции является то, что антитела не предотвращают реактивацию, так же как и при цитомегаловирусной инфекции. У пациенток с прерыванием по типу неразвивающейся беременности хронический эндометрит обусловлен персистенцией вирусов (вирус простого герпеса, цитомегаловирус и др.). Не менее интересна этиологическая связь невынашивания беременности с хронической формой Коксаки-вирусной инфекции. Основным звеном патогенеза этой инфекции считают тканевую гипоксию, показана связь энтеровирусов с развитием аутоиммунных заболеваний с гемостазиологическими изменениями: циркулирующие иммунные комплексы, присутствующие в кровотоке длительное время, вызывают изменения в сосудах, в том числе в плаценте.
Каждый случай замершей беременности требует углубленного обследования в отношении генетической, эндокринной, иммунной и инфекционной патологии. [5]
- Бесплодие инфекционного генеза
Факторы, вызывающие бесплодие, чрезвычайно разнообразны. В структуре женского бесплодия наиболее распространенными являются следующие формы бесплодия
- :
- Трубно-перитонеальная - 50-60% (чаще развивающаяся после воспалительных заболеваний матки и ее придатков).
- Эндокринная форма- 30-40%.
- Наружный генитальный эндометриоз - 25%.
- Сочетанные формы бесплодия составляют 20-50%.
В 2-3% случаев причину бесплодия установить не удается. Причиной бесплодия могут стать нарушения со стороны иммунной системы [10]
В развивающихся странах инфекции, передаваемые половым путем (ИППП) и их осложнения входят в пятерку наиболее частых причин обращения взрослых людей за медицинской помощью, могут приводить к появлению острых симптомов, развитию хронических инфекций и серьезных отдаленных последствий, таких как бесплодие, внематочная беременность, рак шейки матки и преждевременная смерть младенцев и взрослых; они являются основной предотвратимой причиной бесплодия у женщин [10] Так, нелеченная хламидийная инфекция в 1040% случаев приводит к воспалительным заболеваниям органов малого таза, к воспалению маточных труб, что является причиной женского бесплодия в 30-40% случаев [10,6]
Развитие трубного бесплодия связано с воспалительными изменениями и образованием спаек в полости малого таза, сопровождающихся нарушением проходимости и функциональной несостоятельности маточных труб. Преобладающей формой воспалительных процессов малого таза считается хронический сальпингоофорит (ХСО). В основе развития и формирования ХСО лежит множество взаимосвязанных процессов, начиная от острого воспаления и заканчивая сложными деструктивными изменениями тканей. Безусловно, пусковым механизмом развития воспаления является микробная инвазия. Кроме микробного фактора имеют значение провоцирующие факторы. Хроническая стадия процесса характеризуется наличием инфильтратов, утратой физиологических функций слизистой и мышечной оболочек маточной трубы, развитием соединительной ткани, сужением просвета сосудов, склеротическими процессами, при длительном течении возникает непроходимость маточных труб с образованием гидросальпинкса или без него, с образованием спаечного процесса [7,3]
Наиболее часто к вторичному бесплодию могут приводить следующие возбудители: хламидии, уреаплазма, микоплазма, трихомонады, гонорея, цитомегаловирус, вирус генитального герпеса [2,3]
Полный список включает в себя более 20 различных инфекций. Особый интерес вызывают хламидии, являющиеся в большинстве развитых стран самой частой причиной ИППП. Согласно официальной статистике по области за прошлый год они занимают почетное четвертое место после уреаплазмы, кандидоза и бактериального вагиноза [5,4]
Проникая в человеческий организм при половом контакте, хламидии внедряются в клетки слизистых оболочек и на начальном этапе вызывают воспаление в мочеиспускательном канале мужчин, а у женщин, кроме того, и в шейке матки. В большинстве случаев симптомы заболевания не выражены. Именно поэтому заболевшие долгое время не обращаются к врачу, а ведь в этот начальный период с микробом легче справиться. В дальнейшем развивается хроническое воспаление мочеполовых органов с вовлечением предстательной железы, семенных пузырьков, яичек и их придатков у мужчин, матки, маточных труб и придатков матки у женщин. [3]
У уреаплазмы другая особенность - она способна прикрепляться к головке сперматозоида, препятствуя оплодотворению яйцеклетки. Некоторые вирусы способны вызывать изменения генетического материала репродуктивных клеток. Хламидии, уреаплазма, микоплазма и другие инфекции могут приводить к невынашиванию беременности [2]
Таким образом, БППП, последовательно поражая у мужчины такие органы мочеполовой системы, как уретра и дополнительные половые железы, предстательная железа, семенные пузырьки, семявыводящие протоки, придатки яичек, яички, приводят к снижению количества и качества спермы, в некоторых случаях, вплоть до её исчезновения. [11]
СПИСОК ЛИТЕРАТУРЫ
- Белькова, Ю.А. Инфекции, передающиеся половым путём, при беременности: влияние на её исход, возможности профилактики и лечения // Фарматека. - 2006. - №14. - С. 59-66.
- Мамедалиева Н.М Причины невынашивания. - Алматы: 2013. - №14. - С. 59-66.
- Актуальные аспекты акушерства, гинекологии и перинаталогии. - Алматы: 2008. - №3. - С. 12-28.
- Иванова В,В Современные принципы диагностики и лечения перинатальных герпес-вирусных инфекций // Рос.вестник перинатологии и педиатрии. - 2008. - №1. - С. 10-18.
- Муминова Ш.Т Клинико-морфологические особенности неразвивающейся беременности. - Душанбе: 2007. — №2. — С. 26-39.
- Несяева Е.В Неразвивающаяся беременность: Этиология, патогенез, клиника диагностика // Акуш. и гин. - 2005. - № 2. - С. 3-7.
- Сидорова, И.С Внутриутробные инфекции: хламидиоз, микоплаз-моз; герпес, цитомегалия // Рос. вестник перинатологии и педиатрии. - 1998. - № 3. - С. 7-18.
- Акушерство и гинекология. Методические рекомендации. - Алматы: 2010. - № 3. - С. 7-18.
- Актуальные аспекты акушерства, гинекологии и перинаталогии// Алматы: 2008. - № 4. - С. 105.
- Овсянникова Т.В., Камилова Д.П, Феоктистов А.А. // Гинекология. - 2009. - №4. - С. 30-33
- Современные принципы диагностики и лечения бесплодного брака // Гинекология. - 2009. - № 4. - С. 30-33