Несостоявшийся выкидыш - проблема, значение которой не только не уменьшается со временем, но, пожалуй, даже возрастает. Это состояние, при котором плодное яйцо в любой срок гестации (от 0 до 21 недель) в силу причин прекращает свое дальнейшее развитие. Нашей задачей в этой статье является выявление этиологических причин, и узнать наиболее частые встречающиеся факторы, приводящие к абортивному исходу.
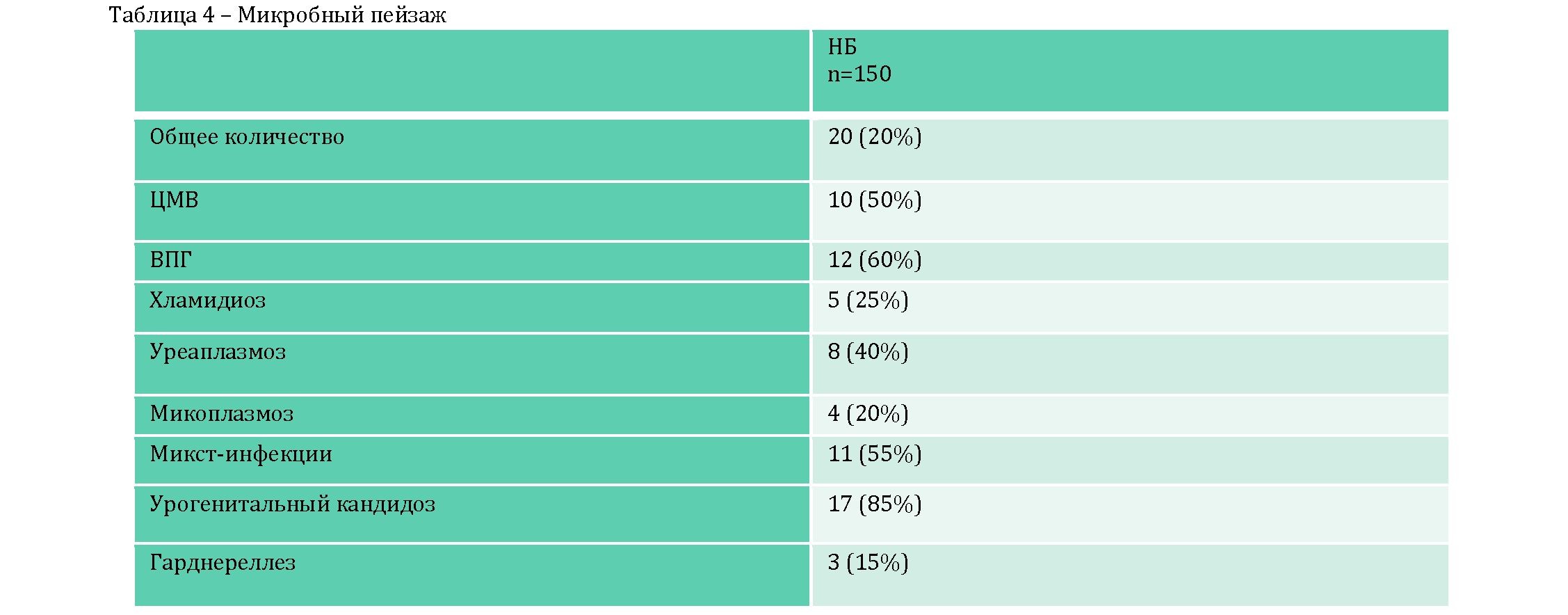
Таким образом, на основании проведенного исследования мы отметили, что причинами является хронизация воспалительного процесса органов малого таза, а также ИППП : ЦМВ – 10 случаев (50%), ВПГ – 12 случаев (60%), а также микст-инфекции в 11 случаев (55%). Эти инфекции наиболее часто встречались в 7-8 недель (26 случаев) и 10-11 недель (15 случаев) сроках беременности. 25 случаев беременности прервались в 5-6 недель, что свидетельствует о генетических причинах, обеспечивающие неполноценность продукта зачатия и его самопроизвольного изгнания в связи с нежизнеспособностью за счет новобразовавших мутации, нарушение эмбриогенеза и т.д.
Актуальность. Среди различных форм невынашивания беременности особое место занимает несостоявшийся выкидыш (missed abortion), т.е. гибель эмбриона или плода в раннем сроке с длительной задержкой его в полости матки – неразвивающаяся беременность (НБ). Данной проблема диктует необходимость изучить причины и разработать мероприятия по снижению и профилактике развития НБ. В научной отечественной литературе в качестве синонимов данных терминов «неразвивающаяся» или Удельный вес данной используются понятия «замершая беременность».
Внутриутробная задержка погибшего плода или эмбриона является основной причиной возникновения синдрома мертвого плода.
Таким образом, актуальность данной проблемы диктует необходимость изучить причины и разработать мероприятия по снижению и профилактике развития НБ.
Цель. Цель работы - выявить этиологические факторы неразвивающейся беременности.
Материал и методы исследования. Ретроспективный анализ 500 истории болезни стационарных больных в гинекологическом отделении, поступивших с клиникой неразвивающейся беременности.
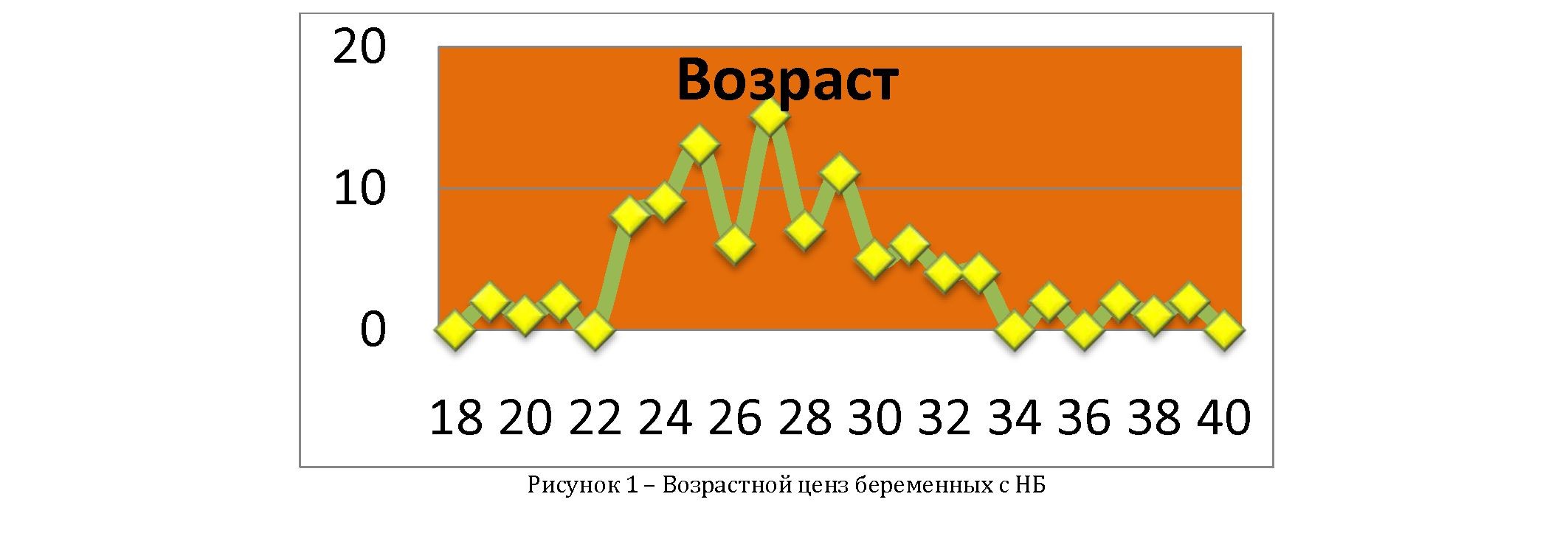
Возраст больных с НБ колебался от 18 до 40 лет (27±2,05 лет), но наибольший удельный вес НБ отмечен в возрасте от 25 до 27 лет (88,7%) (рисунок 1).
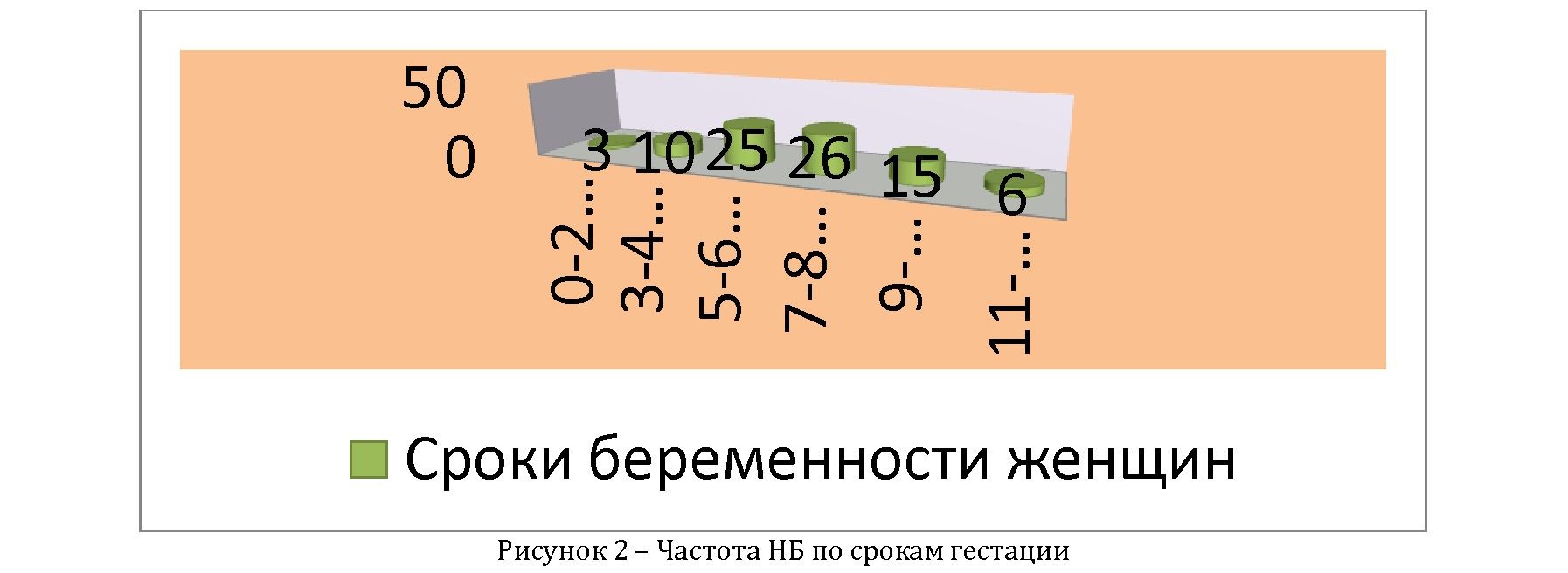
В исследуемой группе НБ встречалась в сроках от 3 до 12 недель, при этом в 94,2% случаев она выявлена в сроках от 4 до 8 недель беременности. НБ по типу гибели эмбриона наблюдалась у 75% женщин, а по типу анэмбрионии в 15% случаев (рисунок 2).
При оценке клинических данных наиболее часто отмечались жалобы на тянущие боли внизу живота, мажущие кровянистые выделения из половых путей, а у части пациенток жалобы отсутствовали, и диагноз НБ был поставлен только по результатам ультразвукового исследования (УЗИ).
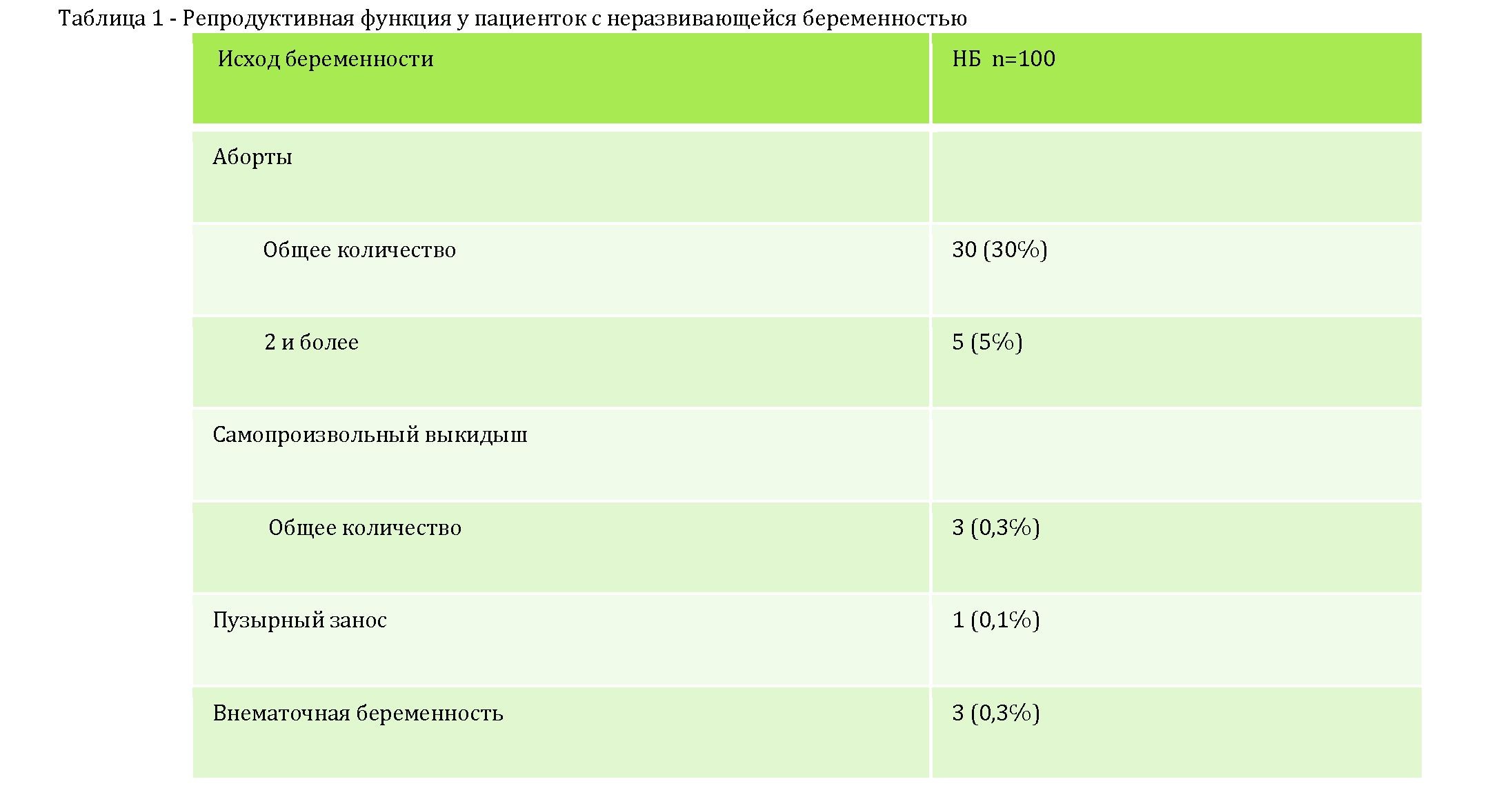
Подробное изучение акушерско-гинекологического анамнеза пациенток с НБ показало, что искусственное прерывание беременности чаще имело место у женщин с НБ (p<0,001), в том числе два и более аборта (p<0,05).
В анамнезе пациенток с НБ наблюдались самопроизвольные выкидыши (p <0,001). В 18% случаев, был выставлен диагноз привычное невынашивание беременности. Спорадическое однократное прерывание беременности принципиально отличается от привычного невынашивания. Исследуемые нами женщины имели в анамнезе более 2-х потерь беременности, что и стало основанием для постановки такого диагноза. У 1 пациенток (0,1%) в анамнезе имелись данные о пузырном заносе, который был подтвержден гистологическим исследованием (таблица 1).
У пациенток исследуемой группы в предыдущих родах были отмечены осложнения родовой деятельности и течения послеродового периода.
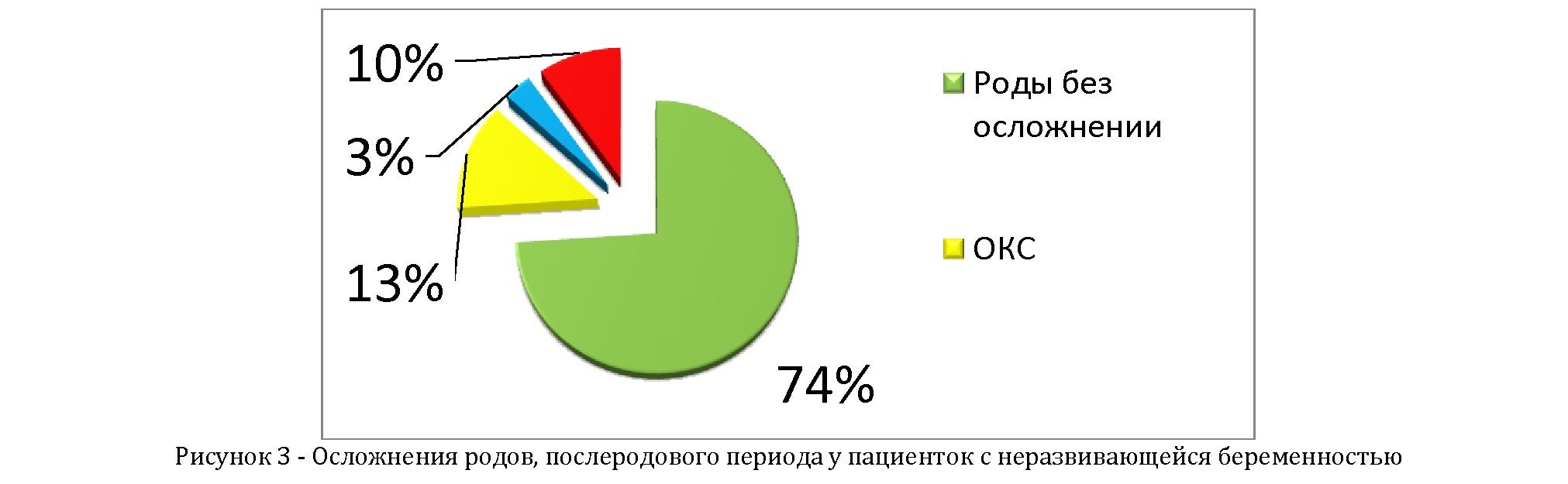
Из 55 родов, только 41 (74%) завершились без осложнений, а 13 % пациенток родоразрешены путем операции кесарева сечения. В 3% случаев послеродовый период осложнился кровотечением, а в 10% - метроэндометритом (рисунок 3).
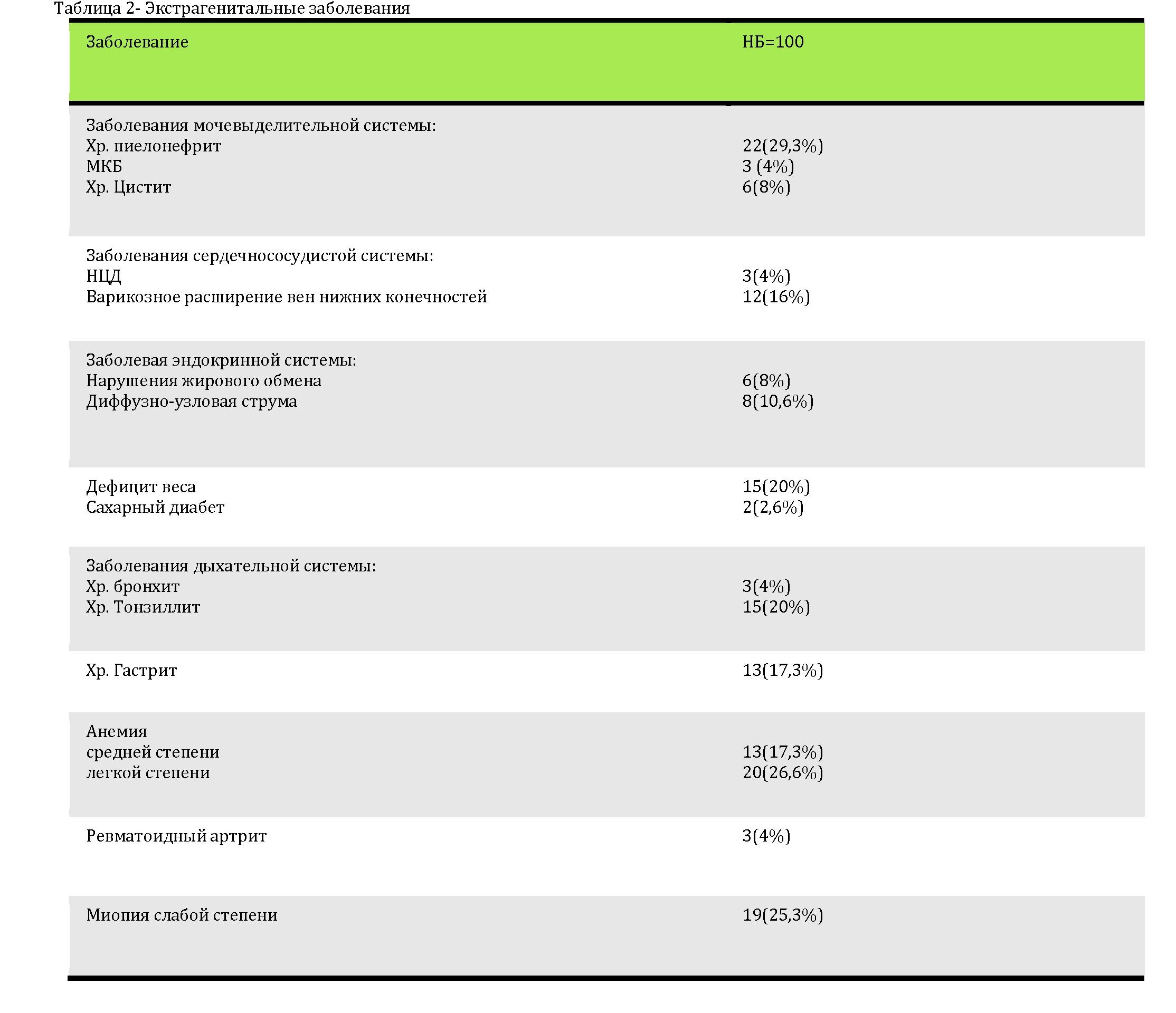
Обращает на себя внимание увеличение удельного веса сочетанной сопутствующей соматической патологии у женщин репродуктивного возраста. При этом в каждой исследуемой группе у пациенток было зарегистрировано от 1 до 5 экстрагенитальных заболеваний. Считают, что экстрагенитальные заболевания способствуют снижению иммунологической защиты, увеличивают вероятность соматической мутации клеток, повышают риск развития НБ (таблица 2).
Особенностью последних лет является все более широкое распространение в популяции экстрагенитальных заболеваний, а так же, так называемого, метаболического синдрома, клинические признаки которого формируют хорошо очерченный симптомокомплекс
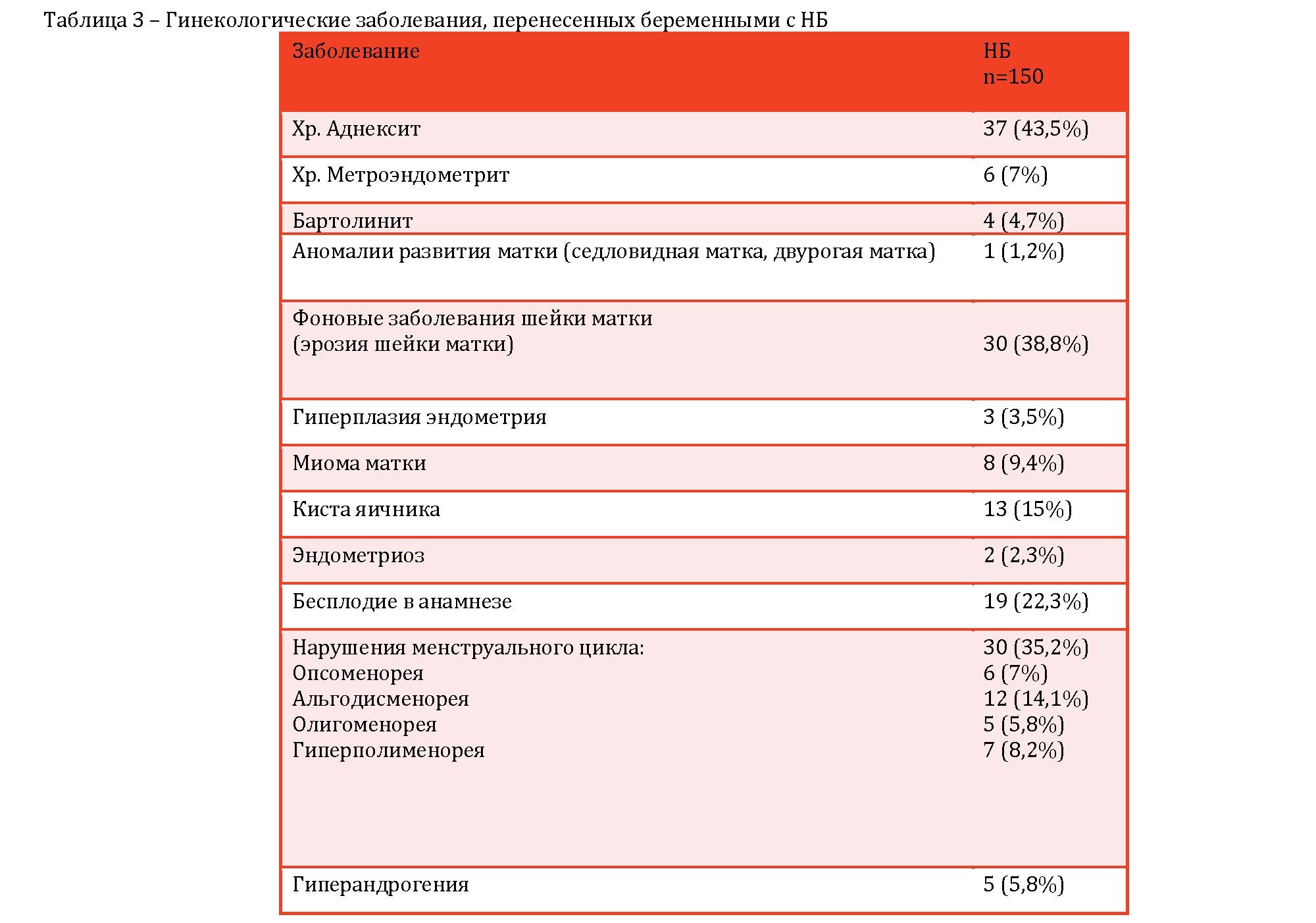
При ретроспективном анализе установлено, что значительный удельный вес приходится на сопутствующие гинекологические заболевания. У пациенток с НБ чаще выявлялись хронические воспалительные заболевания придатков матки (p<0,01) и хронический метроэндометрит (p<0,005), проявлением которого в 80% наблюдений становятся привычное невынашивание беременности, НБ, бесплодие вследствие инфекционного, а затем аутоимунного поражения с нарушением циклической трансформации и рецептивности эндометрия (таблица 3).
В исследуемой группе отмечалась более высокая частота бесплодия и нарушения менструального цикла виде опсоменореи, альгодисменореи, олигоменореи и гиперполименореи. Анализ данных показал, что проявления гиперандрогении у пациенток с НБ отмечались в 6 %, при которой высока частота потери беременности, в 1,5-2 раза превышающая потери в популяции.
Исследование показало, что инфекции, передаваемые половым путем (ИППП), зачастую сопутствовали НБ. Обращало внимание и преобладание, так называемой, микст-инфекции, которая чаще встречалась у пациенток с НБ (p<0,01) (таблица 4).
С большей частотой выявлялись вирусные инфекции, такие как ЦМВ (p<0,001) и ВПГ (p<0,02).
При обнаружении НБ всем пациенткам была проведена эвакуация плодного яйца медикаментозным, а также путем инструментального опорожнения полости матки - вакуум- аспирацией.
Обращают на себя внимание результаты гистологических исследований полученного материала - некроз децидуальной ткани, признаки диффузного эндометрита (рисунок 4).
На основании приведенного анализа, можно сделать вывод, что НБ является достаточно серьезной патологией. При ее формировании необходимо провести углубленное обследование пациентки для выяснения причины гибели эмбриона.
Для уменьшения вероятности действия возможных повреждающих факторов на течение беременности необходимо проводить:
- скрининговое обследование, включающее обследование на ИППП;
- проведение медико-генетического консультирования с целью выявления групп риска по врожденной и наследственной патологии;
- при наличии эндокринных причин невынашивания следует подобрать соответствующую коррегирующую гормональную терапию;
- выявление различных аутоиммунных нарушений и их коррекция;
- при беременности показано УЗИ, определение в сыворотке крови маркеров возможных нарушений развития плода (α - фетопротеин, хорионический гонадотропин, РАРР-А тест);
- по показаниям проводят инвазивную пренатальную диагностику;
- при инфекционном процессе проводят противовоспалительную терапию в сочетании с иммунокорректорами, нормализацию нарушений свертывающей системы крови и профилактику плацентарной недостаточности;
При выполнении указанных мероприятий и правильном ведении таких пациенток повышается вероятность наступления нормальной беременности.
СПИСОК ЛИТЕРАТУРЫ
- Э.К. Айламазян Акушерство национальное руководство.- М.: 2009. - C. 242-250
- В.М. Сидельникова Подготовка и ведение беременности у женщин с привычным невынашиванием: методические пособия и клинические протоколы.- М.: МЕД пресс - информ, 2010. - 224 с.
- Сидельникова, В.М. Невынашивание беременности [Текст] : рук. для практикующих врачей / В.М. Сидельникова. - М.: МИА, 2011. - 536 с.
- Семенцова Н.А., Пономарева Ю.Н., Аверина И.В. Идентификация инфекционного процесса при неразвивающейся беременности // Мать и дитя: материалы XIII Всероссийского научного форума. - М.: 2012. - С.165-166.
- Зайратьянц О.В., Пономарева Ю.Н., Семенцова Н.А., Аверина И.В. Диагностическое значение иммуноморфологического исследования при неразвивающейся беременности // Мать и дитя: материалы XIII Всероссийского научного форума. - М.: 2012. - С. 50 - 51.