В работе анализируется результаты обследования и лечения 75 пациентов с механической желтухой, находившихся в отделении хирургии ГКБ №7 г. Алматы за период с января по декабрь 2013 г. В ходе диагностики всем пациентам проводилось УЗИ, МРТ, КТ, МРХПГ, ЭРХПГ, ЭФГДС, фистулография. Тактика лечения пациентов включала 2 этапа: на первом этапе проводилась декомпрессия желчных протоков, на втором этапе – паллиативное или радикальное хирургическое вмешательство. Внедрены в работу клиники алгоритмы диагностики и хирургического лечения при механической желтухе.
Актуальность.
По данным научного прогнозирования, заболеваемость органов желчевыводящей системы вырастет в ближайшие 15 лет в мире на 30-50%, что объясняется образом жизни и характером питания, а также наследственными факторами (П.С. Ветшев, Э.И. Гельперин 2006г., О.С. Шкроб, Н.М. Кузин, С.А. Дадвани 1998г).
Среди хирургических заболеваний печени и внепеченочных желчных путей наиболее тяжелыми являются те, которые сопровождаются стойкой непроходимостью магистральных желчных протоков с последующим развитием механической желтухи (И.А. Ломакин, Ю.В. Иванов, 2012г.).
Вопросы диагностики и дифференциальной диагностики причин обтурации желчных путей в настоящее время очень актуальны. Своевременный и обоснованный дооперационный диагноз в значительной степени определяет прогноз заболевания, так как позволяет выбрать оптимальный метод лечения. Хирургические вмешательства у больных с механической желтухой, выполняемые по экстренным показаниям, сопровождаются большим числом осложнений, а летальность достигает 1530%, что в 4 раза выше, чем в тех случаях, когда механическую желтуху удается ликвидировать до операции (Э.И. Гельперин, П.С. Ветшев 2006г., С.Г. Шаповальянц, А.Ю. Цкаев 1997г.).
Диагностические ошибки по литературным данным составляют 10-42% (Э.И. Гальперин и соавт., 2006г., Archer S.D. et al., 2001г.). Тяжелые осложнения, выявляемые в процессе диагностики и лечения пациентов с механической желтухой составили 54%. Среди них: желудочно-кишечные кровотечения, гнойный холангит, абсцессы печени, билиарный сепсис, энцефалопатии (В.А. Кубышкин, В.А. Вишневский 2003г., Wang F.C. 2004г.). Летальность по данным литературы составляет 14-27% (В.С. Савельев 2008г, Pondos Ý.⑉.2003г.).
Таким образом, очевидна актуальность использования таких методов диагностики, которые имеют высокую надежность, точность и позволяют максимально быстро поставить диагноз и начать правильное лечение. В настоящее время общепризнанной методикой лечения больных с синдромом механической желтухи является двухэтапный метод. На первом этапе - добиваются ликвидации билиарной гипертензии, разрешения признаков механической желтухи, на втором этапе – выполняют объемную операцию, которая устраняет саму причину заболевания (Ю.И. Патютко, А.Г. Котельников 1998г., Spalding D.R. 2006г.).
Цель работы.
Оптимизация диагностических и хирургических алгоритмов при механической желтухе.
Задачи.
- Изучить современные методы диагностики и лечения механической желтухи.
- Оптимизация диагностических и хирургических алгоритмов при механической желтухе.
- Внедрение алгоритмов в клиническую практику.
Введение.
Желтуха – это синдром, характеризующийся желтушным окрашиванием кожных покровов, слизистых оболочек и склер, обусловленный повышенным накоплением билирубина в сыворотке крови, а также в других жидкостях и тканях организма. В зависимости от механизма возникновения выделяют 3 вида желтухи: надпеченочная (гемолитическая), печеночная (паренхиматозная), обтурационная (механическая). Механическая желтуха - осложнение патологических процессов, нарушающих отток желчи на различных уровнях желчевыводящих путей.
Причины механической желтухи различны. Среди них 50% составляют наличие камней в желчных протоках, 40% - новообразования в протоках, БДС, ПЖЖ, желчном пузыре, 10% - другие причины (стеноз БДС, стриктура протоков, атрезия ЖВП, холангит, панкреатит, опухоли печени).
К основным симптомам механической желтухи относятся желтушное окрашивание кожи и видимых слизистых, дисхолия, холестаз. В зависимости от количества билирубина в крови выделяют 3 степени желтухи: легкая - до 85 ммоль/л, средняя - 86-169 ммоль/л, тяжелая - свыше 170 ммоль/л. Биохомическими маркерами холестаза являются: повышение уровня прямого билирубина, холестеринов, липопротеинов, фосфолипидов, повышение уровня ферментов (ЩФ, ГГТП, лейцин-амино-пептидазы, 5- нуклеотидазы. К симптомам холемии относятся: брадикардия, снижение АД, кожный зуд, астено- вегетативные расстройства. Диагностика механической желтухи основывается на совокупности данных анамнеза, клинической картины и инструментальных методов обследования.
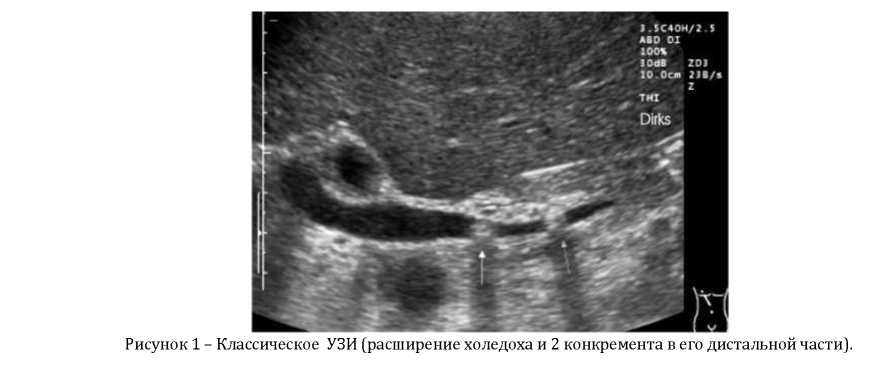
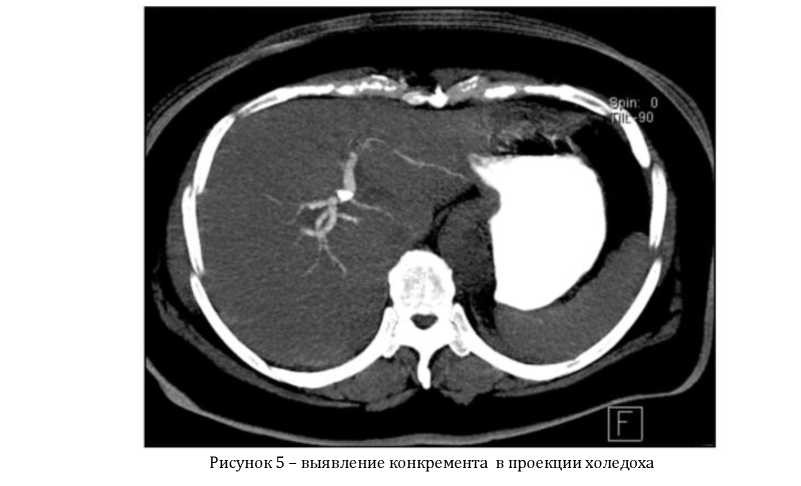
1. Ультразвуковое обследование. Общая чувствительность данного метода составляет 87,7%. Ультразвуковыми критериями обтурационного характера желтухи являются: увеличение диаметра холедоха более 8 мм, а внутрипеченочных протоков более 4 мм; утолщение стенки холедоха и взвесь в его просвете; увеличение и деформация желчного пузыря, неоднородное содержимое, конкременты, визуализация камня в протоке; визуализация патологии головки поджелудочной железы (рисунок 1).
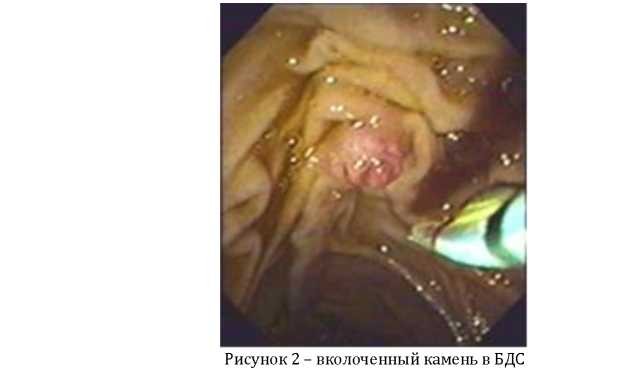
2. Эзофагофиброгастродуоденоскопия (ЭФГДС) - наряду с определение патологии верхних отделов ЖКТ, можно выявить патологию БДС, провести биопсию подозрительного участка (рисунок 2).
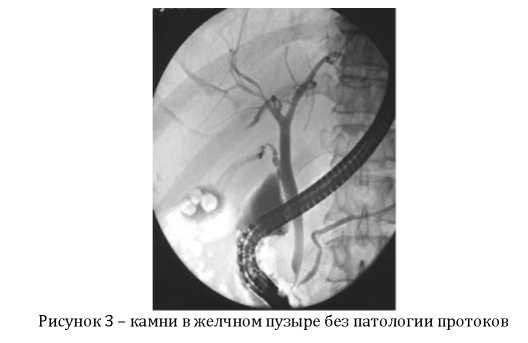
3. Эндоскопическая ретроградная холангиопанкреатикография (ЭРХПГ) - представляет собой ретроградное контрастирование желчных протоков и протока поджелудочной железы, осуществляемое через большой дуоденальный (фатеров) сосочек (или иногда через малый дуоденальный сосочек). Позволяет контрастировать желчные протоки; визуально оценить состояние желудка и 12-типерстной кишки, большого дуоденального сосочка и периампулярной области; констатировать факт поступления жёлчи в просвет кишки. Общая чувствительность ЭРХПГ - 89,3%. Проведение ЭРХПГ противопоказано при: остром панкреатите, непереносимости препаратов йода, остром инфаркте миокарде, инсульте, гипертоническом кризе и т.д. Применение данного метода ограничено после перенесенной ранее операции на желудке, когда большой дуоденальный сосочек (БДС) недоступен для эндоскопических манипуляций, расположении БДС в полости крупных дивертикулов, технически непреодолимом препятствии в выходном отделе общего желчного протока (стриктура, конкремент, опухоль) (рисунок 3).
4. Чрескожная чреспеченочная холангиография (ЧЧХГ):
Для пункции оптимальной является точка в 8-9 межреберье по среднеаксилярной линии. После обработки кожи и инфильтрации новокаином брюшной стенки при задержанном дыхании игла вводится на глубину 10-12 см по направлению к XI-XII грудному позвонку. Направление и ход
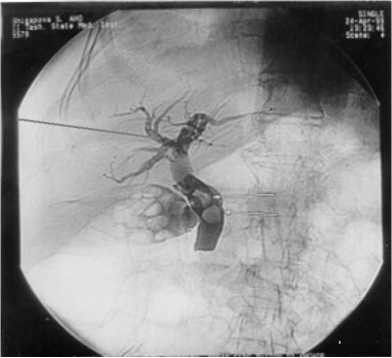
иглы контролируют на экране телевизора. Положение иглы при уколе - горизонтальное. После установки конца иглы приблизительно на расстоянии 2 см справа от позвоночника, иглу начинают медленно извлекать. С помощью шприца создается отрицательное давление. При появлении желчи кончик иглы находится в просвете желчного протока. После декомпрессии заполняют желчное дерево водорастворимым контрастным веществом (40-60 мл) и выполняют рентгеноскопию. Более безопасным является метод пунктирования желчных протоков под контролем УЗ, особенно в условии трехмерной реконструкции в реальном времени (4Ð-УЗИ). Общая чувствительность данного метода составляет 77,4% (рисунок 4).
ентами
5. Фистулохолецистохолангиография
Один из распространенных способов контрастирования билиарного дерева — использование холецистостомы, наложенной прямым (хирургическим) путем либо пункционным под контролем УЗИ или лапароскопии. Необходимое условие для выполнения подобного исследования — проходимость пузырного потока. Об этом, как правило, свидетельствует поступающая по дренажу
желчь. Чаще всего необходимость наружного дренирования желчного пузыря возникает при сочетании механической желтухи с острым деструктивным холециститом или при опухолях головки поджелудочной железы (дистального отдела протоков), когда крайне тяжелое состояние больного не позволяет выполнить паллиативное или радикальное вмешательство традиционным образом.
6. Компьютерная томография - позволяет наряду с выявлением дилатации протоков и причины их обструкции выполнить прицельную биопсию или декомпрессионное вмешательство. В отличие от УЗИ диагностические способности метода не снижаются при метеоризме, асците, ожирении. Общая чувствительность - 87%. Слабым местом КТ является невозможность диагностика холестериновых и пигментных камней (рисунок 5).
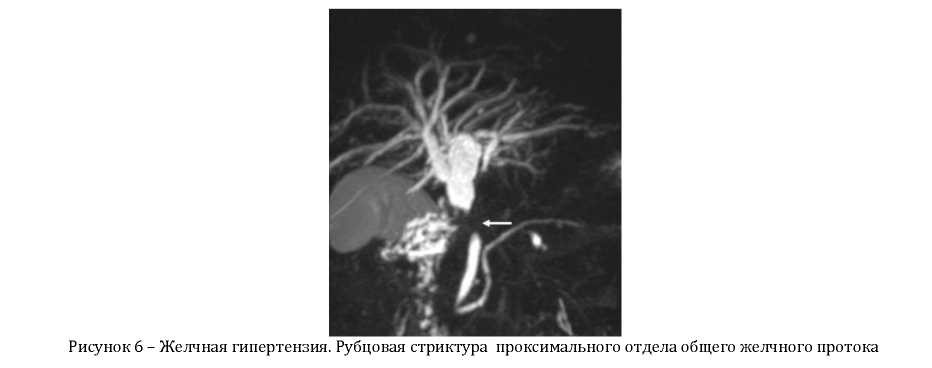
7. В последние годы широкое распространение приобретает и протяженности стриктур желчных путей, а также магнитно-резонансная холангиопанкреатография внутрипротоковых образований. Общая чувствительность
(МРХПГ), обладающая высокой точностью в диагностике 74-96% (рисунок 6).
причин механической желтухи, особенно в оценке характера

8. Лапароскопия - Применяют лапароскопию с прицельной биопсией в основном для подтверждения опухолевого процесса (первичного или метастатического) в гепатодуоденальной области. Цель исследования — определение операбельности злокачественной опухоли и прицельная биопсия. Во время лапароскопии может быть проведена холецистохолангиография, холедохотомия с интраоперационной холангиографией и последующим осуществлением декомпрессии желчных протоков путем литоэкстракции и наружного дренирования, стентирования. Виды оперативного лечения механической желтухи. Учитывая высокую летальность при операциях на высоте желтухи, целесообразно лечение проводить поэтапно. Первый этап: малоинвазивные методы, направленные на ликвидацию холестаза, в сочетании с комплексной консервативной терапией. К методам 1 этапа относятся:
Миниинвазивные инструментальные методы (эндоскопические методы – ЭРХПГ с ЭПСТ, литотрипсией, литоэкстракцией, бужированием, дренированием протоков; ЧЧХС с наружным или наружно-внутренним дренированием).
Прямые хирургические вмешательства - дренирование через холецистостомическое отверстие; лапароскопическое дренирование холедоха. В случае отсутствия эффекта и нарастании желтухи необходимо выполнять срочные декомпрессионные вмешательства в течение 2–3 суток с момента госпитализации.
Второй этап: по мере разрешения желтухи при более благоприятных обстоятельствах проводят паллиативные или радикальные операции, если малоинвазивные вмешательства не явились окончательным способом лечения. Паллиативные операции направлены на создание обходных билиодигестивных соустий. При высоких
рубцовых стриктурах желчных протоков выполняют сложные реконструктивные операции, направленные на восстановление оттока желчи. Среди них наибольшее распространение получили билиодигестивные соустья на различных уровнях желчных протоков с петлей тонкой кишки, выключенной по Ру (холедохоеюностомия). В случае рака головки поджелудочной железы операцией выбора является холецистоэнтеростломия по Микуличу. При других локализациях опухоли формируют билиодигестивные соустья (гепатикоеюноанастомоз, чем выше, тем лучше) либо применяют один из способов эндопротезирования. Формирование гепатикоеюноанастомоза на выделенной по Ру петле тощей кишки практически исключает рецидив механической желтухи и гнойного холангита в позднем послеоперационном периоде. Радикальные операции заключаются в резекции зоны, пораженной опухолевым процессом (холедоха, панкреатодуоденальная резекция) с формированием гепатикоеюноанастомоза.
Материалы и методы исследования.
Нами были проанализированы результаты лечения 75 пациентов с механической желтухой, пролеченных в отделении хирургии ГКБ №7 г. Алматы за период с января по декабрь 2013г (таблица 1). Больные были в возрасте от 17 до 85 лет. Среди них мужчин – 36 (48%), женщин – 39 (52%).
У всех больных наблюдалось сочетание нескольких этиологических факторов желтухи. Чаще всего наблюдалось сочетание холедохолитиаза и камней в желчном пузыре – 89,3%. Также наблюдалось сочетание камней желчного пузыря и острого панкреатита – 86,6%. У 16 пациентов был поставлен диагноз: «Опухоль головки ПЖ» - 21,3% (таблица 2).
Таблица 1 - Основные причины механической желтухи
|
Основная причина |
Количество больных |
% |
|
Камни желчного пузыря |
40 |
53,3% |
|
Опухоль головки ПЖ |
16 |
21,3% |
|
Острый панкреатит |
10 |
13,3% |
|
Холедохолитиаз |
9 |
12% |
|
Всего: |
75 |
100% |
Таблица 2 - Конкурирующие заболевания
|
Конкурирующие заболевания |
Количество больных |
% |
|
Холедохолитиаз |
18 |
24% ¯ |
|
Холангит |
10 |
13,3% |
|
Острый панкреатит |
15 |
20% |
|
Опухоль терминального отдела холедоха |
1 |
1,3% |
|
Стриктура холедоха |
1 |
1,3% |
|
Образование БДС |
3 |
4% |
|
Опухоль Клацкина |
3 |
4% |
|
Дивертикул ЛДПК |
1 |
1,3% |
|
Рецидив опухоли ПЖЖ |
1 |
1,3% |
|
C-r легких с mts в брюшную полость и сдавлением желчных протоков |
1 |
1,3% |
|
Синдром Мирризи |
2 |
2,67% ¯¯ |
|
Опухоль внепеченочных ЖП |
1 |
1,3% |
|
Всего: |
57 |
77,07% |
У 16 (21,3%) пациентов выявляли осложнения основного заболевания (таблица 3). У 8 (50%) пациентов - острый
холангит, у 3 (19%) пациентов - холангиогенные абсцессы, у
- (31%) пациентов - перивезикулярный инфильтрат.
Таблица 3 - Осложнения механической желтухи
|
Характер осложнения |
Число больных |
%: |
|
Холангит |
8 |
50% |
|
Абсцесс |
3 |
19% |
|
Инфильтрат |
5 |
31% |
|
Всего: |
18 |
100% |
Из 75 больных, поступивших в стационар с диагнозом механическая желтуха, умерли 3 (4%) пациентов. Причиной смерти у всех пациентов явилась полиорганная недостаточность. Летальный исход объясняется поздней обращаемостью пациентов за медицинской помощью, давность заболевания и пожилым возрастом больных. 72 (96%) больных были выписаны из стационара с улучшением.
Выбор метода диагностики зависел от предполагаемого уровня обтурации желчевыводящих путей, характера патологического процесса, диагностической эффективности метода. Применялись неинвазивные методы: УЗИ, МРТ, КТ, МРХПГ, ФГДС и инвазивные - ЭРХПГ, фистулография.
Результаты и обсуждение.
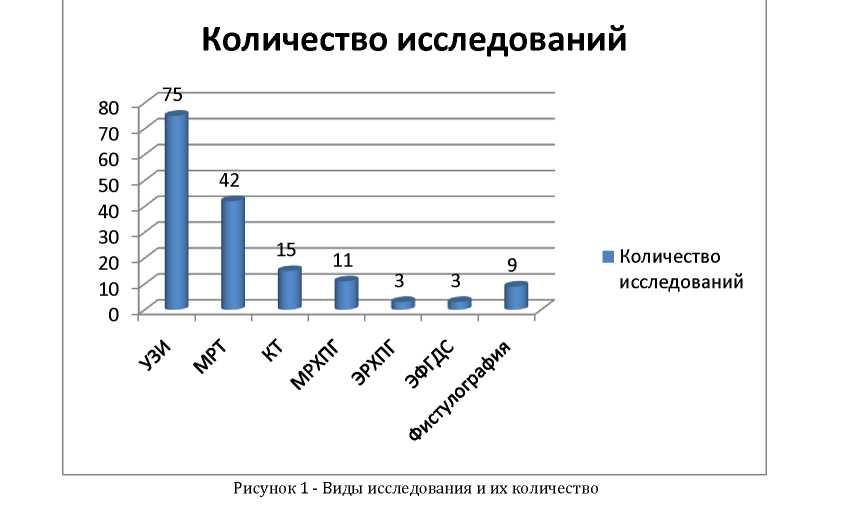
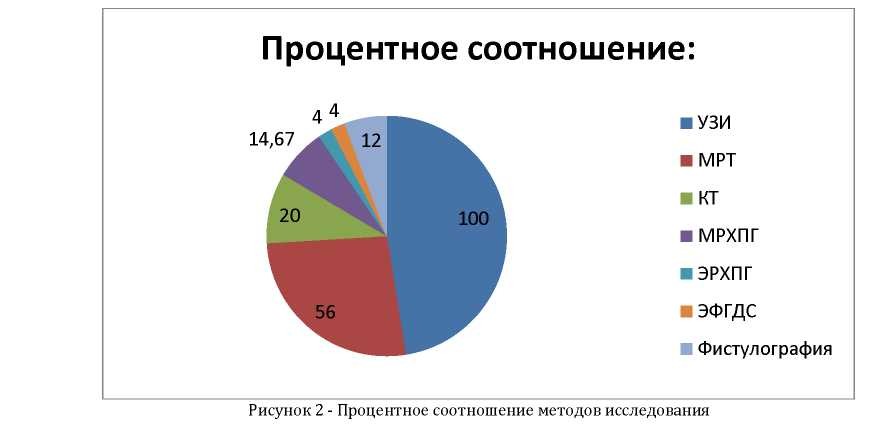
Всем больным было выполнено УЗИ (диаграммы 1, 2). Компьютерная томография была выполнена 15 пациентам. Чувствительность - 79%. Специфичность - 76,5%. МРТ была выполнена 42 больным. Чувствительность метода - 85%, специфичность - 90%. МРХПГ была проведена 11 больным.
Общая чувствительность составляет 80-92%, специфичность - 87-90%.
ЭРХПГ было выполнено 3 пациентам, у 1 из них в сочетании с ЭПСТ. Перед проведением ЭРХПГ больным проводилась медикаментозная подготовка, целью которой было снижение болевых ощущений, уменьшение секреции, расслабление сфинктера Одди и создание гипотонии ДПК. Под контролем рентгеноскопии канюлировали общий желчный или панкреатические протоки и заполняли контрастным веществом внутрипеченочные пути, пузырный, ОЖП и желчный пузырь. Общая чувствительность ЭРХПГ составила 83,5%. Осложнений после проведения данного исследования не наблюдалось.
ФГДС проводилась 3 пациентам, у которых был верифицирован диагноз «Образование БДС». Фистулография была проведена у 9 больных, у которых также была проведена ЧЧХС для определения объема хирургического вмешательства во II этапе. Чаще фистулография и ЧЧХС проводилась при опухоли головки поджелудочной железы.
Анализ проведенных нами исследований позволяет применения методов диагностики для распознавания определить наиболее рациональную последовательность причин механической желтухи (таблица 4).
Таблица 4 - Алгоритм диагностики причин механической желтухи
|
Диагноз |
Алгоритм диагностики |
|||||
|
УЗИ |
4РХПГ |
ЭРХП |
КТ |
МРТ |
ФГДС |
|
|
Холедохолитиаз |
+ |
+ |
+/- |
+/- |
||
|
Рак головки ПЖ |
+ |
+ |
+ |
|||
|
Рак желчного протока |
+ |
+ |
+ |
|||
|
Стриктуры и др. причины |
+ |
+ |
+ |
|||
|
Рак БДС |
+ |
+ |
+ |
+ |
||
Так как при проведении традиционного оперативного лечения больных с механической желтухой на высоте желтухе и при явлениях холангита наблюдается высокая летальность, то требуется проводить лечение в 2 этапа. На 1 этапе необходимо проводить декомпрессию желчных путей, чтобы добиться снижении общего билирубина. И только после этого можно переходить на 2 этап, в котором будут выполняться паллиативные или радикальные операции. Такой подход к лечению механической желтухи находит в последние годы все больше сторонников (9, 14, 16).
Из 72 больных улучшения состояния и выздоровления путем консервативного лечения достигнуто у 18 (25%) человек. У 54 (75%) больных лечение проводилось в 2 этапа. На первом этапе проводилось: ЧЧХС - у 7 (12.96%) больных, холецистостома - 4 (7.4%) больных. На втором этапе проводились следующие операции (таблица 5):
Таблица 5 - Виды операций
|
Виды операции |
Количество больных |
% |
|
Лапаротомия по Кохеру, холецистэктомия |
23 |
42,6% |
|
Лапаротомия по Федорову, холецистэктомия |
4 |
7,4% |
|
Верхне-срединная лапаротомия, холецистэктомия |
3 |
5,5% |
|
Холедохолитотомия |
16 |
29,6% |
|
Дренирование по Пиковскому |
15 |
27,8% |
|
Дренирование по Вишневскому |
2 |
3,7% |
|
Лапароскопическая холецистэктомия |
2 |
3,7% |
|
ИОХГ |
18 |
33,3% |
|
СДХДА по Юрашу-Виноградову |
13 |
24,1% |
|
ПДР (ГПДР) |
2 |
3,7% |
|
Позадиободочный гепатикоеюноанастомоз по Ру петле |
2 |
3,7% |
|
Холецистоеюноанастомоз с броуновским соустьем |
2 ¯ |
3,7% ¯¯ |
|
Холецистодуоденальный анастомоз |
1 |
1,85%. |
Заключение.
Результаты лечения заболеваний, осложнившихся механической желтухой, зависят от степени, длительности гипербилирубинемии и своевременного определения характера желтухи. С целью определения причины желтухи на первом этапе показано УЗИ, при котором диагноз устанавливается более чем у 70% больных. В дальнейшем проводится КТ, МРХПГ, МРТ или ЭРХПГ. Приводимый нами алгоритм диагностики позволяет установить причину механической желтухи в кратчайшие сроки, и своевременно приступить к лечебным манипуляциям. Двухэтапный метод лечения синдрома механической желтухи, осложняющей течение доброкачественных и злокачественных заболеваний билиарнопанкреатодуоденальной зоны (первый этап - декомпрессия желчных протоков, второй этап - выполнение радикальных и паллиативных традиционных хирургических вмешательств), позволяет уменьшить количество послеоперационных осложнений на 17%. По нашим данным летальность составила 4%.
СПИСОК ЛИТЕРАТУРЫ
- Астапенко В.Г., Козырев М.А., Федорович Е.Н. Проблемы хирургии желчных путей. - М.: 1982. - С. 131 - 132.
- Ветшев П.С. Пути улучшения результатов хирургического лечения больных с механической желтухой: дис. …канд. мед. наук. - М., 1982. - 305 с.
- Ветшев П.С. Диагностический подход при обтурационной желтухе // Рос.журн. гепатол., колопроктол. - 1999. - С. 18 - 24.
- Гальперин Э.И., Ветшев П.С. Руководство по хирургии желчных путей. - М.: Видар, 2006. - 559 с.
- Гальперин Э.И., Ахаладзе Г.Г. Билиарный сепсис: некоторые особенности патогенеза.// Хирургия. - 1999. - № 10. - С. 22-28.
- Дадвани С.А., Ветшев П.С., Шулутко А.М., Прудков М.И. Желчнокаменная болезнь. - М.: Видар-М, 2000. - 285 с.
- Кубышкин В.А., Вишневский В.А. Рак поджелудочной железы. - М.: Медпрактика, 2003. - 269 с.
- Савельев В.С. 80 лекций по хирургии. - М.: Литтерра, 2008. - 910 с.
- Патютко Ю.И., Котельников А.Г. Рак поджелудочной железы: диагностика и хирургическое лечение на современном этапе // Анн. Хир.гепатол. - 1998. - Т. 3. - № 1. - С. 96 - 111.
- Шкроб О.С., Кузин Н.М., Дадвани С.А. и др. Малоинвазивные вмешательства в лечении механической желтухи // Хирургия. - 1998. - № 9. - С. 45-49.
- Шевченко Ю.Л. Щадящая хирургия. - М.: ГЭОТАР-Медиа, 2005. - С. 72 - 91.
- Archer S.B. et al. Bile Duct Injury During Laparoscopic Cholecystectomy // Ann. Surg. - 2001. - Vol. 234. - № 4. - P. 549 - 558.
- Greenlee R.T., Hill-Harmon M.B., Murray T., Thun M. Cancer statistic // CA Cancer J. Clin. - 2001. - Vol. 51 (15). - P. 36.
- Lillemoe K.D. et al. Major Bile Duct Injuries During Laparoscopic Cholecystectomy. Follow-Up After Combined Surgical and Radioologic Management // Ann. Of Surg. - 1997. - Vol. 225. - № 5. - P. 459 - 471.
- Mu D.Q., Peng Y.S., Wang F.G., Xu Q.J. Significance of perigastric lymph node involvement in periampullary malignant tumor // World J. Gastroenterol. - 2004. - Vol. 10 (4). - P. 614 - 616.
- Podnos Y.D., Jimenez J.C., Zainabadi K. et al. Carcinoid tumors of the common bile duct:report of two cases // Surg. Today. - 2003. - Vol. 33 (7). - P. 553 - 555.
- Stewart L., Way L.W. Bile duct injury during laparoscopic cholecystectomy // Arch. Surg. - 1995. - № 130. - P. 1123 - 1129.
- Trerotola S.O., Savader S.J., Lund G.B. et al. Biliary tract complications following laparoscopic cholecystectomy: imaging and intervention // Radiology. - 1992. - Vol. 184. - P. 195 - 200.