В статье представлен ретроспективный анализ непосредственных результатов протезирования клапанов сердца у 22 пациентов детского возраста, прооперированных в кардиохирургическом отделении Национального научного центра хирургии им. А. Н. Сызганова за последние 5 лет. Летальность в данной группе пациентов составила 4,6%, нелетальные послеоперационные осложнения возникли у 5 пациентов, что составило 22,7%.
Введение.
В настоящее время протезирование клапанов сердца у пациентов детского и подросткового возрастов является одной из актуальных проблем кардиохирургии. Морфологическими и клиническими аспектами, отличающими данные операции от таковых у взрослых, являются проявления «рестриктивной» гемодинамики при имплантации протезов малого диаметра, а также развитие картины «перероста» протеза и необходимость его замены на больший размер по мере роста ребенка [1,2].
Протезирование аортального клапана протезами малого диаметра чревато увеличением частоты послеоперационной летальности, сохранением большого градиента между левым желудочком и аортой, отсутствием регрессии массы миокарда левого желудочка и укорочением сроков выживаемости пациентов в отдаленном послеоперационном периоде [1,2,3,6,7,10].
По данным литературы, четверти детей, подвергнувшихся операции реконструкции врожденной патологии митрального клапана, в дальнейшем потребовалась замена клапана [1,2,4,5,8].
Цель исследования - провести анализ непосредственных результатов протезирования клапанов сердца у детей и подростков.
Материал и методы исследования.
Ретроспективному анализу подвергнуты непосредственные результаты хирургического лечения 22 пациентов, которым выполнено протезирование клапанов в сочетании с другими вмешательствами на сердце в период 2009-2013 гг. в
Национальном научном центре хирургии им. А. Н. Сызганова (клиническая база КазМУНО). Возраст пациентов колебался от 4 до 15 лет, средний возраст пациентов составил 12,3±3,3 лет. Среди обследованных пациентов было 15 (68,2%) мальчиков и 7 (31,8%) девочек.
Причинами развития клапанных пороков у 17 (77,3%) пациентов явилась врожденная патология, у 3 (13,6%) - хроническая ревматическая болезнь сердца, у 1 (4,6%) - мискоматозная дегенерация митрального клапана, и еще у 1 (4,6%) пациента - вторичный инфекционный эндокардит. Общее состояние пациентов до операции в большинстве случаев оценивалось как тяжелое. 20 (90,9%) пациентов были отнесены к III ФК, 2 (9,1%) - к IV ФК согласно классификации NYHA. ФВ левого желудочка в дооперационном периоде составляла в среднем (71,4±5,9) %, КСР-(2,9±0,9) см, КСО-(39,0±26,5) мл, КДР-(4,8±1,3) см, КДО- (120,9±67,1) мл, УО-(88,4±43,0) мл.
Все операции выполнялись в условиях искусственного кровообращения, кардиоплегии (фармакохолодовой или кровяной) и гипотермии. Среднее время искусственного кровообращения составило (190,8±93,0) мин, а среднее время ишемии миокарда - (113,6±40,1) мин.
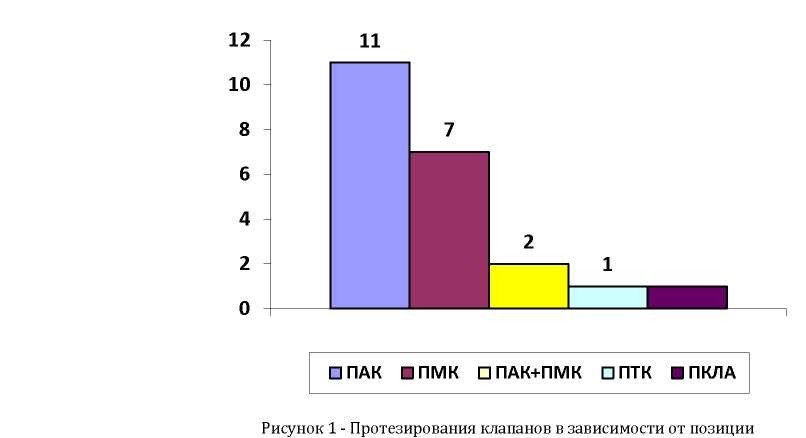
Протезирование аортального клапана (ПАК) механическим протезом выполнено у 11 (50%) пациентов, протезирование митрального клапана (ПМК) - у 7 (31,8%), протезирование трехстворчатого клапана (ПТК) - у 1 (4,6%), протезирование аортального и митрального клапанов выполнено у 2 (9,1%). Биопротезирование клапана легочной артерии выполнено (ПКЛА) у 1 (4,6%) пациента (рисунок 1).
Статистическая обработка материала произведена при представлены со стандартным отклонением (М±т).
помощи персонального компьютера с использованием Различия между средними величинами считались программ MS Access, Excel и Śţаţİśţİса 5.5. Средние величины достоверными при значениях p<0,05.
Результаты.
Основным методом диагностики врожденного поражения митрального клапана явилось ЭхоКГ, посредством которого определялись степень регургитации, состояние клапанных и подклапанных структур и размеры полостей левых отделов сердца. Регургитация на митральном клапане варьировала от 3 степени до тотальной недостаточности. При измерении полостей сердца было выявлено увеличение параметров левого предсердия в два и более раза по сравнению с возрастной нормой, а такие показатели как КСР и КДР левого желудочка были увеличены от возрастной нормы.
Окончательное решение о протезировании пораженного клапана принимали интраоперационно после оценки анатомических изменений клапанных структур. Основанием для замещения митрального клапана на искусственный механический протез было отсутствие возможности выполнения пластики ввиду грубых морфологических изменений.
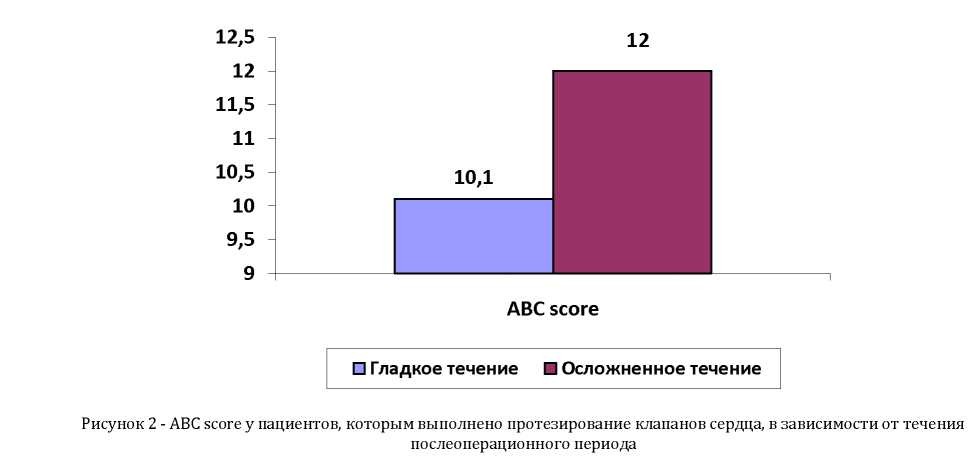
Операционный риск по шкале Aristotle Basic Complexity Score (ABC Score) в среднем составил 15,2±20,6, что соответствовало 4-му высокому уровню сложности.
Сравнительный анализ уровней сложности по шкале ABC Score показал, что у пациентов, у которых ранний послеоперационный период протекал гладко, были более низкие баллы, чем у таковых, у которых ранний послеоперационный период сопровождался осложнениями: 10,1±5,0 против 12,0±3,2 (р>0,05) (рисунок 2).
Все пациенты в послеоперационном периоде получали антикоагулянтную терапию. Сразу же после операции назначали гепарин с последующим переходом на непрямые антикоагулянты. Коррекция антикоагулянтной терапии проводилась под контролем показателей свертывающей системы крови.
Послеоперационная летальность в раннем послеоперационном периоде составила 4,6%. После операции Мапоиĝиап-Seybold-Epting погиб мальчик 5летнего возраста от некупирующейся острой сердечной недостаточности. После основного этапа операции, которая включала в себя расширение фиброзного кольца с помощью синтетической заплаты и протезирования аортального клапана механическим протезом, у больного возникла острая сердечная недостаточность, которая в дальнейшем прогрессировала. Ситуация была оценена как ишемия миокарда за счет повреждения сосуда системы правой коронарной артерии. В дальнейшем был наложен аортокоронарный шунт на правую коронарную артерию. Несмотря на это, спустя 10 мин после окончания операции в ОРИТА у больного отмечается фибрилляция желудочков, асистолия и остановка сердца. Реанимация оказалась безуспешной.
У 5 (22,7%) пациентов ранний послеоперационный период протекал с осложнениями. Кровотечение отмечено у 2 пациентов, потребовавшее рестернотомии в день операции, нарушение сердечного ритма в виде атриовентрикулярной блокады 3ст. возникли также 2 пациентов, острое нарушение мозгового кровообращения по ишемическому типу в сочетании с дыхательной недостаточностью наблюдали у 1 пациента.
Обсуждение.
На сегодняшний день предпочтительными являются реконструктивные операции, которые следует рассматривать как процедуру оптимального выбора у детей раннего возраста. По данным многочисленных авторов, реконструкция структур клапана у правильно отобранных пациентов дает удовлетворительные отдаленные результаты и меньшее количество осложнений, чем протезирование. Однако, грубая сочетанная патология клапанов в этой возрастной группе делает пластические операции невозможными. Для данной категории пациентов по мнению большинства кардиохирургов замещение клапана на механический протез является рациональным выбором хирургической тактики [1-8,10].
Следует отметить тот факт, что 3 из 4 постерных презентаций по врожденным клапанным порокам сердца у детей, представленных на последней 22nd Annaul Meeting of ASCVTS, 2014 (Стамбул, Турция) были посвящены реконструктивным операциям и их непосредственным и отдаленным результатам, и только 1 – протезированию клапанов [9].
Обзор литературы и собственный клинический опыт позволили сделать выводы о преимуществах и недостатках протезирования и пластических операций на клапанах сердца у детей и подростков [1-8,10].
Преимущества протезирования клапанов сердца:
- продолжительный срок работы, за исключением тех случаев, когда необходима замена клапана
Недостатки протезирования клапанов сердца:
- постоянное применение антикоагулянтов;
- шум работы протеза;
- необходимость в повторном оперативном вмешательстве из-за «перероста» протеза;
- сравнительно низкие показатели качества жизни в отдаленные сроки после операции.
Преимущества реконструктивных операций:
- отсутствие необходимости применения постоянной антикоагулянтной терапии;
- отсутствие шума работы клапана;
- сравнительно высокие показатели качества жизни в отдаленные сроки после операции.
Недостатки реконструктивных операций:
- ограничение показаний при грубых изменениях клапанных и подклапанных структур, и при сочетании клапанной патологии с другими ВПС.
Известно, что основными показаниями к протезированию клапанов являются выраженность нарушений кровообращения, нарастание интенсивности аускультативной картины порока, а также прогрессирующие изменения на ЭКГ и рентгенограмме. Среди гемодинамических параметров, полученных при ЭхоКГ-исследовании, решающее значение имели пиковый и средний градиенты, эффективная площадь отверстия протеза и др.
Общепринятым является мнение, что сохранение собственного клапана всегда предпочтительнее по сравнению с его протезированием, при условии возможности выполнения адекватной реконструктивной операции. С другой стороны, пластическая операция всегда увеличивает время искусственного кровообращения и пережатия аорты, что в свою очередь может являться фактором риска в раннем послеоперационном периоде у маленьких детей.
Наиболее частыми причинами летальных исходов после протезирования клапанов сердца у детей являются травмы коронарных артерий или сужение их устьев, острая сердечная недостаточность, инфекционный протезный эндокардит, острые нарушения ритма и проводимости, синдром полиорганной недостаточности, парапротезные фистулы, массивное легочное кровотечение, субаортальная обструкция [1-8,10].
Выводы.
Дети и подростки, которым выполнялось протезирование клапанов сердца, представляют контингент пациентов с повышенным операционным риском. Согласно нашим данным, процент свободы от осложнений в раннем периоде после протезирования клапанов сердца у детей и подростков в основном был связан с нарушениями сердечного ритма в виде атриовентрикулярных блокад.
СПИСОК ЛИТЕРАТУРЫ
- Бокерия Л.А., Подзолков В.П., Чиаурели М.Р., Самсонов В.Б., Сабиров Б.Н., Данилов Т.Ю. «Пятнадцатилетний опыт протезирования клапанов сердца у детей» // Грудная и сердечно-сосудистая хирургия. - 2013. - №5. - С.13-18.
- Константинов О.В. «Результаты расширения корня аорты по методу Manоuguan-Seybold-Epting у детей с врожденными пороками аортального клапана» // Дис. … к.м.н. - М.: 2005. - С.58-65.
- Alsoufi B. Aortic valve replacement in children: options and outcomes. // J Saudi Heart Assoc. 2014 Jan;26(1):33-41.
- Gupta U, Valencia G, Khan MS, Morales M. A rare case of hemolytic anemia in a pediatric patient due to ring dehiscence after mitral valve repair: utility of real-time three-dimensional imaging and management. // pediatr Cardiol. 2014 Jan;35(1):180-182.
- Jiang Z, Mei J, Ding F, Bao C, Zhu J, Tang M, Ma N, Huang J, Shen S. The early and mid-term results of mitral valve repair for mitral regurgitation in children. // Surg Today. 2013 Dec 22.
- Kalangos A, Myers po. Aortic cusp extension for surgical correction of rheumatic aortic valve insufficiency in children. // World J pediatr Congenit Heart Surg. 2013 oct;4(4):385-391.
- Khan MS, Samayoa AX, Chen DW, petit CJ, Fraser CD Jr. Contemporary experience with surgical treatment of aortic valve disease in children. // J Thorac Cardiovasc Surg. 2013 Sep;146(3):512-520.
- Kumar AS. Surgical options in rheumatic mitral valve disease in children: a surgeon's perspective // World J pediatr Congenit Heart Surg. 2014 Jan 1;5(1):80-84.
- Sagatov I.Ye. Modeling of the operational risk in patients of cardiosurgical profile // 22nd Annual Meeting of the ASCVTS, Abstract book - Istanbul, Turkey - 2014 - p.789.
- Saleeb SF, Newburger JW, Geva T, Baird CW, Gauvreau K, padera RF, Del Nido pJ, Borisuk MJ, Sanders Sp, Mayer JE. Accelerated degeneration of a bovine pericardial bioprosthetic aortic valve in children and young adults. // Circulation. 2014 Jul 1;130(1):51-60.