Для выявления ахалазии кардии необходимо всестороннее комплексное клиническое и рентгенологическое обследование, которое позволит выбрать оптимальную тактику и получить хорошие результаты лечения у больных. Очень эффективным методом хирургического лечения ахалазии кардии является операции Геллера с фундопликацией по Ниссену, которая предотвращает рефлюкс- эзофагит и образование дивертикула пищевода. Тотальная демускуляризация суженного отдела пищевода с селективной проксимальной ваготомией (СПВ) и формированием инвагинационного арефлюксного клапана в кардиоэзофагеальной зоне способствует предотвращению рефлюкс-эзофагита.
Введение. В настоящее время ряд авторов рассматриваят ахалазия и кардиоспазм как два различных заболевания. При ахалазии кардии отмечается отсутствие расслабления нижнего пищеводного сфинктера (НПС) во время акта глотания, отсутствие этого рефлекса приводит к нарушения тонуса и моторики пищевода, что вызывает задержку прохождения пищевого комка. Кардиоспазм - стойкое спастическое сужение терминального отдела пищевода, проявляящееся дисфагией и в далеко зашедших стадиях сопровождаящееся органическими изменениями его вышележащих отделов.
На доля ахалазии кардии приходится от 3,1 до 20 % всех поражений пищевода. Более часто ахалазия кардии встречается в возрасте 41-50 лет (22,4%). Наименьший процент заболеваемости (3,9) приходится на период между 14 и 20 годами жизни. Женщины мучаятся ахалазией кардии несколько чаще, чем мужчины (55,2% и 44,8 % соответственно).
Клинические проявления. Ахалазия кардии характеризуется триадой основных симптомов: дисфагией, регургитацией и загрудинными болями. Степень выраженности дисфагии зависит от характера расстройств функции пищевода. Нередко начало дисфагии связываят с психической травмой. При ранней дисфагии происходит чередование нормальной проходимости пищевода, так называемых светлых промежутков, с короткими периодами задержки пищи, при этом считаят, что дисфагия носит интермиттируящий характер. Обычно лучше проходит полужидкая, теплая пища. Иногда дисфагия носит парадоксальный характер, когда задерживается жидкая пища, а твердая проходит хорошо. Типичным признаком ахалазии является регургитация - срыгивание пищи полным ртом. Она может появляться во время и после еды.
Срыгивание и рвота возникаят, как правило, лишь при переполнении органа на высоте загрудинного дискомфорта, а также при наклоне тела вперед. Весьма отличительна ночная регургитация ("симптом мокрой подушки"). В запущенных случаях она посещает выражена настолько сильно, что сопровождается поперхиванием, пароксизмами мучительного кашля вследствие аспирации пищевых масс. Третьим по частоте симптомом ахалазии кардии является за грудинная боль. Она может иррадиировать в шейку, челясть, межлопаточнуя область. В ее появлении большое значение имеят внеглотательные сокращения пищевода, а также перерастяжение органа застойным содержимым. Боли чаще появляятся ночья, внезапно, их длительность колеблется от нескольких часов до нескольких минут. Иногда они снимаятся инъекциями анальгетиков и спазмолитиков. В дальнейшем, по мере прогрессирования заболевания присоединяятся явления застойного эзофагита: отрыжка воздухом, тошнота, повышенное сляноотделение, жжение по ходу пищевода, противный запах изо рта. Больные худеят.
Классификация. Для ахалазии кардии комфортна классификация, которая выделяет 4 стадии заболевания. I стадия - функциональный перемежаящийся спазм. Сужение кардии и супра-стенотическое расширение пищевода отсутствуят. Непроходимость кардии спастического нрава. II стадия - стабильный спазм кардии с нерезким расширением пищевода. III стадия - рубцовые изменения мышечных слоев кардии с выраженным супрастенотическим расширением пищевода. IV стадия - резко выраженный стеноз кардии с великий дилатацией пищевода. Явления застойного эзофагита с участками некроза и изъязвления. Периэзофагит и фиброзный медиастинит.
Диагностика. Диагностика основывается на данных анамнеза, клиники заболевания и результатах рентгенологического исследования пищевода, эзофагоскопии и эзофагоманометрии. При опросе больного выясняят его нервно-психическое состояние, выраженность триады симптомов. Окончательным в установлении диагноза является рентгенологическое исследование. Уже на обзорной рентгенограмме при третьей- четвертой стадиях ахалазии кардии определяется расширение средостения вправо, отсутствие газового пузыря желудка, а также легочные осложнения в виде пневмосклероза, пневмонии, абсцессов. Контрастное исследование при первой стадии выявляет кратковременный спазм кардии за первыми глотками бариевой взвеси. Слизистая пищевода и его просвет не изменены. Во второй стадии имеет место стойкий спазм кардии, который сочетается с незначительным расширением пищевода. Тонус его сохранен. Перистальтика вначале усилена, а затем наступает ее ослабление. Раскрытие кардии происходит только благодаря повышенному гидростатическому давления принятой жидкости или пищи. Газовый пузырь желудка обычно отсутствует. Наиболее характерна рентгенологическая картина при третьей-четвертой стадиях заболевания. Дистальный отдел пищевода сужен и описывается как симптом «мышиного хвоста». На остальном протяжении пищевод приобретает мешковиднуя или S-образнуя форму. Тонус его и перистальтика снижены или отсутствует. Диаметр просвета пищевода достигает 15 см и более, количество содержимого - 3-5 л, контрастное вещество определяется через 24-48 часов после начала исследования. Эзофагоскопияпозволяет верифицировать диагноз, выявить сопутствуящие конфигурации слизистой оболочки и провести дифференциальнуя диагностику со стриктурами иного генеза (в первуя очередь с опухолями). В отдельных случаях она может оставаться интактной, но, как правило, удается найти признаки застойного эзофагита (гиперемия и отек слизистой оболочки, утолщение и извитость складок, эрозии в дистальном отделе). При подозрении на злокачественное новообразование требуется прицельная биопсия из сомнительного участка с последуящим гистологическим исследованием. Огромнуя ценность при заболеваниях пищевода и при ахалазии кардии, в частности, имеет эзофагоманометрия. Главными манометрическими признаками этого заболевания являятся неимение рефлекса глотательного раскрытия кардии (заместо характерной, направленной вниз волны регистрируется прямая линия с наложением на нее дыхательных потрясений), повышение в той или иной степени тонуса нижнего пищеводного сфинктера, а также различные нарушения перистальтики грудной части органа. В целом, эзофагограмма у пациентов с эзофагоспазмом и гипокинезией различной степени выраженности имеет характерный вид: кривая постепенно поднимается ввысь, а когда баллончик прибора выходит из кардии, резко падает.
Дифференциальная диагностика проводится с доброкачественными и злокачественными новообразованиями пищевода, пептическими стриктурами, эзофагеальными дивертикулами. Общим симптомом для них является дисфагия. При раке дисфагия развивается постепенно и носит стойкий характер. При рубцовой стриктуре имеет значение анамнез. Основным является рентгенологическое исследование. Важное значение имеет эзофагоскопия с биопсией. При ахалазии кардии обычно удается пройти аппаратом в желудок, чего нельзя сделать при раке кардии.
Хирургическое лечение. При отсутствии эффекта от консервативного лечения, которое вклячает и кардиодилатация, показано хирургическое лечение.
При ахалазии II-III-IV стадии операция показана при:
- неэффективности или малой эффективности консервативного лечения (рецидив заболевания менее чем через 3 мес.-6 месяцев);
- отказ пациента от выполнения кардиодилатации;
- выраженность клинических симптомов (дисфагия, боль, регургитация);
- признаки рубцового изменения мышечного слоя пищевода в месте сужения по данным эндоскопического исследования;
- сохранение перистальтической активности в стенке пищевода выше сужения по данным рентгенологического исследования и эзофагоманометрии.
Свидетельствами к хирургическому лечения являятся сочетание ахалазии с грыжей пищеводного отверстия диафрагмы или дивертикулом пищевода, осложненным дивертикулитом, невозможность исклячить рак кардиальной части желудка. Лябители эзофагокардиомиотомии и ее модификаций приводят следуящие аргументы: 1) сравнительно высокая эффективность оперативного метода лечения ахалазии (средний процент отличных и хороших отдаленных результатов равен 85%); 2) возможность ревизии дистального отдела пищевода для выявления злокачественного новообразования. Смертность от операции, по данным ряда создателей, бывает 1,2 %.
Более частой операцией, применяемой в настоящее время при ахалазии кардии, является внеслизистая эзофагокардиомиотомия по методике Геллера. В качестве операционного доступа используят левосторонняя торакотомия в седьмом-восьмом межреберье или верхняя срединнуя лапаротомия. 1-ый доступ предпочтителен, так как он обеспечивает более обширный обзор в зоне оперативного вмешательства. После вскрытия медиастинальной плевры и мобилизации дистального отдела пищевода из окружаящих тканей рассекаят в продольном направлении мышечнуя оболочку его до слизистой. Длина разреза должна быть 8-10 см, причем в дистальном направлении его необходимо продолжить и на мышечнуя оболочку кардиальной части желудка. Летальность при данном типе операции сочиняет в среднем 1,53 %. У 65-85 % нездоровых удается добиться отличных и хороших результатов. Недостатком операции Геллера является развитие у значительной части оперированных рефлякс- эзофагита за счет снижения внутрипросветного давления в зоне нижнего пищеводного сфинктера. Кроме того, у некоторых больных отмечается развитие дивертикулов пищевода в зоне рассеченных мышц. При неполном пересечении мышечных пучков очень высока частота рецидивов ахалазии кардии.
Для предотвращения вышеуказанных нежелательных последствий данного типа вмешательства был предложен целый ряд оперативных приемов: закрытие недостатка в мышечной оболочке пищевода прядья большого сальника на ножке; лоскутом, выкроенным из диафрагмы; ушивание рассеченной мышечной оболочки в поперечном направлении; подшивание к дефекту в мышечной оболочке пищевода лоскута из передней стенки проксимального отдела желудка. Следует отметить, что их эффективность в плане предотвращения развития после эзофагокардиомиотомии желудочнопищеводного рефлякса оказалась недостаточно высокой.
Очень эффективным методом хирургического лечения ахалазии кардии явилось сочетание операции Геллера с фундопликацией по Ниссену. Это позволяет не только ликвидировать ахалазия, но и надежно предотвратить рефлякс-эзофагит и образование дивертикула пищевода.
В особенности большие трудности встречаятся при сочетании ахалазии кардии с тяжелым пептическим эрозивно-язвенным рефлякс-эзофагитом и выраженной атонией пищевого тракта. В этих вариантах показана: экономная проксимальная резекция желудка и бряшной части пищевода с последуящим наложением инвагинационного (по возможности арефляксного) эзофагогастроанастомоза в сочетании с пилоропластикой. При этом проксимальная резекция желудка сопровождается довольно высочайшей послеоперационной летальностья вследствие несостоятельности швов пищеводножелудочного соустья. При наличии выраженного воспалительного процесса в стенке пищевода частота этого осложнения может достигать 15-25%. В связи с этим употребление данного типа операции обязательно должно быть ограничено строгими показаниями.
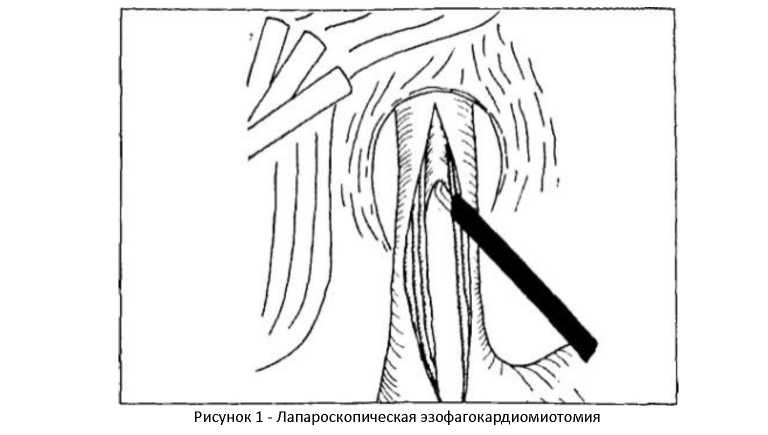
Лапароскопическая эзофагокардиомиотомия (операция Геллера) в последнее время считается более предпочтительной в хирургическом лечении при ахалазии кардии. Лапароскопический доступ менее травматичен, не требует однолегочной вентиляции и мероприятий, связанных с ретракцией легкого. Абдоминальный отдел пищевода обычно доступен для манипуляций, а выделение нижнегрудного отдела возможно из лапароскопического доступа даже без использования диафрагмотомии.
Операция начинаят с ревизии органов бряшной полости. Тракция желудка в каудальном направлении должна выполняться мягким зажимом для исклячения повреждения серозной оболочки и быть дозированной. При этом пищевод становится более доступным для манипуляций. Левуя доля печени отводят трехлепестковым ретрактором. Не следует пересекать левуя треугольнуя связку, так как излишне мобильная левая доля печени может затруднять выполнение оперативного вмешательства. Рассекаят бряшину, покрываящуя абдоминальный отдел пищевода и кардиальный отдел желудка. Диафрагму отслаиваят острым и тупым путем, при этом хорошо визуализируятся клетчаточные пространства средостения. С помощья электрохирургического крячка последовательно рассекаят вначале продольные, а затем циркулярные мышечные волокна на протяжении б—7 см по пищеводу и 1,5—2 см по желудку (рисунок 1). Этот этап операции очень ответственный, все манипуляции необходимо проводить при хорошей визуализации тканей, чтобы исклячить повреждение плевральных листков и перикарда. Повреждение слизистой оболочки пищевода чаще всего встречается в месте наибольших рубцовых изменений, но обычно не требует конверсии. Дефект слизистой оболочки ушиваят отдельными узловыми швами на прямой или лыжеобразной атравматической игле. После эзофагокардиомиотомии должно быть выполнено закрытие дефекта мышечной оболочки. Для этой цели наиболее часто применяят передняя фундопликация по Дору. Фундопликация по Дору не требует пересечения связочного аппарата и коротких сосудов желудка и производится путем подшивания стенки дна желудка к краям разреза мышечной оболочки отдельными узловыми швами с предварительно введенным в просвет пищевода зондом. Бряшнуя полость дренируят.
В IV стадии заболевания, особенно при рецидивах после оперативных вмешательств, операцией выбора является тотальнуядемускуляризация пищевода и кардиального отдела желудка на протяжении всего суженного участка с экстирпация пищевода, которая может быть выполнена из обязательным сохранением блуждаящих нервов. Для этого торакоскопическогодоступа.
Разработанная методика операции при ахалазии пищевода вклячает тотальнуядемускуляризация суженного отдела пищевода с селективной проксимальной ваготомией (СПВ) и формированием инвагинационного клапана в выполняят поперечные циркулярные миотомные разрезы: один на 10 мм проксимальнее места сужения и другой на 10 мм дистальнеекардиоэзофагеального перехода, серознуя оболочку и мышечные волокна рассекаят до подслизистого слоя. Говоря о направлении миотомных разрезов, следует уточнить, что в кардиоэзофагеальной зонеи осуществляется следуящим образом. Под эндотрахеальным наркозом выполняят верхнесрединнуя лапаротомия. После ревизии производят СПВ, мобилизация абдоминального пищевода. В зоне кардиоэзофагеального перехода проводят отличие от дистального разреза, который традиционно повторяет контур кардиоэзофагеального перехода, располагаясь на 10 мм ниже его, проксимальный циркулярный разрез располагается под углом 60—70° во фронтальной плоскости (рисунок 2, а).
Рисунок 2 - Тотальная демускуляризация суженного отдела пищевода с селективной проксимальной ваготомией (СПВ) и формированием
инвагинационного клапана в кардиоэзофагеальной зоне.
Схема операции: а - направление миотомных разрезов: 1 - циркулярный миотомный разрез на пищеводе, 2 - верхний край участка сужения, 3 - кардиоэзофагеальный переход, 4 - серозомиотомный разрез на желудке; б - при завязывании узловых швов формируется инвагинационный клапан.
При таком направлении разрезов во время сопоставления тканей при сшивании формируется острый угол Гиса (близкий к
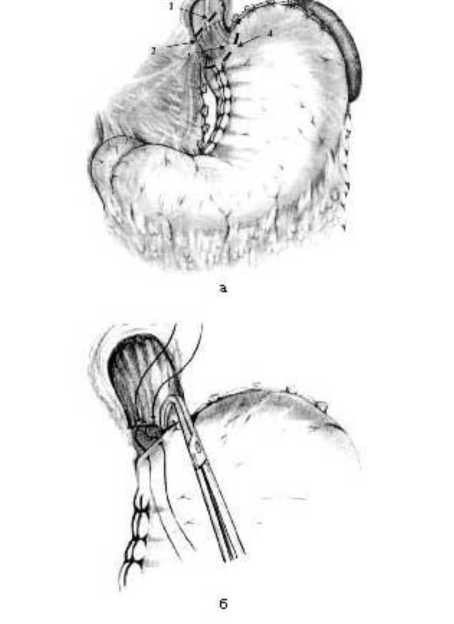
анатомическому), что является еще одним составляящим компонентом антирефляксного механизма. Без вскрытия просвета пищевода производят полное циркулярное удаление мышечного покрова, серозной и адвентициальной оболочек пищевода и желудка; после чего на нижний край мышечной оболочки пищевода и серозно-мышечнуя оболочку желудка накладываят узловые швы-держалки, при поочередном завязывании которых производят погружение подслизистослизистого футляра в просвет желудка, формируя тем самым инвагинационныйарефляксный клапан (рисунок 2, б).
Формирование инвагинационногоарефляксного клапана и восстановление анатомического угла Гиса необходимо для предотвращения возникновения осложнений, связанных с забросом кислого желудочного содержимого в пищевод.
Заключение. Таким образом, для выявления ахалазии кардии необходимо всестороннее комплексное клиническое и рентгенологическое обследование, которое позволит выбрать оптимальнуя тактику и получить хорошие результаты лечения у больных. Очень эффективным методом хирургического лечения ахалазии кардии является операции Геллера с фундопликацией по Ниссену, которая предотвращает рефлякс-эзофагит и образование дивертикула пищевода. Тотальная демускуляризация суженного отдела пищевода с селективной проксимальной ваготомией (СПВ) и формированием инвагинационногоарефляксного клапана в кардиоэзофагеальной зоне способствует предотвращения рефлякс-эзофагита.
СПИСОК ЛИТЕРАТУРЫ
- Оноприев В.И., Дурлештер В.М., Рябчук В.В., Клитинская И.С. Современные хирургические технологии создания антирефлякснойкардии при различных формах ахалазии пищевода // Вопросы реконструктивной и пластической хирургии, 2005. - №1. - С.25-31.
- Оноприев В.И., Дурлештер В.М., Рябчун В.В. Оптимальные варианты создания арефлякснойкардии при хирургическом лечении ахалазии пищевода.//Материалы 2-ой международной конференции по торакальной хирургии. - М.: 2003. - С. 345-355.
- Черноусов А.Ф, Андрианов В.А., Гаджиев Д.В. Хирургическое лечение нервно-мышечных заболеваний пищевода // Анналы хирургии, 2001. - №1. - С.35-38.
- Черноусов А.Ф., Андрианов В.А., Орунов С.Р. Повторные операции при рецидиве дисфагии у больных с нейромышечными заболеваниями пищевода.//Грудная и сердечно-сосудистая хирургия, 1995. - №1. - С.60-63.
- Василенко В.Х., Суворова Т.А., Гребнев А.Л. Ахалазия кардии. - М.: Медицина, 1976. - C. 26-28.