АННОТАЦИЯ
Статья посвящена актуальным проблемам лечения детей с тяжелыми врожденными пороками развития центральной нервной системы. Охарактеризована тяжесть клинико-анатомических форм спинальных дизрафий у детей в условиях регионов с вторичным тяжелым неврологическим дефицитом. Описаны тактика и методика хирургического лечения детей в периоде новорожденное™.
Приведены результаты клинических наблюдений за пациентами детского возраста с тяжелыми формами спинальных дизрафий (менингомиелорадикулоцеле, рахишизис). Предоставлены данные клинико-неврологического и инструментального обследования. Изложено мнение специалистов клиники о тактике раннего экстренного хирургического лечения, особенностях операции. Описаны ближайшие результаты проведенного лечения, показана необходимость этапной мультидисциплинарной реабилитации.
Диагностика и лечение врожденных пороков развития центральной нервной системы представляет актуальную проблему в связи с неуклонным ростом данной патологии, высоким уровнем летальности и тяжелой инвалидизацией. Частота рождения детей со спинномозговой грыжей составляет один случай на 10003000 новорожденных [1-3].
На базе АРДКБ на стационарном лечении в период 2012-2014 гг. находилось 14 детей в возрасте от периода новорожденности до 6 мес. с внутренней окклюзионной гидроцефалией сочетанной с тяжелыми формами спинальных дизрафий. Во всех случаях врожденная патология не была своевременно выявлена в процессе пренатальной диагностики, хотя проводилось плановое УЗИ плода и тяжелые пороки обнаруживались после рождения ребенка. При опросе родителей выявлено, что они не проводили предварительную подготовку к рождению ребенка, предварительно не обследовались и не принимали поливитаминов, включавших фолиевую кислоту.
Диагностика основывалась на результатах комплексного обследования: клинико-неврологического, лабораторного, офтальмоскопии, компьютерной томографии. Типичными клиническими проявлениями данной патологии являлись макрокрания, наличие обширного грыжевого мешка, нижние параплегии, дисфункции тазовых органов в виде энуреза и экопреза. Спинномозговые грыжи (рис. 1), в 12 случаях по клинико-анатомической форме были представлены менингомиелорадикулоцеле, в 2-х случаях выявлен рахишизис. Благоприятных клинико-анатомических форм спинномозговых грыж в виде менингоцеле не наблюдалось. Менингомиелорадикулоцеле характеризовались пояс-
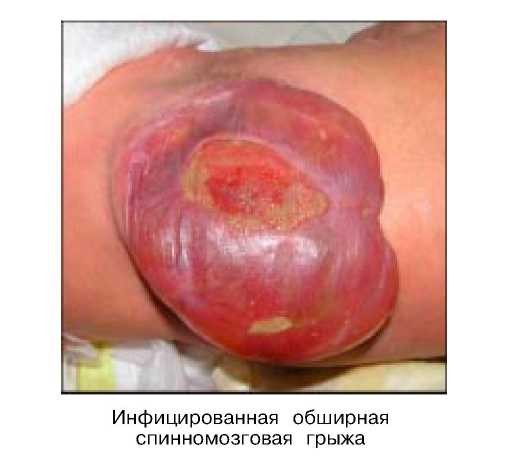
нично-крестцовой локализацией, широким основанием, большими размерами напряженного грыжевого мешка (более 12,0 см в диаметре). Сопровождались во всех случаях наличием мацераций с постоянным мокнутием, наложениями фибрина и серозно-гнойного отделяемого. У 8 больных отмечалась также грубая кифотическая деформация пояснично-крестцового отдела позвоночника, при которой зона дизрафии располагалась в центре резко выступающих поперечных отростков расщепленных позвонков. В 2-х случаях наблюдалось сочетание с интрадуральным липоматозом и диастематомиелией. Обнаружены и некоторые переходные формы между менингомиелоцеле и рахишизисом, что усложняет дифференцировку между этими наиболее тяжелыми формами дизрафий. Описанные особенности порока развития обуславливают высокий риск спонтанного разрыва оболочек грыжи и постоянную угрозу генерализации восходящего менингоэнцефалита.
По данным компьютерной томографии определялись выраженная вентрикуломегалия, субтотальная диффузная атрофия головного мозга. Комплексное консервативное лечение на всех этапах госпитального лечения, проводимое в условиях отделений реанимации и нейрохирургии, слагалось из следующих компонентов: дегидратации, нейропротективной, массивной антибактериальной терапии.
Хирургическое лечение, проведенное в экстренном порядке по жизненным показаниям у 12 больных, включало удаление спинномозговой грыжи, пластику дефекта задней стенки позвоночного канала и пластику дефекта кожи.
У 2-х детей с рахишизисом выявлены противопоказания к хирургическому лечению в связи с крайне тяжелым состоянием, глубокой недоношенностью, обширностью дефекта, наличия сопутствующих тяжелых врожденных пороков развития сердечно-сосудистой, мочевыделительной и опорно-двигательной системы.
Операции проводились на 5-6-й день рождения ребенка в 1-2-е сутки после поступления ребенка в клинику с обязательной предоперационной подготовкой. Техника операций следовала принципам операции Байера, но значительно варьировала в осуществлении ее компонентов. Иссечение оболочек грыжевого мешка требовало максимального сохранения жизнеспособной кожной ткани. При выполнении данного этапа операции соблюдалось бережное выделение элементов спинного мозга его корешков и сохранившихся оболочек спинного мозга посредством гидропрепаровки тканей и электрокоагуляции эмбриональных спаек. Как правило, элементы спинного мозга эпиконус непосредственно покрывался истонченными мокнущими оболочками грыжевого мешка. Для исключения его травматизации сохраняли этот важный анатомический узел с оболочками. Выявленные при ревизии конгломерата содержимого грыжевого мешка липоматозные узлы и костные перегородки (диастематомиелия) иссекались. Отпрепарированные элементы спинного мозга и его корешков облигатно обрабатывались местными антисептиками и анатомично укладывались в позвоночный канал. Во избежание развития по мере роста ребенка синдрома "натяжения спинного мозга" соблюдали принцип формирования позвоночного канала с внутренним просветом без участков десерозации и сохранением целостности мягких оболочек. Тщательное восстановление герметичности твердой мозговой оболочки явилось залогом послеоперационной ликвореи с последующими осложнениями. Мобилизация и создание мышечно-апоневротической стенки проводилось с использованием методов свободной и несвободной пластики в зависимости от клинико-анатомических особенностей операционного поля.
Формирующиеся после удаления грыжевого мешка обширные дефекты кожи округлой и эллиптической формы значительно усложняют проведение операции. Размеры дефектов, сопровождающие тяжелые дизрафии, колебались в пределах 10-15,0 см в диаметре. Прилегающие участки кожи, окаймляющие грыжевой мешок, имеют рубцовые изменения, атрофичны, истончены местами, носят проявления низкой тканевой дифференциации, что в значительной мере усложняет использование их в качестве пластического материала и обуславливает замедленные процессы репарации и заживления операционной раны. В связи с огромным дефицитом пластического материала дефекты кожи невозможно и противопоказано закрывать посредством механического сведения краев раны. Эффективными были только методики несвободной пластики кожи, в некоторых случаях требовавшие нанесения послабляющих разрезов.
Все оперированные больные были выписаны через 35-45 дней госпитализации в удовлетворительном состоянии. Согласно плану реабилитации, через 1 мес. дети повторно госпитализировались в неврологическое отделение. Проводились полное клинико-неврологическое обследование и этапная реабилитация. У 10 детей определялась стабилизированная субкомпенсированная умеренная гидроцефалия, у 2 детей прогрессирующая внутренняя окклюзионная гидроцефалия. Психомоторное развитие детей происходило с отставанием на 1 мес. В неврологическом статусе отмечаются стойкая нижняя параплегия и парапарезы различной степени. Дисфункции тазовых органов протекали с благоприятной динамикой и полностью восстановились у 5 детей, у 7 детей энурез и энкопрез удерживался в прежнем объеме. Все дети направлены на дальнейшее обследование специалистов в отделения детской ортопедии, урологии и проктологии.
Таким образом, у детей, поступающих из регионов, преобладают тяжелые формы спинальных дизрафий в виде менингомиелорадикулоцеле и рахишизис. В условиях региональной клиники для детей с тяжелыми спинальными дизрафиями предпочтительна тактика экстренных реконструктивно-пластических операций в первые сутки после поступления в клинику в связи с угрозой разрыва оболочек грыжевого мешка и развитием массивной ликворопотери и восходящей нейроинфекции. Тяжесть инвалидизации реконвалесцентов требует формирования и совершенствования этапной мультидисциплинарной реабилитации.
ЛИТЕРАТУРА
- Воронов В. Г. Клиника, диагностика и хирургическое лечение пороков развития спинного мозга и позвоночника у детей: автореф. дис. докт.мед. наук. СПб., 2000. 47 с.
- Иванов В. С. Спинномозговые грыжи у детей грудного возраста: современные подходы к диагностике и лечению // Неврологический вестник 2008. T XL. С. 20-23.
- Майтиков К. К. Сравнительная характеристика сроков и хирургических методов лечения спинномозговых грыжу детей: автореф. дис. канд. мед. наук. Новосибирск, 1993. 17 с.