Врожденный вывих бедра - самая частая из врожденных деформации опорно-двигательного аппарата и у девочек встречается в 5 раз чаще, чем у мальчиков [1]. Оперативное лечение врожденного вывиха бедра в настоящее время показано при большинстве вывихов у детей старше 2 лет, невправимых вывихах в возрасте 1-2 лет, а также неэффективность консервативных методов лечения. Наиболее значимыми факторами для возникновения язвенного поражения слизистой оболочки желудка и 12-перстной кишки у детей являются частые повторные острые респираторные вирусные инфекции и хроническая патология ЛОР-органов, а также на фоне пневмонии [2,4].
Среди госпитализированных детей в областную детскую клиническую больницу по поводу язвенной болезни, язва желудка наблюдалась в 25%, а двенадцатиперстной кишки - 61% [3]. Перфорация гастродуоденальных язв с преимущественной локализацией язвы в двенадцатиперстной кишке, особенно у детей раннего возраста, встречаются крайне редко [4]. Представлен клинический случай перфоративной язвы двенадцатиперстной кишки у ребенка 4-х лет после операции по поводу врожденного вывиха бедра. Случай интересен тем, что в доступной литературе нам не удалось найти перфоративной язвы у ребенка после операции.
Больная А. №9692, 2005 года рождения, поступила в областную детскую клиническую больницу в плановом порядке 25.10.10г. на оперативное лечение. Жалобы при поступлении хромата на левую ногу и ограничение движения в левом тазобедренном суставе. Из анамнеза: со слов матери у ребенка врожденный двухсторонний вывих бедер, лечились консервативно - без эффекта, в октябре 2009 года произведено открытое вправление головки правого бедра по Колона- Лефлера. Локально: при осмотре ребенок похрамывает на левую ногу, на наружной поверхности верхней трети правого бедра имеется послеоперационный рубец до 8см. На рентгенографии тазобедренного сустава головка левого бедра находится вне вертлужной впадины, имеется металлическая конструкция правой бедренной кости. 29.10.11 произведена операция: «Открытое вправление головки левого бедра по Богданова-Лефлера.
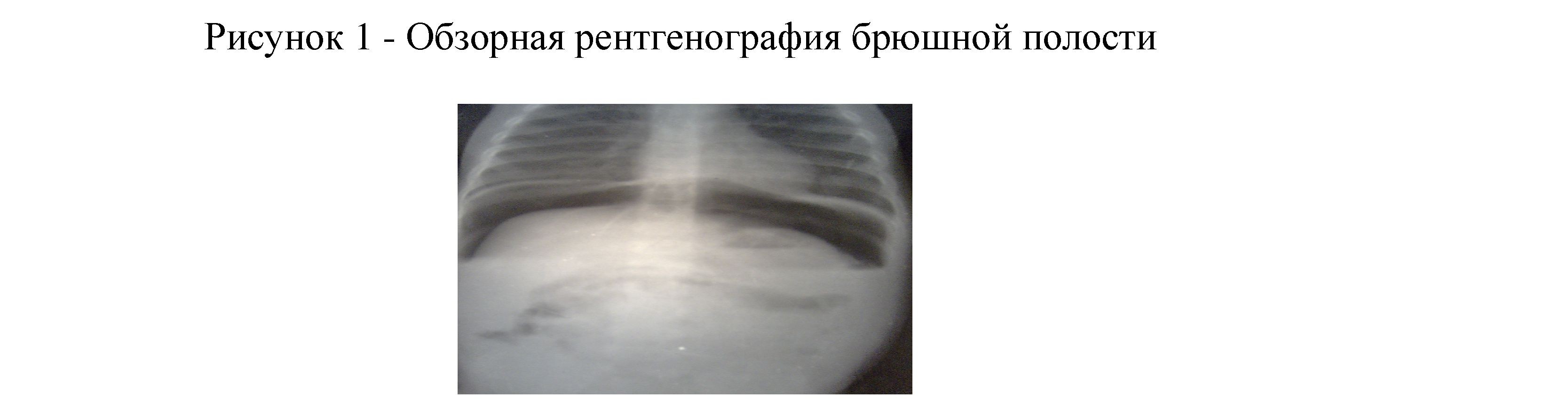
Остеосинтез металлической конструкцией». Наложена кокситная гипсовая повязка. На 3-е сутки у ребенка появились боли в животе, затем присоединилась рвота с примесью крови, в связи с чем осмотрена гастроэнтерологом и дежурным детским хирургом. При осмотре общее состояние тяжелое за счет интоксикации и болевого синдрома. Сознание ясное. Кожные покровы бледные с серым оттенком. В легких жесткое дыхание единичные сухие хрипы, частота дыхания - 32 в минуту, сердечные тоны приглушены, пульс -130 ударов в минуту. Живот напряжен, пальпаторно резко болезненный во всех отделах, положительный симптом Щеткина-Блюмберга, назначено обзорная рентгенография брюшной полости, где отмечается уровень жидкости и свободный газ под куполом диафрагмы (рис. 1). Анализ крови от 01.11.11 гемогл-102г/л, эр-3,4, лейкоциты-19,1, гипохлоремия, гипонатриемия
Решено перевести в отделение реанимации и интенсивной терапии для предоперационной подготовки. Через 3 часа девочка взята на операцию. Произведено операция: «Средино-срединая лапоротомия, ушивания перфоративной язвы двенадцатиперстной кишки, аппендэктомия дренирование брюшной полости». При ревизии обнаружено перфоративное отверстие 1,0*0,8см на передней поверхности двенадцатиперстной кишки (место перехода пилорического отдела желудка в двенадцатиперстную кишку), которая ушита двухрядными швами и вторично измененный червеобразный отросток, которая удалена. На 4-е сутки после операции ребенок переведен из реанимационного отделения в отделение травматологии и ортопедии. Послеоперационный период протекал без осложнения, дренажные трубки удалены на 3-и сутки.
В отделении назначено диета №1, получала алмагель, креон, хилак форте, антибиотики в возрастной дозировке. Выписана из стационара на 10-е сутки после операции. Кокситная гипсовая повязка удалена по месту жительства через 2 месяца. Поступила в областную детскую клиническую больницу через 10 месяцев на удаление металлоконструкции. Выписана через 7 дней. Жалоб нет, со стороны внутренних органов патологии не обнаружено, при ходьбе девочка не хромает. В заключении хотелось бы отметить, что повторные сложные плановые оперативные вмешательства у детей следует проводить под строгим контролем психоэмоционального состояния, и как минимум через 1,5-2года, до полной нормализации состояния
ЛИТЕРАТУРА
- Волков М.В., Дедова В.Д., //Детская ортопедия// Москва 1972г.
- Мырзабекова Г.Т. //Особенности клинического течения язвенной болезни двенадцатиперстной кишки у детей// Вестник ЮКГМА №1(46) 2010г С.3.
- Аубакирова Ж.И., Жуматова Ш., Султанова Ж.С. //Современное течение язвенной болезни желудка и двенадцатиперстной кишки у детей//, Вестник ЮКГМА 2006- №4(30) С.66.
- Марденов А.Б., Еремичева Г.Г., Нажметдинов А. Л. //Гастродуоденальные язвы у детей// Педиатрия и детская хирургия №1 2010г С 48-50.