Ожоговая травма остается одной из наиболее актуальных проблем детского возраста. Тяжелообожженные дети из-за незрелости тканевых структур, несовершенства защитно-приспособительных реакций органов и систем организма подвергаются большой опасности в виде длительного существования патологических расстройств, которые могут привести к необратимым изменениям даже при ограниченных по площади поражениях.[1,2].
Ожоговый шок — клинический синдром, возникающий при глубоких ожогах, занимающих у детей от 5-10%. Ежегодно в ожоговом отделении Областной детской больницы г. Шымкента лечатся около 500 детей.
Материалы и методы. Нами по данным истории болезней проанализирован опыт лечения 89 тяжелообожженных детей от 27 дней до 14 лет, находившихся на лечении в Областной детской больнице г. Шымкента с 2004 года по 2009 год. Все дети имели общую площадь поражения II - III AB - IV степени более 20% поверхности тела. У всех детей отмечался ожоговый шок крайне-тяжелой степени, который сопровождался дисфункцией органов, привело к летальному исходу. В период лечения умерло 14 детей. Причиной смерти 11 тяжелообожженых был полиорганная недостаточность (ПОН), 1 умер от кровотечении на фоне гемофилией «В», 2 пострадавших умерли в стадии септикотоксемии.
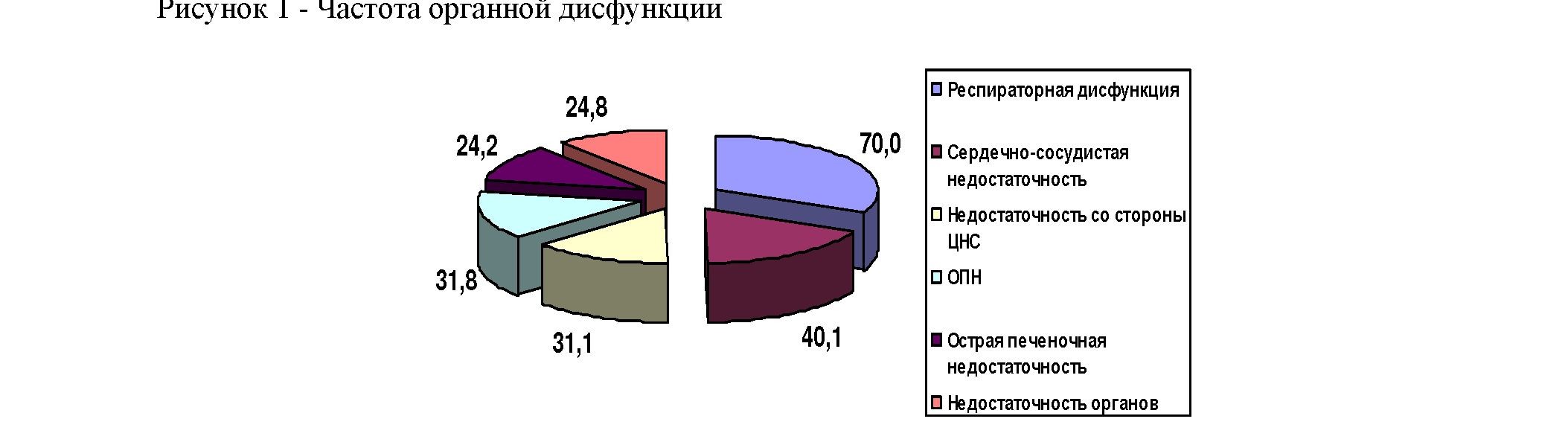
Синдром ПОН зафиксирован у 26 тяжелообожженных пациентов всех возрастных групп, имел каскадный вариант течения и начинался преимущественно с поражения органов дыхания. Недостаточность двух систем органов зафиксирована у четырнадцати больных (53,8%), трех - у 19,2% (5 больных), четырех -у четверых (15,4%), пяти - у троих обожженных (11,6%). Диагностика сепсиса оказалась своевременной при сохраняющихся в течение 3 суток симптомов взаимодействия системного воспалительного ответа или органной дисфункции. Для умерших от обширных ожогов был характерен 3 - 5-ти компонентный синдром ПОН.
Наиболее частым компонентом, встречавшимся в структуре синдрома ПОН (рисунок. 1), являлась недостаточность органов дыхания (около 70% умерших), которая развивалась у больных с ожогами дыхательных путей, при пневмонии, интерстициальном и альвеолярном отеке легких. Сердечно-сосудистая недостаточность диагностирована клинически у 40,1% больных и проявлялась тахикардией, нестабильной гемодинамикой с тенденцией к гипотонии, нарушениями ритма сердечной деятельности. Со стороны центральной .нервной системы недостаточность (31,1%) проявлялась в большинстве случаев в виде интоксикационного психоза, нарушений сознания (возбуждение, заторможенность, сопор, кома).
Острая почечная недостаточность (31,8%о) диагностирована на основании нарушений выделительной функции почек, проявляющейся чаще олигурией или анурией, реже полиурией с нарушением концентрационной функции почек, повышением в сыворотке крови показателей мочевины и креатинина. Острая печеночная недостаточность (24,2%) проявлялась различными нарушениями функций печени (белковообразовательной, антитоксической, пигментного обмена, коагулопатиями). Недостаточность органов желудочно-кишечного тракта (24,8%) выражалась токсическим парезом желудка и кишечника, образованием острых эрозий или язв пищевода, желудка, 12-перстной кишки, тонкого кишечника, нередко осложненных развитием кровотечения. В одном случае у ребенка трех лет диагностирована одновременная перфорация острых язв желудка и двенадцатиперстной кишки, перитонит.
Основным этиологическим фактором у детей до 3-х лет является горячая вода- контактные ожоги, у детей старше 5-ти лет в основном ожоги пламенем.[2]. Особенности патофизиологии. Площадь поверхности тела. У детей имеет место несоответствие между площадью поверхности тела и весом. Это обозначает, что 7 кг веса тела ребенка является 1/10 веса взрослого человека 70 кг, но в то же время поверхность тела взрослого к
 58
58
поверхности тела ребенка составят 3:1. В соответствии с этой закономерностью повреждение определенной части поверхности тела приводит к большей потере жидкости , чем при такой же площади ожога у взрослого. В связи с этим ожоговый шок у детей может развиться при площади поражения свыше 5% -10% площади поверхности тела (в зависимости от возраста ребенка и его адаптационных возможностей). Дети до 2 -х лет имеют непропорционально тонкую кожу, в результате ожоги глубиной ЗА быстро трансформируются в ЗБ.
Температурная регуляция. Определяется зависимостью от относительно большой поверхности тела и несоответствием больших потерь и ограниченными возможностями выработки тепла в результате небольшой мышечной массы. Температурная регуляция у детей до 6 месяцев в меньшей степени зависит от дрожи и в большей степени от возможностей метаболизма и термального окружения. У детей старше 6 мес. мышечная дрожь компенсирует потери тепла. Тем ни менее оптимальное термальное окружение уменьшает потери тепла как у младенцев, так и у детей более старшего возраста на фоне утраты терморегулирующей функции кожи.[1,3].
Температурная чувствительность. Воздействие температурного агента (44 градуса по Цельсию) в течении нескольких секунд может не иметь последствий у детей старшего возраста и взрослых. Превышение указанной температуры вызывает деструкцию тканей в логарифмической прогрессии. У взрослых, воздействие в течении 30 сек. (t= 54 С) вызывает поверхностные ожоги. У детей достаточно экспозиции в 10 сек, чтобы вызвать деструкцию кожи. Температурное воздействие 60 градусов вызывает ожог при экспозиции 5 сек у взрослого и 1 сек у ребенка.
Тяжесть поражения. Зависит от возраста, площади поверхности тела, глубины ожога. Измерение площади ожога производиться по модифицированному "правилу девяток": голова и шея составляют 18%, нижние конечности по 14%, остальные части тела оцениваются как у взрослых. Оказание первой врачебной и квалифицированной помощи. Восстановление проходимости дыхательных путей. Детям с ингаляционной травмой необходимо провести физикальное и рентгенологическое исследование легких в первые 24 часа. При первых признаках респираторного дистресс синдрома или отека гортани, глотки, надгортанника должен быть решен вопрос об интубации трахеи. Все дети с ингаляционной травмой должны быть переведены в ожоговый центр для оказания специализированной медицинской помощи.
Восстановление кровообращения. Новорожденные и дети с ожогами с площадью поражения более 10% должны быть госпитализированы в ожоговый центр. Обязательными мероприятиями перед транспортировкой являются: налаживание внутривенного доступа (возможно периферический катетер), проведение инфузионной терапии. У детей с обширными ожогами допускается постановка внутривенного катетера через ожоговую поверхность. Мочевой катетер необходим для динамического наблюдения за эффективностью инфузионной терапии. Рингер-Лактат (физиологический раствор) является стартовым раствором у детей всех возрастных групп. Для разгрузки желудочно-кишечного тракта, а также как профилактика аспирации желудочного содержимого показан назогастральный зонд. У новорожденных в первые часы после травмы возможна гипогликемия, вследствие небольших запасов гликогена. Поэтому уровень гликемии должен определятся через каждые 3 часа.
Если имеет место гипогликемия, либо нормогликемия на нижней границе нормы (3-4 ммоль/.л), начинают инфузию 5% глюкозы без инсулина. Основной формулой для расчета объема инфузионной терапии является формула Паркланда: 3-4 мл х Кг. х % ожога в течении 24 часов. Эта формула не включает жидкость для возмещения физиологических потребностей. Расчет ведется по следующей схеме: 100 мл х кг. - на первые 10 кг. веса + 50 мл х кг. на каждый кг. от 11-20 кг. + 20 мл х кг. на следующие после 20 кг. веса тела. Таким образом ребенку весом 23 кг требуется: 1000 мл + 500 мл + 60 мл = 1560 мл / 24 часа Эта жидкость может быть введена энтерально. Оценка адекватности инфузионной терапии проводиться на основании данных гемодинамики (ЧСС, АД, ЦВД) и почасового диуреза. У детей до 30 кг он должен составлять не менее 1мл х кг х час. У детей с весом больше 30 кг -диурез составляет 30-50 мл. х час.
В первые 8 часов вводиться половина расчетного объема (глюкозо-солевые растворы в соотношении 1 : 1). В следующие 8 часов 5% глюкоза заменяется на 10%. У детей, учитывая гидрофильность тканей рекомендуется назначение нативных коллоидов ( СЗП, альбумин) в дозе 20мл/кг/сут. уже спустя первые 12 часов. В последующие дни схема лечения и оценка лабораторных данных та же, что и у взрослых. Следует особо сказать о детях младшего возраста с различными аномалиями конституции (лимфатикогипопластический, экссудативно-катаральный диатез) и нарушением питания (гипотрофия, паратрофия). Среди этой группы детей часто встречаются адаптационно несостоятельные дети, требующего особого внимания, для которых даже небольшая площадь ожога может стать несовместимой с жизнью травмой.
Для оценки этих состояний и прогнозирования необходимо: тщательно собрать анамнез жизни, оценить вес ребенка, осмотреть неповрежденные участки кожи (сыпь, расчесы, гнейс, опрелости) внимательно оценить реакцию на травму (цвет кожных покровов, температуру, мраморность, акроцианоз и др.), состояние центральной гемодинамики, общий анализ крови (Нв, Ht, лейкоцитарная формула, лимфоциты), биохимический анализ крови (общий белок, натриемия, гликемия).
Оценить адекватный воспалительный ответ на травму можно по следующим показателям: центральная гемодинамика + натриемия + гликемия + лимфоциты. Гипердинамический режим кровообращения на фоне: натриемия (145-150 ммоль.л), умеренная гипергликемия (7-8 ммоль/л), сниженное содержание лимфоцитов и увеличение общего количества лейкоцитов за счет палочкоядерных нейтрофилов свидетельствуют об адекватности воспалительного ответа. Этим детям требуется стандартная схема лечения ожогового шока.
ЛИТЕРАТУРА
- Карваял Х.Ф., Паркс Д.Х. «Ожоги у детей». Москва, 1990г.
- Кузин М.И., Сологуб В.К., Юденич В.В., «Ожоговая болезнь». Москва, 1982г.
- Муразян Р.И. , Панченков Н.Р., «Экстренная помощь при ожогах». Москва,1983г.