Проблема пузырно-мочеточникового рефлюкса (ПМР) и рефлюкс-нефропатии (РН) является актуальной в детской нефрологии. В настоящее время существуют различные мнения, касающиеся этиологии и патогенеза этих заболеваний. ПМР - регургитация мочи из мочевого пузыря выше пузырно-мочеточникового сегмента. ПМР может быть обусловлена врожденными аномалиями мочеточниковых путей и наружного мочеиспускательного канала, хроническими уретритами, циститами, нейрогенной дисфункцией мочевого пузыря, хирургическими вмешательствами на нижних отделах мочеточников, т.е. пузырно-мочеточниковый рефлюкс может быть первичным и вторичным. Первичный ПМР является врожденным и связан с нарушением антирефлюкского механизма в результате аномального развития пузырно-мочеточникового соустья с изменениями длины подслизистого отдела. Вторичный ПМР возникает вследствии нарушения динамики мочевого пузыря в результате нейрогенной дисфункции мочевого пузыря по гипо- или гиперрефлекторному типу, обструкция мочеточника или задний клапан уретра. Диагностика ПМР требует специальных методов обследования. Лечение длительное консервативное, при отсуствии эффекта лечение хирургическое.
Рефлюкс-нефропатия - наличие выраженных изменений в почечной ткани (рубцов, гипертензии). Распространенность -1% от популяции среди детей и подростков. У девочек чаще в 5-10 раз, чем у мальчиков ( 1,2,3). Рефлюкс нефропатия (РН) является причиной развития хронической почечной недостаточности.10-20% всех случаев терминальной стадии ХПН у детей является РН ( 4,5,6).
Рефлюкс-нефропатия - фокальный или диффузный склероз почечной ткани в следствии пузырномочеточникового затем внутрипочечного рефлюкса. Формирование рефлюкс-нефропатии зависит отвнутрипочечного из лоханки в почечную ткань рефлюкса в результате тяжелого стерильного или инфицированного ПМР (4,5 степень) с повреждения почечной ткани, а также при комбинации ПМР любой степени с инфекций мочевыделительных путей - ИМВП. Условием для образования рефлюкс-нефропатии при стерильном ПМР является наличие высокого внутрилоханочного давления (4,5 мм. рт. ст.) ведущая к внутрипочечному рефлексу. Такое же давление создается при обструкции мочеточника.
 Интраренальный рефлюкс сопровождается развитием биполярного склероза в области почечных полюсов из-за наличия комплексных сложных сосочков с множественными каналами в центральной вогнутой части. При сочетании ИМВП и ПМР любой степени возникает бактериальное или иммунное поражение интерстиции с развитием хронического пиелонефрита с развитием нефросклероза. Международная классификация ПМР, основанная по цистографии предусматривает следующие степени:
Интраренальный рефлюкс сопровождается развитием биполярного склероза в области почечных полюсов из-за наличия комплексных сложных сосочков с множественными каналами в центральной вогнутой части. При сочетании ИМВП и ПМР любой степени возникает бактериальное или иммунное поражение интерстиции с развитием хронического пиелонефрита с развитием нефросклероза. Международная классификация ПМР, основанная по цистографии предусматривает следующие степени:
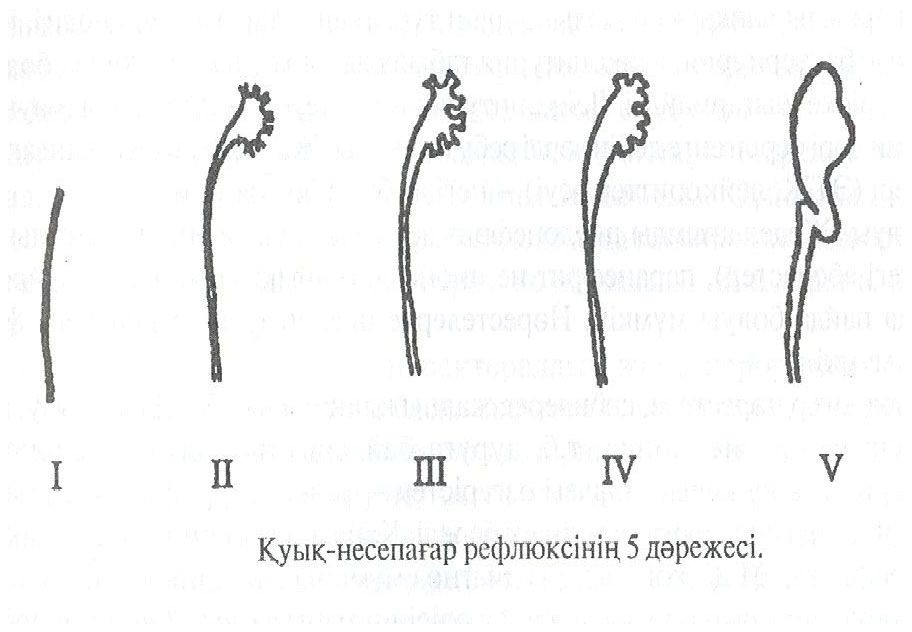
Рис. Степени пузырно-мочеточникового рефлюкса
I степень- заброс только в мочеточник. II степень- заброс в мочеточники, лоханки, чашечки без расширении и деформации чашечек. III степень - незначительная, умеренная дилатация и извилистость мочеточника, умеренное расширение лоханок и чашечек. IV степень - умеренная дилатация и извилистость мочеточника, умеренное расширение лоханок, чашечек и полная облитерация острого угла с вводов. V степень - выраженная дилатация мочеточников, лоханок, чашечек, отсутствие капиллярных вдавлений чашечек.
Применение радиоизотопной нефроцистографии позволяет выделить четыре типа рефлюкс нефропатии:
I тип - не более 2-х очагов нефросклероза. II тип - более 2-х очагов нефросклероза с участками нормальной паренхимы между ними. iii тип - генерализованное поражение почечной паренхимы, уменьшение почек в размере. IV тип - сморщенная почка (сохранение менее 10% функциональной ткани).
В патофизиологии ПМР придается большое значение нейрогенной дисфункции мочевого пузыря (НДМП), инфекции мочевыводящих путей (ИМВП) и инфравезикальной обструкции. Однако диагностика ПМР происходит в более поздние сроки. Наряду с этим, спонтанное исчезновение ПМР наблюдается примерно в 20—30% случаев. Это заболевание еще достаточно не изучено, и с ним связаны многие вопросы развития РН [1, 2].
РН на начальном этапе своего развития не имеет характерной клинической картины, характеризуясь симптомами наслоения мочевой инфекции, а также при нейрогенной дисфункции мочевого пузыря - НДМП. В дальнейшем, при развитии этого заболевания в клинике отмечается отставание роста почек в динамике, более выраженная ренальная гипертензия, появление протеинурии и нарушения тубуло-интерстициальных функций, а при наслоении ИМВП — лейкоцитурия, бактериурия, ферментурия и др. Однако в редких случаях «стерильного» ПМР длительное время отсутствуют какие-либо клинические и лабораторные проявления ПМР. В таких случаях одним из первых признаков РН является склонность к никтурии, полиурии, ренальной гипертензии.
Материалы и методы исследования. Работа проводилась в областной детской больнице ЮКО, обследованных 55 детей различных возрастов с установленными диагнозами ПМР и РН. Эти диагнозы в клинике уточнялись в основном по результатам данных УЗИ, внутривенной урографии, микционной цистографий (МЦГ), которые проводились всем детям. Из них диагноз РН, ставился на основании УЗИ, где размер почек был уменьшен по сравнению с возрастной нормой, а также в паренхиме почек отмечались диффузные изменения.
Таким образом, инструментальное обследование больных включало: УЗИ почек, внутривенную урографию и МЦГ. Кроме того, у всех больных детей подробно изучался генеалогический и акушерский анамнез, а также история жизни и заболевания. Для оценки активности патологического процесса, использовались все общепринятые клинические и лабораторные методы обследования, мониторинги наблюдений больных в стациноре и в амбулаторных условиях. Функция почек оценивалась по показателям клиренса эндогенного креатинина, электролитов, уровню мочевины и мочевой кислоты в сыворотке крови.
Результаты и обсуждение. Из 55 больных, девочек были 40 (72,7 %), мальчиков-15 (27,2%), в возрастном аспекте, до 3-х лет 10 (18,1%),старше 3-х лет 45(81,8%). При обследовании детей с ПМР у 72,7 % больных была выявлена РН. Диагноз РН была выявлена у всех 15 мальчиков (27,2%), а среди девочек - у 25 (45,4%). У остальных 15 девочек диагностирована только ПМР (27,2%). Таким образом, РН чаще встречается среди девочек, чем у мальчиков (45,4% и 27,2% соответственно), в то время ПМР диагностировалась только среди девочек (27,2 %).
Таблица - 1 Частота встречаемости рефлюкс-нефропатиина фоне пузырно-мочеточникового рефлюкса в зависимости от возраста детей и пола
|
Число детей с ПМР и РН, п |
||||
|
Пол детей |
дети до 3-х лет |
дети старше 3-х лет |
||
|
ПМР |
РН |
ПМР |
РН |
|
|
мальчики |
- |
10 |
- |
5 |
|
девочки |
- |
5 |
15 |
20 |
Целенаправленный клинический подход позволил улучшить диагностику ПМР и PH у детей разных возрастов. Нами была проанализирована частота формирования PH в зависимости от степени ПМР. При ПМР I степени PH выявилась у 5 детей, II - III степени - у 5, III - IV степени - у 15, IV степени - у 5, IV - V степени - у 5 больных детей. Наши наблюдения подтверждают существующее мнение о наличии прямой корреляции между степенью ПМР и риском развития фокального нефросклероза. Активное консервативное лечение ПМР (антибактериальная терапия, физиотерапевтическое лечение, коррекция иммунитета, фитотерапия) было неэффективно. ПМР у этих детей расценивался как первичный, т.е. его патогенез обуславливался аномалией ПМС и врожденной несостоятельностью его замыкательного механизма. Кроме того, клинико-лабораторные показатели указывали на постепенное прогрессирование парциальных функциональных нарушений. У 15 детей через 3—4 года на фоне нормальных анализов мочи развились первые признаки хронической почечной недостаточности (ХПН). Представленные данные подтверждают важность антенатального проведения УЗИ почек плода, УЗИ почек и МЦГ у детей. У 15 детей (27,2%) 2-го и 3-го года жизни инфекция мочевой системы (ИМС) явилась единственным проявлением заболевания, чаще она регистрировалась в виде пиелонефрита (ПН) или изолированного мочевого синдрома. Обращали на себя внимание 25 детей с двусторонним ПМР III—IV степени и РН II степени, у которых отмечались рецидивирующие ИМВП и ПН, умеренная гипертензия, протеинурия и нарушение функции почек. В дальнейшем, через 3-5 лет у этих детей выявлена ХПН. У 4 детей отмечалось рецидивирующее течение хронического ПН с развитием РН. В клинике выявлялись симптомы нейрогенная дисфукция мочевого пузыря (НДМП). Данные УЗИ указывали на прогрессирование нефросклеротических процессов, однако ПМР по данным МЦГ отсутствовал. На существование ПМР указывали косвенные признаки: расширение лоханки почки и дистальных отделов мочеточников по данным УЗИ; явления хронического цистита по результатам МЦС, изменение устьев мочеточника; выявление парциальных нарушений функций почек. У этих 4 детей развитие РН, видимо, обуславливалось наличием ИР.
ИМВП и НДМП являются факторами, способствующими прогрессированию РН. При проведении УЗИ почек у 10 детей (18,1%) с ПМР выявлялось уменьшение размеров почек до 30—40% и менее от возрастной нормы, у 30 (54,5%) — диффузные изменения в паренхиме, у 20 (36,3%) — пиелоэктазия, расширения дистальных отделов мочеточника. Вовлеченность в процесс юкстамедулярного аппарата подтверждалась повышением уровня мочевины и креатинина в крови.Проведенные в течение нескольких лет исследования показывают, что у многих детей развитию ПМР и РН предшествуют морфофункциональные изменения уретеровезикального соустья, почечной паренхимы и, очевидно, митохондриальные нарушения. Этим часто можно объяснить развитие у пациентов плохо корригируемой РН, в частности на фоне «стерильного» или излеченного рефлюкса.
Нами апробирован комплекс консервативной терапии ПМР и РН. Детям проводилась комплексная консервативная терапия, направленная на повышение эффективности биологических процессов тканевого дыхания и окислительного фосфорилирования, высвобождения энергии органических соединений и продукции аденозинтрифосфорной кислоты (АТФ) в организме. С этой целью применялись: АТФ, кокарбоксилаза (ККБ) внутримышечно, витамин В6, препараты янтарной кислоты (лимонтар), цитохром С, никотинамид, L-карнитин, димефосфон, витамины В, В2, В15, А, Е, ксидифон, метаболиты витамина D3, солкосерил. При наличии признаков клубочковой гиперфильтрации хорошие результаты давало применение блокаторов ангиотензин- превращающего фермента. У 12 детей с РН (60%) была проведена хирургическая (оперативная или эндоскопическая) коррекция ПМР. У 7 из них после этого проводилась активная комплексная консервативная терапия, направленная на коррекцию митохондриальной недостаточности (цитохром С, L-карнитин, никотинамид, димефосфон, витамин В6, АТФ, ККБ, ГБО). Уже на начальных этапах лечения у 4 детей отмечалось улучшение роста почек. Таким образом, проведенные исследования показывают, что на фоне ПМР нередко формируются нефросклеротические процессы с развитием РН. Наши исследования позволяют предполагать существование врожденной нефропатии. Об этом, возможно, свидетельствуют некоторые клинические данные, а именно диагностика РН на втором, третьем году жизни, выявление РН на фоне «стерильного» ПМР, формирование ХПН у детей с диагностированным ПМР при отсутствии у них другой почечной патологии. Анализ клинического материала указывает на возможность формирования РН на фоне ПМР ii степени. Детей с высоким ПМР (iii— iv степени), особенно двусторонним, с рецидивирующей ИМС следует отнести к группе риска по развитию ХПН. Практически важно ежегодно проводить УЗИ, МЦГ и внутривенную урографию детям с замедленным ростом почек. При подозрении на формирование РН показано полное нефроурологическое обследование.
Факторами, способствующими прогрессированию PH, являются: ПМР высокой степени, инфекция органов мочевой системы, НДМП, дисплазия почек. Детям с PH необходимо проводить комплексную консервативную терапию, направленную на коррекцию внутримитохондриальных изменений, повышение уровня тканевого дыхания, высвобождения энергии органических соединений и продукции АТФ.
ЛИТЕРАТУРА
- Аюпова С.Х. Клиническая педиатрия: руководство по педиатрии в двух томах.Алматы, 2008.
- Возианов А.Ф., и др. «Основы нефрологии детского возраста» Киев, 2002г.
- Журнал «Педиатрия» имени Г.Н. Сперанского « Артериальная гипертензия и клинико-морфологические риски прогрессирования хронического нефрита у детей и подростков» А.А. Кожин. М.М. Батюшин. 2009.\Том-87\№3.
- Журнал «Педиатрия» имени Г.Н. Стрянского « Медиаторы воспаления фиброгенеза у детей грудного возраста с инфекцией мочевой системы» С.С. Паунова, С.В. Петричук. 2008.\Том-87\№3.
- Клинические рекомендации для практических врачей, основанные на доказательной медицине. 2-е издание, ГЕОТАР, 2002.
- Н.А.Коровина, И.Н.Захарова, Э.Б.Мумладзе, О.В.Савельева, Аль Макрамани Али Ахмед. Современные подходы к лечению инфекции мочевой системы у детей. Consilium Medicus. Т. 6. 2004. http://www.rbc.ru/
- I Международный нефрологический семинар «Актуальные вопросы нефрологии», Алматы, 2006 г.
- Нефрология детского возраста.Изд.второе,(под ред. Ю.Г.Мухиной, И.М.Османова, В.В.Длина, С.В.Бельмера, И.М.Чугуновой.).-М.:ИД МЕДПРАКТИКА-М, 2010, 736 с. Практическое руководство по детским болезням.Под общей ред. Проф.В.Ф.Коколиной и проф. А.Г .Румянцева ТОМ, Y1.
- Э. К. Петросян «Детская нефрология. Синдромный подход» Издательство: ГЭОТАР-Медиа,2009г.
- Детская нефрология под ред. Н. Сигела. М., «Практика», 2006.