Разработанный алгоритм диагностики загрудинного зоба, протекающего под маской бронхообструктивного синдрома, в зависимости от клинической картины и локализации в средостении – простой и удобный. Это позволяет его использование не только в крупных лечебных учреждениях с применением современных методов лучевой диагностики, но и в учреждениях с их отсутствием, что имеет немаловажное значение в практической медицине.
Введение.
Загрудинным называется зоб (ЗЗ), в случае, если нижний полюс щитовидной железы (ЩЖ) или значительная ее часть спускается ниже уровня яремной вырезки грудины. Степень опущения может быть различной (1, 2, 3). Частота ЗЗ среди зобов обычной локализации колеблется в широких пределах - от 0,2% до 50%, cоставляя в среднем около 5% - 10% от общего числа случаев. Истинный внутригрудной зоб встречается заметно реже и составляет около 1% всех зобов (4, 5, 6,). По данным литературы, среди опухолей и кист средостения на долю внутригрудных зобов приходится более 30% и в основном они занимают первое место среди доброкачественных образований средостения (7, 8, 9).
Ведущими в клинической картине являются дыхательные расстройства, которые связаны со сдавлением и смещением трахеи и крупных бронхов. Длительно существующий стеноз трахеи и вызванная им хроническая дыхательная недостаточность, приводят к нарушению кровообращения и развитию легочно-сердечной недостаточности (8, 9, 10, 11). Сдавление крупных сосудов средостения приводит к сильному расширению, изгибу и набуханию поверхностных и глубоких сосудов шеи, цианозу и отеку лица, губ и век (12, 13, 14).
Цель исследования: улучшение результатов диагностики и хирургического лечения загрудинного зоба.
Диагностика зоба, частично спускающегося за грудину, обычно проста. Характерные жалобы пациентов, увеличенная ЩЖ на шее, нижний полюс, который не удается прощупать. Все это позволяет поставить правильный диагноз. При полном загрудинном и внутригрудном расположении ЩЖ поставить диагноз нелегко.
Материал и методы.
С 2004 по 2013 годы на стационарном лечении находились 72 пациентов с ЗЗ, протекающих под маской бронхообструктивного синдрома. Частота ЗЗ составила 10,3% от общего числа пациентов, оперированных по поводу различных форм доброкачественных заболеваний ЩЖ. Мужчин было 7 (9,7%), женщин - 65 (90,3%), возраст - от 12 до 76 лет. Среди наблюдаемых пациентов 70,8% составили женщины репродуктивного и трудоспособного возраста.
Из 72 пациентов с ЗЗ у 5 (6,9%) были проявления тиреотоксикоза, у 67 (93,1%) - эутиреоидное состояние.
Все пациенты в течение 2 лет - 10 лет обследовались и лечились у разных специалистов: кардиолога, терапевта, пульмонолога, невропатолога с различными диагнозами.
Клинические проявления истинного ЗЗ весьма вариабельны и различия зависят от степени увеличения и глубины залегания зоба, однако основным симптомом является одышка. Основные жалобы и клинические симптомы при ЗЗ представлены в таблице 1.
По таблице видно, что у всех 72 пациентов были жалобы на одышку в покое и при незначительной физической нагрузке. У большинства пациентов жалобы были на стридорозное дыхание, на сухой приступообразный кашель, аускультативно выслушивалось жестковатое дыхание. Стридорозный характер дыхания – кардинальный клинический признак локальной обструкции трахеи или «центральных» бронхов отмечен у 62 пациентов. Однако часто этот клинический признак не удается установить при спокойном характере дыхания или стридорозный оттенок дыхания удается уловить лишь при форсированном выдохе. Стридор нередко появляется после физической нагрузки или в ходе гипервентиляции при дыхании через рот, когда при расположении стетоскопа над проекцией трахеи удается выслушать на ограниченном участке монофонические звучные хрипы, которые исчезают при перемещении стетоскопа к периферическим отделам легких. Интенсивность стридорозного дыхания максимальна при вдохе, когда локально поражена внегрудная часть трахеи – между гортанью и местом вхождения трахеи в грудную полость. В противоположность этому, при локальном поражении внутригрудной части трахеи (дистальнее места ее вхождения в грудную полость), стридорозное дыхание лучше выслушивается на выдохе, что создает известные трудности при дифференциальной диагностике с диффузными бронхообструктивными заболеваниями легких.
|
Клинические симптомы |
Количество пациентов |
Частота симптома в (%) |
|---|---|---|
|
Одышка |
72 |
100,0 |
|
Кашель |
66 |
91,6 |
|
Стридорозное дыхание |
62 |
86 |
|
Ощущение удушья |
57 |
79,2 |
|
Сердцебиение, боли в области сердца |
70 |
97 |
|
Нарушения ритма сердца |
29 |
40,3 |
|
Недостаточность кровообращения |
9 |
12,5 |
|
Набухание шейных вен |
31 |
43,1 |
|
Отеки лица, губ, век |
68 |
94 |
|
Изменение голоса |
3 |
4,2 |
|
Дисфагия |
5 |
6,9 |
|
Головные боли, головокружение |
44 |
61 |
|
Снижение памяти |
14 |
19,4 |
|
Общая слабость |
46 |
63,9 |
|
Физическая утомляемость |
66 |
91,6 |
|
Сонливость |
37 |
51,4 |
Таблица 1 - Основные жалобы пациентов и клинические симптомы при ЗЗ
Наиболее часто наблюдались удушье, набухание шейных вен, отеки лица, шеи, губ и век, головные боли, изменения со стороны сердечно-сосудистой системы (сердцебиение, боли в области сердца, нарушения ритма). Так, чувство удушья у пациентов были при положении лежа на спине, поэтому они спали на боку на стороне наличия ЗЗ или на животе. У многих пациентов даже закрытая одежда и украшение на шее вызывали чувство затрудненного дыхания. Сдавление крупных сосудов средостения приводит к сильному расширению, изгибу и набуханию поверхностных и глубоких вен шеи, цианозу, отеку лица, губ и век. Прежде всего, сдавливаются крупные вены Почти все пациенты с жалобами на отеки лица, шеи отмечали это в основном по утрам.
Осиплость голоса мы наблюдали у 3 пациентов со сдавлением возвратного гортанного нерва ЗЗ на фоне аутоиммунного тиреоидита. У всех пациентов после операции подвижность голосовых складок восстановилась. Явления дисфагии у 3 пациентов, вначале проявляющиеся комком в горле при глотании, затем нарастающее нарушение прохождения пищи по пищеводу явилось причиной обращения к врачу. У 2 пациентов дисфагия установлена во время расспроса.
Всем пациентам проведено УЗИ щитовидной железы и определение тиреоидных гормонов Т3, Т4 при гипертиреозе и ТТГ при гипотиреозе.
С целью дифференциальной диагностики ЗЗ у пациентов с бронхообструктивным синдромом проведено амбулаторное и стационарное инструментальное обследование, включая спирограмму, пульсоксиметрию, бронхоскопию, компьютерную томографию (КТ) и магнитно-резонансную томографию (МРТ).
Пульсоксиметрия проводилась всем 72 пациентам. Полученные показатели сатурации кислородом гемоглобина в пульсирующих артериальных сосудах были в пределах 65% – 85% до операции. После операции насыщение кислородом гемоглобина было 90% – 95% у всех пациентов.
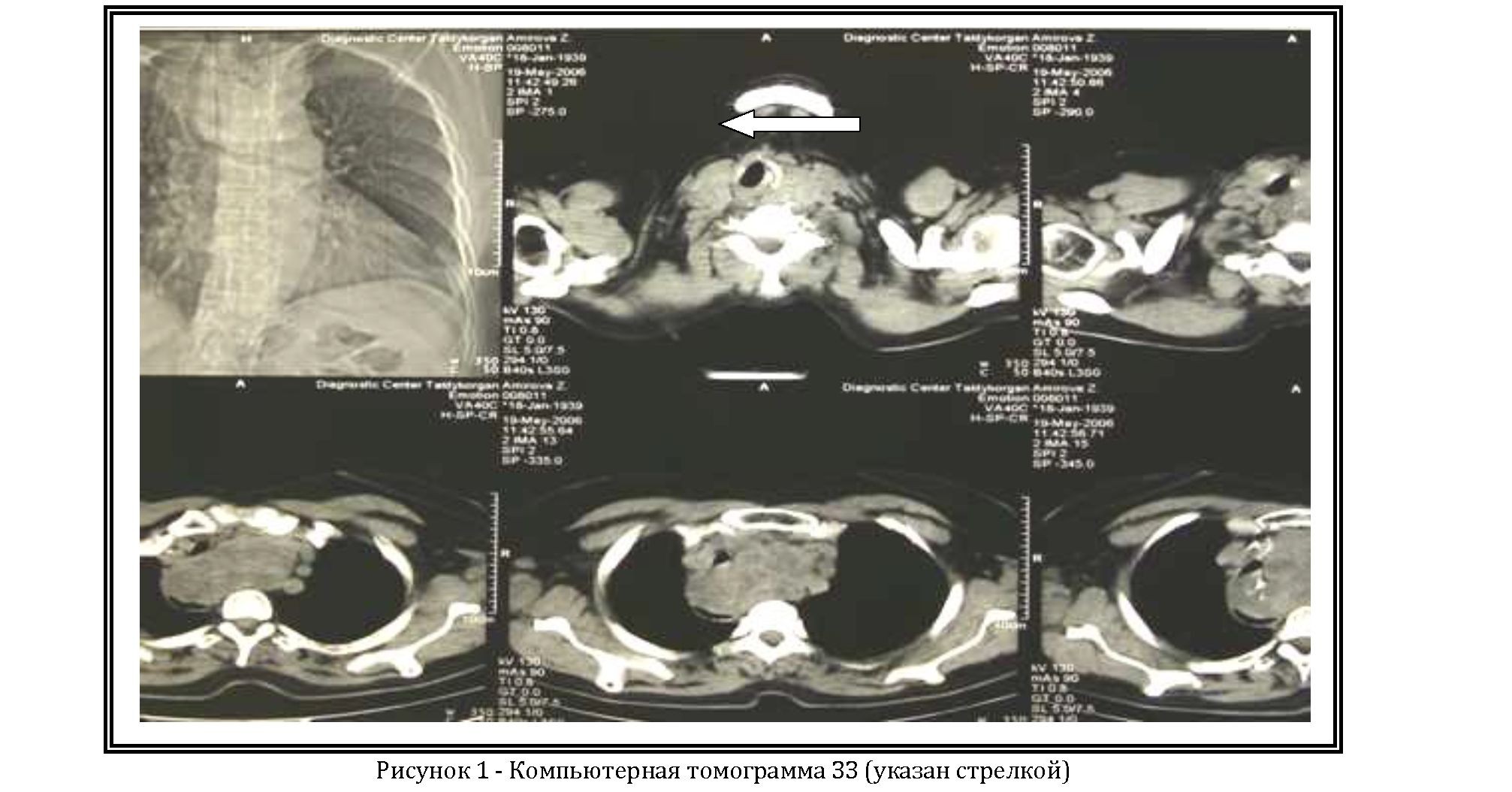
Рентгенологически истинный медиастинальный зоб отображается тенью правильной овальной формы, непосредственно не связанной со щитовидной железой. Рентгенологическая картина шейно-медиастинального зоба в прямой проекции характеризуется симметричным или асимметричным (в большей степени вправо) расширением верхней части средостенной тени, переходящей в мягкие ткани шеи. Форма этой тени чаще трапециевидная с короткой нижней стороной и более широкой верхней. В боковой проекции она обычно примыкает к грудине. Типичными признаками для любого медиастинального зоба являются наличие известковых включений, смещаемость при глотании, сдавление и оттеснение трахеи и пищевода. Пример.
Пациентка С. 49 лет, история болезни №5451. Поступила в клинику 19.05. 2003 года с жалобами на сердцебиение, сухой кашель с трудно отделяемой скудной мокротой усиливающийся при горизонтальном положении пациент, одышку при умеренной физической нагрузке, ощущение удушья в положении на спине, общую слабость.
Будучи в прошлом практически здоровой, обратила внимание на появив-шийся в течение последних пяти месяцев приступообразный непродуктивный кашель. Месяц спустя кашель приобрел постоянный характер, присоединилась одышка при незначительных физических нагрузках. За последние 1,5 года па-циентка поправилась на 8 кг, что сопровождалось снижением толерантности к повседневным физическим нагрузкам. При обращении в поликлинику выполнена рентгенография органов грудной клетки, на которой было выявлено больших размеров объемное образование, гомогенное, прилежащее своим внутренним контуром к правой паратрахеальной области. Размеры и силуэт сердечно-сосудистой тени были не изменены, легочные поля без свежих очаговых и инфильтративных изменений. Пациентка в течение всей своей жизни не курила, из перенесенных заболеваний отмечала лишь респираторные вирусные инфекции.
При обследовании у пациента в проекции трахеи «шумное» свистящее дыхание при форсированном выдохе, тогда как при аускультации легких хрипов выявлено не было. При пальпации не определялось увеличения шейных лимфатических узлов. В анализах крови: Hb - 145 г/л, лейкоциты - 6,4 х 109 %/л, СОЭ - 4 мм/ч. При радиоиммунологическом исследовании сывороточной концентрации гормонов щитовидной железы: Т3 - 2,0 нмоль/т, Т4 - 97,0 нмоль/т, ТТГ - 0,2 мкЕ/мл. При исследовании функции внешнего дыхания обращено внимание на нормальные показатели статических и динамических легочных объемов (ОФВ - 2,4 л), однако, пиковая объемная скорость выдоха была существенно уменьшена (200 л в мин), что характеризовалось повышением Empey - индекса до 12,0.
Больному сразу было назначено обзорное рентгенологическое исследование грудной клетки. На рентгенограмме отмечается расширение тени средостения в верхней части, усиление и деформация корней легких, очаговая инфильтрация нижней доли правого легкого. Заключение: хронический бронхит, объемное образование верхнего средостения.
Достаточно часто, как и в данном наблюдении, объемное образование рас-полагалось асимметрично, смещаясь вправо. В подобных ситуациях для исклю-чения аневризматического расширения аорты целесообразно применение КТ органов грудной клетки и/или ангиографии. При исследовании функции внешнего дыхания у всех 72 пациентов выявля-лись нарушение вентиляции по рестриктивному и обструктивному типу. У 11 (15,3%) пациентов отмечались косвенные признаки экспираторного стеноза трахеи, в дальнейшем подтвержденные при бронхоскопии.
Бронхоскопия проведена 45 (62,5%) пациентам.
Эндоскопически у всех пациентов отмечалась картина атрофического, катарального эндобронхита различной степени выраженности. Наряду с этим, у 11 (15,3%) пациентов выявлены признаки экспираторного стеноза трахеи 1 степени, из них у 4 (5,5%) пациентов выявлено сдавление главных бронхов извне.
Примером может быть следующее наблюдение.
Пациентка Б., 28 лет, история болезни №6227. Поступила в клинику 25.06.2002 года с жалобами на сердцебиение, першение в горле, субфебрильную температуру, сухой кашель с трудно отделяемой скудной мокротой, усиливающимся при горизонтальном положении, одышку при умеренной физической нагрузке, ощущение удушья в положении на спине и на правом боку (из-за которого пациентка все время спала на левом боку), общую слабость, похудание.
Из анамнеза: кашель беспокоит в течение года, после перенесенной острой пневмонии. С апреля месяца 2002 года из-за ощущения удушья и сухого кашля мучает бессонница. Неоднократно лечилась в стационарах с диагнозом ОРЗ, левосторонняя пневмония, хронический обструктивный бронхит. Постоянно принимала бронхолитическую, муколитическую, противовоспалительную, в том числе и кортикостероидную аэрозольную терапию, без значительного эффекта. В течение года, почти каждый месяц, получала антибиотики широкого спектра действия. Однако улучшение состояния у пациента не наступало.
Рентгенограмма органов грудной клетки: в верхней доле левого легкого, ближе к корню, определяется округлая тень с ровными краями средней интенсивности.
Спирография: значительное нарушение функции внешнего дыхания. Смешанный тип, преобладает рестриктивный тип. Умеренные нарушения бронхиальной проходимости бронхов крупного и среднего калибра. Умеренное снижение резервов дыхания.
Бронхоскопия: диффузный катаральный эндобронхит, катаральный трахеит. Сдавление главного левого бронха снаружи.
КТ: щитовидная железа расположена низко на уровне яремной вырезки.
Учитывая результаты обследования, был выставлен диагноз: загрудинный узловой зоб слева.
При поступлении общее состояние средней тяжести. Умеренный цианоз кожных покровов. При аускультации легких выслушиваются единичные сухие хрипы, больше слева. При пальпации шейные лимфатические узлы не увеличены. ЩЖ находится на уровне яремной вырезки, при глотании прощупывается верхний полюс железы с обеих сторон, нижние полюса уходит за грудину. Анализы крови и мочи в пределах нормы.
26.06.2002 года выполнена операция. Под общим обезболиванием, при положении пациент лежа на спине, дугообразным разрезом на шее в нижнем отделе над яремной вырезкой послойно, с разведением претиреоидных мышц, обнажена щитовидная железа. ЩЖ расположена на уровне грудино-ключичного сочленения. Верхние полюсы и перешеек ЩЖ не изменены. При ревизии и выделении нижнего полюса слева и справа обнаружены глубоко загрудинно расположенные узлы серого цвета, овальной формы, размером 3,0 х 4,0 см, больше слева. С техническими трудностями, острым и тупым путем, узлы выделены. Произведена субтотальная субфасциальная струмэктомия обеих долей с экстирпацией перешейка. Сразу после операции кожные покровы приобрели нормальную окраску, исчез приступообразный сухой кашель. Выписана 29.06.02 года в удовлетворительном состоянии. Морфологическое заключение: тиреоидит Хашимото. Пациентка осмотрена через 5 лет. Жалоб нет.
Результаты и их обсуждения
Данный случай показывает, как загрудинный узловой зоб на фоне тиреоидита Хашимото в условиях гипотиреоза протекал под маской хронического бронхита и частых пневмоний. И поэтому, мы считаем, что во всех случаях у пациентов с заболеваниями ЩЖ, сопровождающихся клинической картиной обструкции верхних дыхательных путей необходимо производить бронхоскопию и КТ (рисунок 1).
Современные методы диагностики - КТ и МРТ редко используется для ди-агностики заболеваний ЩЖ. Эти высокоинформативные методы исследования, обладающие большими возможностями в топической и дифференциальной ди-агностике при внутригрудном, ЗЗ и при хронических тиреоидитах (зобе Хашимото и зобе Риделя), проведены у 26 (36,1%) пациентов
При проведении УЗИ, КТ и МРТ щитовидной железы у пациентов для дополнительной информации сканирования и других методов исследования мы не проводили. Некоторые пациенты приходили с заключением ПТАБ, прове-денной в других лечебных учреждениях. Окончательный клинический диагноз был основан на результатах планового гистологического исследования ЩЖ. Бронхоскопия проведена 45 (62,5%) пациентам.
Эндоскопически у всех пациентов отмечалась картина атрофического, катарального эндобронхита различной степени выраженности. Наряду с этим, у 11 (15,3%) пациентов выявлены признаки экспираторного стеноза трахеи 1 степени, из них у 4 (5,5%) пациентов выявлено сдавление главных бронхов извне.
Диагностика зоба, частично спускающегося за грудину, обычно не сложная. На основании клинической картины и характерных жалоб пациентов, увеличенной ЩЖ, нижний полюс которой не удается прощупать, подвижности зоба при глотательных движениях, одышки - ставится диагноз ЗЗ.
При появлении у пациента подозрения на ЗЗ назначали: электрокардиограмму, общие анализы крови и мочи (при тиреотоксикозе - анализы на тиреоидные гормоны). В настоящее время все эти методы диагностики широко доступны в лечебных учреждениях.
Наш опыт лечения ЗЗ, протекающего под маской бронхообструктивного синдрома, а также данные литературы позволяют предложить разработанный нами следующий алгоритм диагностики ЗЗ (рисунок 2).
При пПоуллноьмсозкасгирумдеитнрниомя и внутригрудном зобе поставить диагноз нелегко. На основании проведенных исследований и полученных результатов мы считаем, что на этом этапе у лиц с подозрением на наличие ЗЗ, необходимо проведение пульсоксиметрии.
Достоверное распознавание и всесторонняя детальная характеристика пато-логии средостения должно начинаться
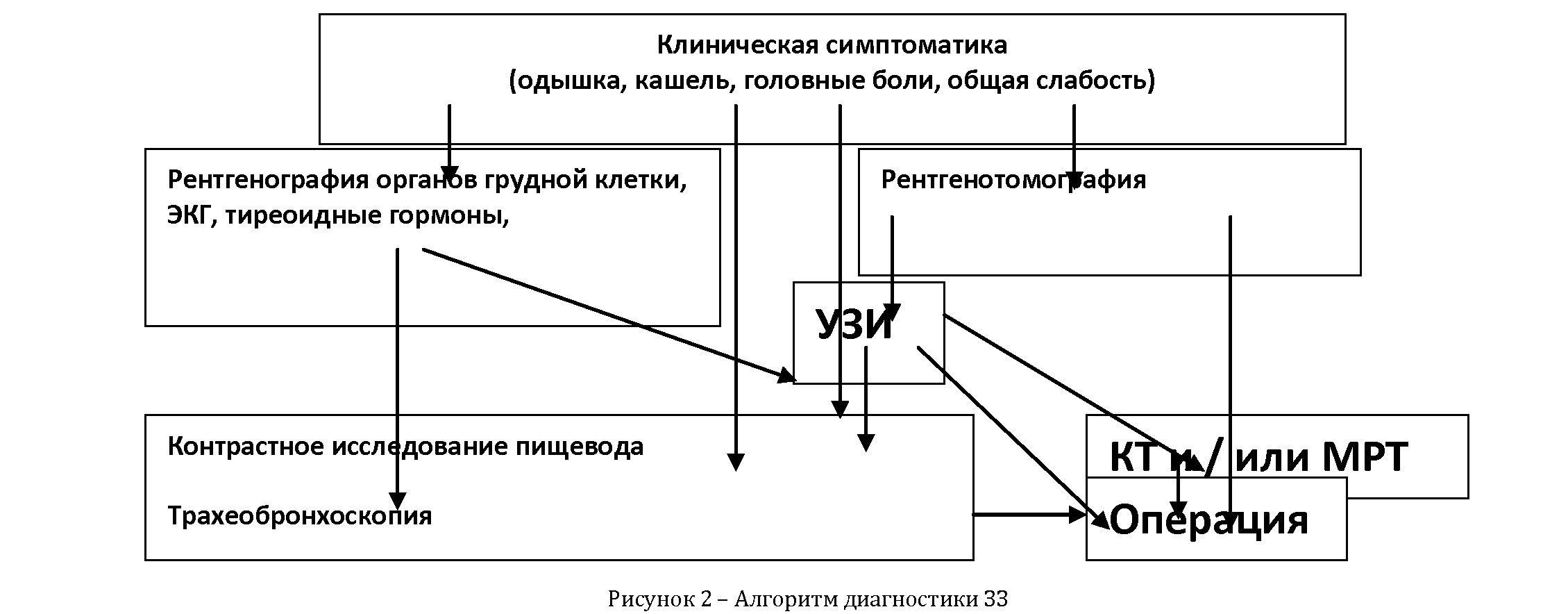
с традиционного рентгенологического исследования, основой которого является рентгенография и рентгеноскопия ор-ганов грудной клетки. Нередко при дисфагии возникает необходимость в кон-трастном исследовании пищевода. В типичных случаях этих данных зачастую оказывается достаточно для предположения о характере патологического процесса. Но основное место в диагностике внегрудной локальной бронхиальной обструкции принадлежит бронхоскопии, КТ, МРТ, поскольку эти методы позволяют установить и этиологию патологического процесса.
При выявлении ЗЗ рентгенологически дополнительно для оценки вентиляционной способности легких назначается спирография.
В сложных случаях пациентам назначается бронхоскопия. Она дает возможность уточнить состояние трахеи, бронхов, степень компрессии и иногда при злокачественном перерождении зоба прорастание в нее опухоли.
Раньше при новообразованиях средостения рекомендовалось проведение пневмомедиастинографии, которая позволяла улучшить качество топической диагностики. Однако широкого применения в клинической практике в меди-цинских учреждениях этот метод диагностики не получил, в основном он при-менялся в научно-исследовательских центрах. В настоящее время пневмоме-диастинография представляет скорее исторический интерес, так как на сего-дняшний день существуют более современные методы топической диагности-ки, такие как КТ и МРТ, позволяющие с максимальной достоверностью определить топический диагноз.
Окончательный диагноз ЗЗ можно дать только по результатам КТ или МРТ, которые по сравнению с традиционным рентгенологическим методом, обладают гораздо большей разрешающей способностью.
КТ и МРТ следует рассматривать как основной метод диагностики ЗЗ. Назначается КТ и МРТ даже в рентгенонегативных случаях, но при наличии клинических симптомов, указывающих на высокую вероятность ЗЗ.
СПИСОК ЛИТЕРАТУРЫ
- Браверманн Л.И. Болезни щитовидной железы: Пер. с англ. - М.: Медицина, 2000. – 417 с.
- Валдина Е.А. Заболевания щитовидной железы. Краткое руководство. – СПб.: 2001. - 397 с.
- Валдина Е.А. Заболевания щитовидной железы. Руководство. – СПб.: 2006. - 368 с.
- Соловьев Н.А., Иванов Ю.В., Чудных С.М. Современные аспекты диагностики заболеваний щитовидной железы // Лечащий врач.–2004. - №6.–С. 26–28.
- Пинский С.Б., Калинин А.П., Белобородов В.А. / Диагностика заболеваний щитовидной железы. - М.: Медицина, 2005. – 191 с.
- Becker W., Schicha H. The thyroid // Eur. J. Nucl. Med. and Mol. Imag. [КЭ]. – 2002. – 29, прил. 2. – С. 401–403.
- Дедов И.И., Трошина Е.А., Юшков П.В., Александров Г.Ф., Бухман А.И., Игнатков В.Я. Диагностика заболеваний щитовидной железы // Атлас. М. Изд. дом Видар. –М.: 2001. – 128 с.
- Мадянов И.В., Саперов В.Н., Головина О.Н., Мизуров Н.А. Основные механизмы нарушения функции дыхания при патологии щитовидной железы // Докл. 6 Нац. конгр. по бол. орг. дых. – Новосибирск: 1996. – Р. 2147.
- Головина О.В. Дыхательная недостаточность у лиц с патологией щитовидной железы в зависимости от ее расположения и степени увеличения // Актуал. вопр. клин. мед.: Матер. науч.-практ. конф., посвящ. 50-летию ГУЗ "РКБ N 1" МЗ ЧР, Чебоксары, [1998].– 1998.– С. 23–24.
- Головина О.В. Нарушения вентиляционной функции легких у лиц с патологией щитовидной железы в зависимости от функции и заболевания щитовидной железы // Актуал. вопр. клин. мед.: Матер. науч.-практ. конф., посвящ. 50-летию ГУЗ "РКБ N 1" МЗ ЧР, Чебоксары, [1998].– 1998.– С. 22–23.
- Меринова Г.Д., Провоторов В.М., Грекова Т.К. К вопросу о взаимосвязи заболеваний щитовидной железы и бронхолегочной патологии // Докл. 6 Нац. конгр. по бол. орг. дых. – Новосибирск: 1996. – Р. 2152.
- Коровина О.В., Гаспарян Э.Г., Ласкин Г.М. Бронхообструктивный синдром как маска гипотиреоза // Докл. VI Нац. конгр. по бол. орг. дых. – Новосибирск: 1996. – Р. 2144.
- Bennett A.M.D., Hashmi S.M., Premachandra D.J., Wright M.M. The myth of tracheomalacia and difficult intubation in cases of retrosternal goitre // J. Laryngol. and Otol.– 2004.– 118, № 10.– С. 778–780.
- Малявин А.Г., Турова Е.А., Бобкова А.С., Госн Л.Д. Анализ состояния щитовидной железы у больных с обструктивной патологией легких // Докл. VI Нац. конгр. по бол. орг. дых. – М.: 1996. – Р. 2149.