В настоящей работе проведено клинико-биохимическое исследование у детей с пневмококковым менингитом. Результаты исследования показали, что у основной группы больных был вторичный менингит в результате черепно-мозговой травмы (ЧМТ), бронхопневмонии и гнойного отита. Вторичные пневмококковые менингиты протекали крайне тяжело особенно у детей до 1 года. Тяжесть болезни характеризовалась резко выраженными синдромами интоксикации, отеком мозга, ДВС-синдромом, острой дыхательной недостаточности (ОДН) и сердечно-сосудистой недостаточности( ССН). Биохимические изменения характеризовались высоким цитозом ликвора в основном нейтрофильного характера. Периферическая кровь сопровождалась как лейкоцитозом так и без изменений.
Актуальность проблемы. На долю пневмококкового менингита в индустриально развитых странах мира приходится до 50% случаев от общего числа бактериальных менингитов [6, 8]. Так, в США во всех возрастных группах ежегодно регистрируется около 6000 пневмококковых менингитов со средней летальностью около 30%. Среди детей в возрасте до 5 лет регистрируется 1400 случаев в год, а частота неврологических нарушений и потеря слуха после болезни может достигать 25-50% [1, 10].Отмечено, что показатель летальности от пневмококковых менингитов в США превышает более чем в 2 раза частоту летальных исходов от гемофильного и менингококкового менингитов [4, 9].
Наиболее частые осложнения пневмококкового менингита – выраженный острый гнойный менингит с явлениями дислокации мозга, распространенным инфекционным васкулитом, инфарктами мозга [ 1, 2, 11].За последнее время эволюция пневмококкового менингита изменилась в благоприятную сторону. Редкостью стали тяжелые формы с молниеносным течением и летальным исходом. Вместе с тем преобладают формы с затяжным и нередко рецидивирующим течением.
Пневмококки обладают уникальными возможностями выработки резистентности к различным классам антимикробных препаратов [3,6,8]. Быстрый и продолжающийся рост резистентности пневмококков во многих странах свидетельствует о потенциальной возможности ее распространения между определенными регионами или странами [6,8]. Анализ эволюции устойчивости S. pneumoniae показывает, что подобный феномен обусловлен импортированием небольшого количества резистентных клонов, которые имеют экологические преимущества перед локальными штаммами в регионах с частым необоснованным использованием антимикробных препаратов [5, 7].
Целью работы является изучение клинических и биохимических критериев пневмококкового менингита у детей.
Материалы и методы исследования. Для реализации поставленных задач был проведен клиникоанамнестический анализ данных больных детей, лечившихся по поводу гнойных бактериальных менингитов, вызванных наиболее часто встречающимися возбудителями менингитов неменингококковой этиологии.Обследование пациентов проводилось с целью подтверждения клинического диагноза и для определения этиологического агента с помощью клинических, бактериологических и молекулярно-генетических методов исследования. При проведении спинно-мозговой пункции ликвор больных для определения этиологического агента гнойнобактериального менингита засеивали непосредственно в чашку с агаром. Материалом исследования явились данные больных менингитом, состояние которых описывалось множественными показателями. Большая часть показателей были качественными, представленными в конечном множественном значении с градацией. Изучение нейронной сети производилось через вычисление весов входных сигналов (признаков). При построении модели течения менингитов различной этиологии использовались методы логической прозрачности искусственных нейронных сетей. Больных с пневмококковым менингитом (ПМ) было 41(100%), из них 11 (26,8%) были дети до 5 лет, а 30 (73,2%) -дети старше 5 лет. 31 (75,6%) больных были лица мужского пола и 10 (24,4%) женского.
Результаты исследование и обсуждение. Впервые дни после госпитализации у 34,5% больных была установлена двусторонняя бронхопневмония, которая и явилась первичным очагом пневмококковой инфекции, у 37,9% больных ПМ первичными очагами были отиты, синуситы, ангины, у 28,6% больных был рецидив пневмококкового менингита. Из них впервые гнойный менингит 3-е больных перенесли 6 мес, 10 мес и 2 года тому назад, соответственно, это были дети от 7 до 11 лет,перенесшие черепно-мозговую травму (ЧМТ). У остальных 6 больных рецидивы гнойного менингита были 3-4 раза: с промежутком от нескольких месяцев(6-10) до 2-3 лет. В 37,9% случаях родные указывали на перенесенные травмы черепа различной тяжести: от сотрясения головного мозга до оперативных вмешательств. У 31% больных в анамнезе отмечаются посттравматические энцефалопатии, а 37,9% больных страдали иммуносупрессивным состоянием. В анамнезе у 7 из 10 больных с рецидивами кроме ЧМТ были хронический тонзиллит, хронический гайморит, хронический отит.Исследование показали,что у 71,4% больных ПМ был вторичным, у остальных 28,6%)- первичным. У 1 больного не удалось изучить клинико-лабораторные показатели из- за перевода его в другой стационар по семейным обстоятельствам.
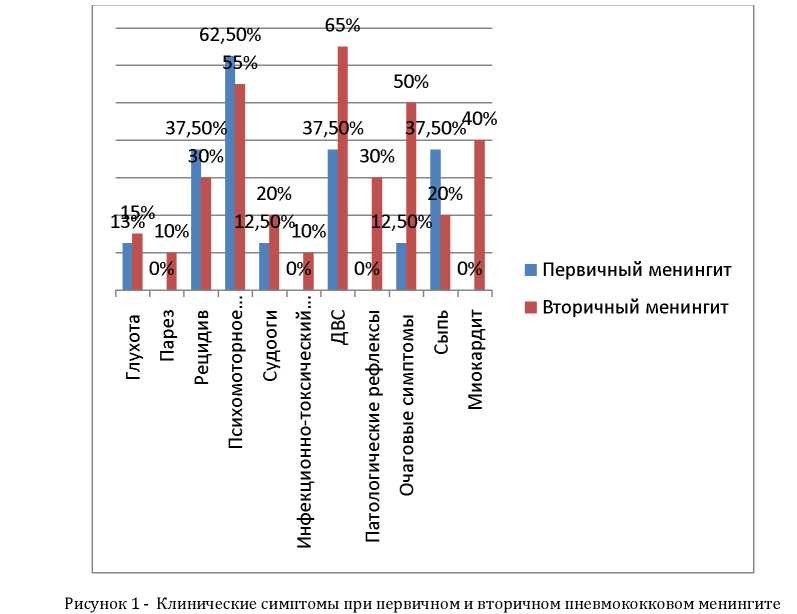
Результаты исследование показали (см.рис 1),что вторичный менингит протекал тяжелее: в 45%случаях в виде менингоэнцефалита. Парезы,патологические симптомы, отек мозга III степени инфекционнотоксического шока (ИТШ), миокардиты, летальный исход встречались только при вторичном ПМ. Это объяесняется тем,что при первичном ПМ макроорганизм справляется с патологическим процессом,а если поражение ЦНС идет на фоне сепсиса,тяжелой пневмонии или любой другой очаговой инфекции защитные свойства макроогранизма истощаются и заболевание принимает тяжелую форму с леталными исходами. Интересно, что поражение слухового нерва встречается и при первичном ПМ и вторичном ПМ. Рецидивирующие менингиты так же встречаются в этих группах: больные, перенесшие ГБМ в анамнезе,при наличии первых симптомов заболевания сразу же обращались в инфекционную больницу,что отражалось на течении и исходах заболевания.
При первичном ПМ все больные поступали на 1-2 дни болезни – это указывает на то,что менингит у них начинался остро.При вторичном ПМ на 2 день болезни поступили 3 больных,на 3-4 болезни – 6 больных, более позднее поступление было у 11 больных, причем у 3-х из них заболевание закончилось смертельным исходом. При поступлении все больные или родители детей жаловались на высокую температуру (38-40 С), слабость, головную боль, тошноту, рвоту,боль в горле. Насморк наблюдался у 3 (10,7 %) больных, боли в животе - у 2 (7,1%) больных, судороги - у 5 (17,8%), 11 (39,2%) больных поступили в бессознательном состоянии.
Среди обследованных больных старше с ПМ при клиническом осмотре по тяжести симптоматики у (82,1%) больных было зафиксировано тяжелое состояние и у (17,8%) больных - среднетяжелое.Тяжесть состояния определялась симптомом общей интоксикации за счет возбудителя и его токсинов и осложнениями, среди которых основное место занимали, ДВС -синдром, дыхательная и сердечно -сосудистая недостаточность (рис 1). Признаками отека мозга являются головная боль, рвота, психомоторное возбуждение, судороги, клонико-тонического характера и нарушение сознания.Нарушение сознания у больных ПМ проявлялось оглушенностью у 35,7% больных - больные были возбуждены или заторможены, сонливы, малоподвижны, с трудом вступали в контакт, не понимали вопросов, но основные жизненные функции были сохранены. Сопорозное сознание у 17,8% больных проявлялось более глубоким угнетением сознания, рефлексы были сохранены, глотание не нарушено, болевая чувствительность, зрачковые и корнеальные рефлексы сохранены. Кома у 14,3% больных характеризовалась глубоким бессознательным состоянием, рефлексы понижены, болевая тактильная чувствительность нарушены, снижение глотания. Смерть мозга - у 28,6% больных, констатировалась при полном отсутствии реакции на внешнее раздражение, остановкой дыхательной и сердечно- сосудистой деятельности.
У всех больных были ярко выражены типичные менингеальные симптомы, как ригидность затылочных мышц и симптом Кернинга, в результате воспаления мозговых оболочек. У части больных были признаки поражения вещества мозга в виде очаговой симптоматики. Так глотание было нарушено у 7 больных, птоз левого глаза у 2 больных, косоглазие у 3 больных, симптом заходящего солнца у 4 больных, нарушение слуха у 2 больных, парез глазодвигательных нервов у 4 больных, правосторонний гемипарез с гемианестезией у 1 больного. Патологические рефлексы Бабинского, Россолимо, Пусепа, с 2 сторон или с 1 стороны выявилось у 6 больных. Очаговая симптоматика у части больных выявлялась при восстановлении сознания. Следовательно, у 39,3% больных заболевание протекало в виде менингоэнцефалита, у 35,7% - больных в виде менингита с энцефалитическими реакциями, у 25%- были менингит.
Анализ полученных данных показало, что изменения со стороны других органов характеризовались следущими признаками. Кожные покровы были бледные, холодные с мраморным оттенком у 17,8% больных: сыпь отмечается у 7 больных смешанного характера(петехиальная, геморрагическая размером 0,1-4,0 см ). У больного 14 лет на 3 день пребывания в больнице развились пролежни. Лицо было гиперемировано у 25% больных, бледное, с цианотичным оттенком у 17,8% больных, герпес на губах у 32,1%, у 13,6% больного на слизистой полости рта были афты с гнойным содержимым. Зев был гиперемирован у всех больных. Тоны сердца глухие или приглушены у всех больных. Пульс соответствовал температуре и был в пределах 90-140 ударов в минуту. У 7,1% больных давление снизилось до 60\30 (ребенок 6 лет) и 75\40 за счет инфекционно- токсического шока. У 28,6% больных на 5-6 день болезни развился острый миокардит инфекционной природы, с нарушением функций сердца(тахикардия). Можно предполагать инфекционно- аллергическую форму, так как в анамнезе у этих больных отмечаются частые ОРВИ, ангины, аллергическая предрасположенность.
У 39,3% больных наблюдался кашель сухой или влажный с выделением мокроты. Клинический диагноз «бронхопневмония» подтвержден у больных рентгенографией грудной клетки. При аускультации дыхание было различным: жестким, ослабленным, выслушивались сухие и влажные мелкопузырчатые и крепитирующие хрипы. В большинстве случаев бронхопневмония предшествовала развитию менингита. У 37,4% больных отоларингологом на основании осмотра и рентгенологических данных выставлен диагноз средний
гнойный отит, синуситы и ангины. При опросе родственники больных указывали, что у больных эти явления были хроническими, можно предположить, что именно они явились первичными очагами инфекции. Мочеиспускание у 89,3% больных было свободным. У 10,7% больных отмечалось снижение диуреза (у больных 27 и 67 лет центрального) генеза, а у ребенка 6 лет, предположительно, за счет ИТШ 2 степени.)У 2 больных температуре не повышалась, у 5- температура была субфебрильная, в 42,8% случаев температура держалось в пределах 38-38,9% С, а в 28,6% случаев температура была гектического характера и достигала 39-40 С. После начала лечения температура на 2-3 день снижалась у 46,4% больных, на 4-6 сутки у 28,6% больных, на 6-8 день у 1 больного. У 10,7% больных температура держалась до 11-19 дней. Повторное повышение температура тела 37,6-38,2 С были у 21,4% больных, при этом повторные волны температуры держались от 1 до 3-4 дней у 4 больных и у 2 больных температура 37,1-38,2 С продолжалось 12-14 дней один из них выписан с субфибрилитетом.Одновременно со снижением температуры улучшалось и неврологическая симптоматика, ликвидировалось симптомы отека, у больных прояснялось сознание на первые 4 дня лечение. Ригидность затылочных мышц и симптом Кернига у 7,1% больных были положительными в течение 5 дней, у 35,7% больных сохранились до 10 дня от начало лечения, а в 28,6% случаев.У большинства больных на 14 день общее состояние расценивалось как среднетяжелое. Постепенно исчезали симптомы поражения других органов и систем. Прекращался кашель, нормализовалось дыхание, исчезали сухие и влажные хрипы. Нормализовались частота пульса, АД и становились более ясными тоны сердца, за исключением 9 больных, у которых сохранялась тахикардия, глухость сердечных тонов и на ЭКП выявлен инфекционно - токсический миокардОсобенно тяжело протекало заболевание у детей 1 года жизни, двое из которых умерли, а у одного развился неврит слухового нерва, что привело к потери слуха.
У всех детей имелся преморбидный фон: рахит, гипотрофия, ПЭП, анемия, ЧМТ. При поступлении у 75% детей диагностирована бронхопневмония, что явилось первичным очагом инфекции; у ребенка 2 лет, который был переведен в ЛОР отделение, первичным очагом явилось гнойное воспаление среднего уха, подлежащее оперативному вмешательству. Ребенок 4 лет с рецидивирующим менингитом имел очень неблагоприятный фон: пансинусит, мастоидит, судороги, сепсис, частые ОРВИ, рождение с ЧМТ, бронхопневмонии, вирусные гепатиты А, вирусные гепатиты В, аллергодерматит.В первый раз гнойным менингитом он переболел в 20 дневном возрасте после родовой травмы, 2 и 3-раз летнем возрасте с промежутком в мес. После первого гнойного менингита у ребенка наступила полная глухота, задержка психического и физического развития.Двое детей умерли в результате позднего поступления. При поступлении оба были в крайнетяжелом состоянии: кожа холодная, землянистого цвета, большой родничок выбухает, пульсирует, глотание нарушено, резко положительные менингеальные симптомы. В легких масса сухих и влажных хрипов, явления дыхательной и сердечно-сосудистой недостаточности. Несмотря на проводимую интенсивную и реанимационную терапию дети умерли на 2 сутки от отека и набухание головного мозгаи сдавления ствола мозга. Ребенка 6 мес, на 18-19 дни лечения мать пожаловалась на отсутствие реакции на звук - у ребенка развился неврит слухового нерва.
У детей 2-4 лет заболевание протекало относительно благоприятно. Все дети поступили на 1-4дни болезни и нуждались вреанимационной помощи. У всех больных отмечалось нарушение сознания, а у 3 детей - судороги. Ребенок 4 лет находился в коме в течение 8-9 дней: не вступал в контакте, не реагировал на инъекции, сухожильные рефлексы резко снижены, резко положительные менингеальные симптомы. На 6 день кардиолог ставит диагноз: острый миокардит с постинфекционной этиологии с нарушение функции (тахикардия), на рентгенограмме признаки застойной пневмонии. При этом у больного отмечались 2 температурные волны. К 10 дню у ребенка началось восстановление сознания. В это же время по всему телу появилось пластинчатое шелушение кожи и множество афт на слизистых рта.
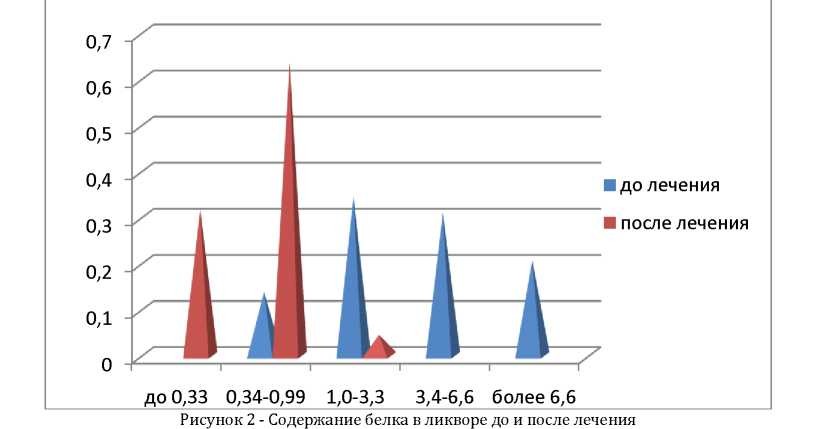
Биохимические исследование проводилось в ликворе. При выполнении спинно-мозговой пункции у всех больных ликвор вытекал под давлением: частыми каплями или струей, был мутным молочного или серо - желтого цвета, у 7,1% больных с кеантохромией. У всех больных наблюдали увеличение белка. Значительно увеличивалось белка у 21,7% больных, достигая 13,3 г/л. У 65,5% больных значения белка находились в пределах 1,1 -6,8 г/л. Реакция Панди +3+4. В промежутке между 7-12 днем после поступления производилась повторная люмбальная пункция: давление значительно снизилось. Белок в пределах 0,36-0,99 был у 66,6% больных,1,67 г/л было у до и после лечения больного, у 31,8% больных белок нормализовался.У большинства больных - 65,5%цитоз превышал 2000 клеток в поле зрения, и невозможно было их просчитать. У умершего больного поступившего на 14 день болезни в ликворе цитоз составлял 8 лимфоцитов при белке 3,96 г/л и в поле зрения были видны пневмококки. Но при пункции через 3 и 4 дня цитоз составлял 48 и более 2000 соответсвенно.
Анализ периферический крови проводился при поступлении больных и на 7-12 дни лечения. Изменения со стороны белой крови были следующими. У 2 (22,2%) детей до5 лет при поступлении лейкоциты были в приделах нормы. У 9 летного мальчика ( В анамнезе тромбоцитопениическая пурпура, состояние после спленэктомии, количество лейкоцитов стало повышаться только на 4 день лечения, достигая максимума на 12 день лечения 14,7х10/л). При поступлении на 2 день болезни лейкоциты составляли 6,5х10/л из них миелоциты 3% метамиелоциты 16%,п/я 16%, с/я 59%, моноциты 3%, лимфоциты 5%. На 4 день болезни п/я составляли 2%, с/я 55%, исчезли юные и незрелые клетки. У мальчика 6 лет вообще не наблюдали лейкоцитоза, п/я нейтрофилы были в пределах нормы -2-4%. Этот ребенок также имел неблагоприятные фон (стигмы развития, ЧМТ). У обоих детей в анамнезе выявлено снижение слуха (поражение слухового нерва).
У 3 (33,3%) детей и 15 (75%) взрослых количество лейкоцитов было 9,1-20х10⁹/л. Количество с/я нейтрофилов было увеличено у 6 детей (норма 50-54%) и у 12 взрослых (норма 60-70%), у 3 взрослых наблюдали нейтропению. Также наблюдали сдвиг формулы влево: у 2 детей п/я клетки составляли 9-10%, а у 5 детей - 11-30%. У 10 взрослых п/я было 11-30%. К 7-10 дню лечения антибиотиками количество п/я нейтрофилов у всех приходило в норму и не превышало 3-4%. У всех вначале заболевания отмечали лимфопению, которая у 4 детей к периоду отмены антибиотиков нормализовалось. СОЭ у 8 детей и у 14 взрослых в начале болезни было в переделах нормы. Значительное увеличение СОЭ у детей не наблюдалось, а у взрослых было в 1 случае (5,3%).
Со стороны белой крови у 1 ребенка количество лейкоцитов оставалось в пределах 7,1х10⁹/л. У 5 больных лейкоцитоз был в пределах 9,1-15х10⁹/л, У ребенка с комой - 15,9х10⁹/лК 10 дню лечения нормализация была у 3 больных, а у 2 количество лейкоцитов оставалось повышенным. У 4 детей наблюдали лимфопению вначале заболевания, а лимфоцитоз был у 2. На 10 день лечения у 3 детей сохранилась лимфопения, а у 2 сменился на лимфоцитоз. У всех детей наблюдался сдвиг лейкоформулы влево: 9-10% палочкоядерных нейтрофилов было у 2 детей, 11 - 20% - у 2 детей, 20-30% - у 2. На 7-12 суткип/я нейтрофилы не превышали норму.
Таким образом, на основании анализа клиникобиохимических характеристики пневмококкового менингита можно сделать вывод ,что у всех больных детей до 5 лет поражение ЦНС было вторичным в результате ЧМТ, бронхопневмонии, гнойного отита. У детей старшего возраста ПМ в 28,6% был первичным, то есть, не выявлен первичный очаг инфекции, а у 71,4% - вторичным. Вторичные ПМ и ПМЭ протекают крайне тяжело, особенно у детей 1 года жизни. Тяжесть болезни характеризуется резко выраженным синдромом интоксикации, отеком мозга, ДВС, ОДН, ССН, токсическим миокардитом. ІІМ и ПМЭ склонен к рецидивирующему течению.Биохимические изменения характеризовались высокимцитозом ликвора в основном нейтрофильного характера. Периферическая кровь сопровождалась как лейкоцитозом так и без изменений.
СПИСОК ЛИТЕРАТУРЫ
- Гузева В.И. Руководство по детской неврологии // Под ред. В.И. Гузевой В.И. - СПб.: 1998. - С. 233-271.
- Crook D.W.M. Spratt B.G. Multiple antibiotic resistance in Streptococcus pneumoniae // British Med. Bull. - 1998. - Vol.54. - P.595-610.
- Doern G.V. Antimicrobial resistance with Streptococcus pneumoniae in the United States // Sem. Resp. Crit. Med. - 2000. -Vol.21(4). - P.273-284.
- Eskola J., Anttila M. Pneumococcal conjugate vaccines // Pediatr. Infect. Dis. J. - 1999. - Vol.18. - P.543-551.
- Friedland I.R., McCracken G.H. Jr. Management of infections caused by antibiotic - resistant Streptococcus pneumoniae // N. Eng. J. Med. - 1994. - Vol. 331. - P. 377-382.
- 6. Friedland I.R., Istre G.R. Management of penicillin resistant pneumococcal infections // Pediatr. Infect. Dis. J. - 1992. - Vol.11. - P.433435.
- 7. John C.C. Treatment failure with use of third-generation cephalosporin for penicillin-resistant pneumococcal meningitis: case report and review // Clin. Infect. Dis. - 1994. - Vol.18. - P.188-193.
- McDoudal L.K., Facklam R., Reeves M., et.al. Analysis of multiply antimicrobial resistant isolates of Streptococcus pneumoniae from the United States // Antimicrob. Agents Chemother. - 1992. - Vol. 36. - P. 2176-2184.
- РеаsеА. Identification of S. pneumoniaе Strains // Brit. J. Biomed. Sci. - 2001.- Vol. 58, № 4. - Р. 253-255.
- Robinson K.A., Baughman W., Rothrock G. et al. Epidemiology of invasive Streptococcus pneumoniae infections in the United States // J.Am. Med. Assoc. - 2001. - Vol. 285. - P.1729-1735.
- Radetsky M. Duration of symptoms and outcome in bacterial meningitis: an analysis of causation and the implications of a delay in diagnosis // Pediatr. Infect. Dis. J. - 1992. - №11. - P. 694-698.