Жіті лимфобласталы лейкоз балалар мен жасөспірімдер арасындағы кең таралған онкогемаологиялық аурулардың бірі болып табылады. Жіті лейкозды емдеу бағдарламасында бала ағзасындағы онкопроцесске қарсы ықпал ететін базистік дәрідәрмектердің бірі болып глюкокортикостероидтар тобы табылады. Мақалада жіті лимфобласталы лейкозбен ауру балалардағы глюкокортикостероидтты терапия нәтижесінде көмірсу алмасуының клиникалық-зертханалық өзгерісі көрсетілген.
Кіріспе. Жіті лимфобласталы лейкозды (ЖЛЛ) емдеудегі заманауи жетістіктер сапалы жазылған хаттамалар мен қатаң белгіленген мерзімде химиопрепараттарды нақты белгілі дозалар мен тәсілдерді қолдану арқылы полихимиотерапияның заманауи, күрделі және қарқынды бағдарламаларын (ПҚБ) енгізудің көмегімен дәлелденді [1,2,3,4]. ЖЛЛ емдеу бағдарламасында глюкокортикостероидтты (ГКС) дәрі-дәрмектер базистік құрамдастардың бірі болып табылады [5]. ЖЛЛ-ны КГС емдеу кезінде балаларда көмірсу алмасуының бұзылуы, тіпті стероидтық қант диабетінің (СҚД) дамуы туындауының сирек емес екендігі бәріне белгілі [6]. СҚД дамуының патогенездік механизмдері әртүрлі. Глюкокортикостероидтты дәрі-дәрмектер преадипоциттердің рецепторларына ықпал етіп, олардың майлы тіннің мөлшерінің өсуін анықтайтын адипоцидке жетілуін артырады.
Артығы ішкі ағзалардың майымен өндірілетін бос майлы қышқылдардың деңгейінің артуы инсулинге төзімділікті, май уыттылығының дамуын, бауырдағы инсулиннің зат алмасуын баяулатуды қамтамасыз етеді. Сонымен бірге, шеткі тіндердегі катаболиялық процесстердің (протеин ыдырауы мен май ыдырауы) күшеюі бауырда глюконеогенез үшін субстраттардың көп мөлшерін босатуға әкеледі. Глюконеогенез ферменттерін белсенді ету мен глюкагон секрециясының артуы глюконеогенездің күшеюі мен глюкогеннің ыдырауына әкеледі. Бұл жиынтықта бауырдың глюкоза өнімін арттыруын қамтамасыз етеді. ЖЛЛ кезінде лейкемоидты инфильтрацияға ұшырайтын бауырдың морфо-функционалды күйі де СҚД туындауында маңызға ие. Глюкозаны шеткі тіндерде жоюды төмендету де, ГКС пайдалану нәтижесінде инсулин синтезін басу да қандағы глюкоза деңгейінің көтерілуінің себетпері болып табылады. Глюкокортикостероидтар ұйқы безінің бетажасушаларынап тікелей зақымдайтын әсер етеді, бұл инсулин секрециясының төмендеуі мен аурудың стероидты формасының дамуына септігін тигізеді [7,8].
Инсулиннің эндогендің қоры мен бауырдың бұзылуынан бөлек СҚД-ның қалыптасуына емдеу ұзақтығы, КГС дозасы, стероидтық байланыстың түрі әсер етеді [7]. Заманауи хаттамаларда классикалық преднизолонның орнына дексаметазонды қолдану енгізілген, бұл оккульттық (жасырын) нейролейкемияны әсерлі емдеуге мүмкіндік берді [4]. Алайда, кортизонның фторланған дериваттары (дексаматезон, триамцинолон) анық диабеттік әсер етеді. Стероидты диабет кезінде ауру белгілері стандартты қант диабетінің анық белгілері жоқ, шөлдеу, шыжың, кетоацидоз белгілері тіпті болмайды. СҚД белгілері келесі: халжағдайдың нашарлауы; әлсіздіктің пайда болуы; жоғары шаршағыштық. Бірақ мұндай өзгерістер жүргізілген ГКСтерапия нәтижесінде ЖЛЛ үшін де тін, сондықтан науқаста диабеттің басталғаны әрдайым анықталмайды. Ауру гликемия деңгейі артқан кезде анықтау мүмкіндігі туындайды, сонымен қатар қант несептегі кетондық денелердің пен концентрациясы жиі қалпында болады. Кейбір жағдайларда КГС дәрілерін қабылдау нәтижесінде бұған дейін әлсіз білінген диабет асқынады.
Зерттеу мақсаты. жіті лимфобласталы лейкозбен ауру балалардағы глюкокортикостероидтты терапия нәтижесінде көмірсу алмасуының бұзылуының сипатын зерттеу.
Зерттеу материалдары мен әдістері. Көмірсу алмасуының бұзылуын анықтау үшін ҚР ДСМ ПжБХҒО онкогематологиялық бөлімдерінде емдеуде болған стационарлық ЖЛЛ-мен науқас балалардың 526 медициналық карталары ретроспективті талданды. Зерттеу тобына AIEOP BFM-ALL 2009 хаттамасы бойынша ГКСтерапия алған ЖЛЛ-мен және КАБ-мен ауыратын 70 науқас кірді (хаттама I, хаттама II) [2,3].
Барлық тексерілген науқастарда шағымдар, қант диабетінің клиникалық белгілері (шөлдеу, шыжың, арықтау, терінің құрғақтығы) анықталып, түскен күнгі және КАБ анықталған кездегі физикалық даму параметрлері (бойы, дене массасы) бағаланды. Зерттеудің зертханалық-аспаптық әдістер хаттамасы қанның биохимиялық талдауында гликемия,амилаза деңгейлерін анықтаудан, НЖТ көрсеткіштерін (несептің меншікті тығыздығы, кетондық денелер мен глюкозурияның болуы) бағалаудан, ұйқы безі мен бауыр параметрлерінің УДЗ қорытындыларынан тұрды.
Көмірсу алмасуы ДДСҰ-ның қант диабеті жөніндегі сарапшылар комитетінің ұсыныстарына сәйкес бағаланды (1-кесте) [9].
Кесте 1 ҚД мен көмірсу алмасуының өзге де бұзылуларының диагностикалық белгілері (ДДСҰ, 1999)
|
Зерттеу уақыты |
Глюкоза концентрациясы, ммоль/л немесе мг/дл |
|||
|
жаңа алынған қан |
плазма |
|||
|
көктамыр |
қылтамыр |
көктамыр |
қылтамыр |
|
|
Қант диабеті |
||||
|
Аш қарынға |
6,1 (>110) |
6,1 (>110) |
7,0 (>126) |
7,0 (>126) |
|
Глюкозамен жүктеуден кейін 2 сағаттан соң немесе екі көрсеткіш те |
10,0 (>180) |
11,1 (>200) |
11,1 (>200) |
12,2 (>220) |
|
Бұзылған глюкозаға төзімділік |
||||
|
Аш қарынға (егер анықталса) |
<6,1 (<110) |
<6,1 (<110) |
<7,0 (<126) |
<7,0 (<126) |
|
Глюкозамен жүктеуден кейін 2 сағаттан соң |
6,7 (>120) және <10,0 (<180) |
7,8 (>140) және <11,1 (<200) |
7,8 (>140) және <11,1 (<200) |
8,9 (>160) және <12,2 (<220) |
|
Аш қарынға бұзылған гликемия |
||||
|
Аш қарынға (егер анықталса) |
5,6 (>100) және <6,1 (<110) |
5,6 (>100) және <6,1 (<110) |
6,1 (>110) және <7,0 (<126) |
6,1 (>110) және <7,0 (<126) |
|
2 сағаттан соң (егер анықталса) |
<6,7 (<120) |
<7,8 (<140) |
<7,8 (140) |
<8,9 (160) |
Статистикалық өңдеу: Microsoft Excel XP кеңселік жүйесі (арифметикалық орташа (М), орташаның стандартты қателігі (m), нақтылықты бағалау (Стьюденттің tөлшемшарты), корреляция коэффициенті (r)).
Зерттеу нәтижелері. Гендерлік белгілері бойынша таңдалған ЖЛЛ бар 70 науқастың арасында ұлдар 2,04 есе басым болды (ұлдар 67,14%, қыздар 32,86%).
Балаларда гемобластоздардың ауыр ағымы мен белгілері үшін ЖЛЛ бар науқастарда КАБ-ға шағымдану мен клиникалық анықталуын бағалау қиын. Талданған медициналық карталар арасында 39 бала әлсіздікке, 29 (41,4%) солғындыққа, 23 (32,9%) дене массасының азаюына шағымданды. Анықталған КАБ кезінде клиникалық белгілер 1-суретте көрсетілген. Анықталған КАБ кезінде ЖЛЛ бар науқастардың ҚҚФ-ны талдау барысында көмірсу бұзылуы кезіндегі «арықтау» белгісі сияқты, 11 (15,7%) балада (<0,002) дене массасының анық төмендеуі белгіленді. Созылмалы гипергликемияның белгісі ретінде «гепатомегалияның» белгісін бағалау қиындық тудырады, себебі ЖЛЛ барысында лейкемоидті инфильтрациямен немесе ПХТ дәрі-дәрмектерімен ағзалық уыттылықпен морфологиялық өзгерістер туындауы мүмкін. Балаларда ҚД-нің классикалық белгілері анықталмаған, бұл шеткі тіндердің инсулинге төзімділігін дамытумен қатар патогенездік ағымды болжайды.
әлсіздік
арықтау бауырдың іштің ауруы жүрек айну шөлдеу ұлғаюы
шыжың
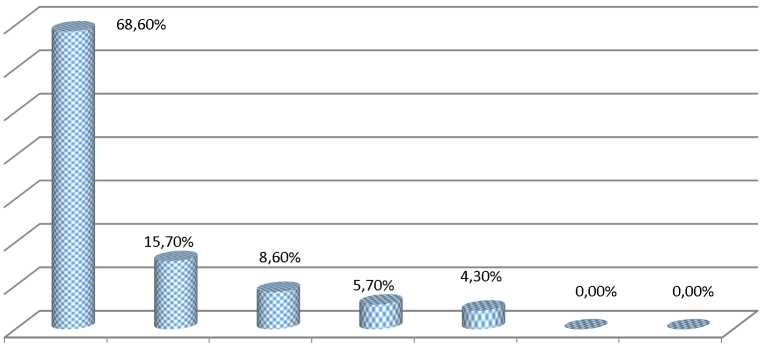
Сурет 1 Жіті лимфобласталы лейкозбен науқастардағы көмірсу алмасуының бұзылуының клиникалық белгілері
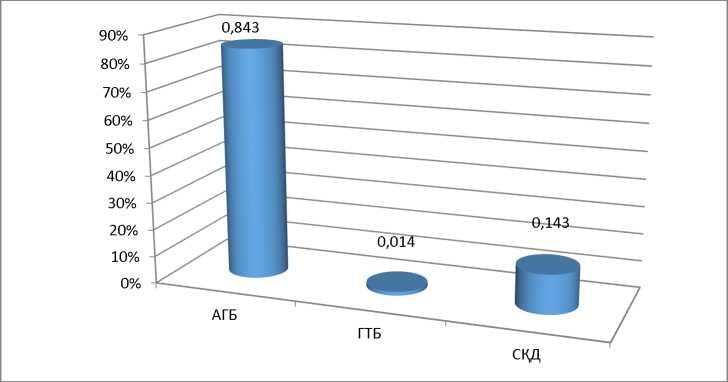
Көмірсу алмасуының бұзылуының ретроспективалық талдауына тартылған барлық науқастардың арасында (ДДСҰ, 1999ж.) 13,3% жағдайда анықталды. КАБ құрылымында (2-сурет) аш қарынға анықталған СҚД мен глюкозаға деген төзімділіктің бұзылуымен салыстырғанда бұзылған гипергликемияның 5,9 рет басымдылығы аталды. Атап өту керек, жүргізілген ПХТ-терапияға сәйкес 3 науқаста (4,3%) келесі хаттамада ГКС-мен (дексаметазон) емдеу нәтижесінде СҚД-ге тән көрсеткіштермен қайта гипергликемия анықталды. ГКС-терапия нәтижесінде СҚДнің дамуына басым ықпал дексаметазон қабылдау нәтижесінде (70,0%-да), преднизолонға қатысты (30,0%-да) анықталды, бұл бірінші дәрі-дәрмектің белгілі диабеттік әсерімен байланысты.
КАБ бар балаларда ұйқы безінің сыртқа шығару қызметін бағалау кезінде 3 (4,3%) балада референсті мәнді амилаза деңгейінің анық артуы және орташа артқан деңгей 112,66±5,11 Бірл/л (р<0,001) құрады, бұл ГКС терапия нәтижесінде панкреатопияның немесе ЖЛЛ бар науқастарда патологиялық процесстердің дамуын дәлелдейді. Несептің жалпы талдауының көрсеткіштерін талдау барысында СҚДге тән айрықша өзгерістер анықталмады.
Сурет 2 - ЖЛЛ-мен ауру балалардағы КГС терапия нәтижесінде көмірсу алмасуының бұзылу құрылымы (ДДСҰ, 1999ж.)
Бауырды ультрадыбыстық зерттеу кезінде 82,5% балаларда оң жақ бөлігінің, 67,5% КАБ анықталған ЖЛЛ-мен науқастарда сол жақ бөлігінің артқан көлемдері көрсетілді, бауыр бөліктерінің артқан көрсеткіштерінің орташа мәні сәйкесінше 111,30±16,03 см және 55,07±9,67 см құрады. Ұйқы безінің УДЗ қорытындылары бойынша оның басының артуы 16,2%, денесі 13,5%, құйрығы 2,7% балада көрсетілді. КАБ-мен амилаза деңгейі мен бауырдың және ұйқы безінің ұлғайға ультрадыбыстық көлемінің қатар болуы 8,6% балада анықталды (3-сурет). Гликемияның артқан мәндері мен ұйқы безінің ұлғайған көлемдері арасындағы өзара байланысты талдай отырып, күшті тікелей өзара байланыс анықталды (r=0,88).

- бауырдың, ұйқы безінің ұлғаюы
- бауыр, ұйқы безі көлемінің ұлғаюы, амилаза деңгейінің артуы
Сурет 3 Гипергликемияның бауыр, ұйқы безі көлемі мен амилаза деңгейінің артуымен қатар болуы
Тұжырымдар:
ЖЛЛ-мен ауру балаларда жүргізілген
глюкокортикостероидтты терапия нәтижесінде көмірсу алмасуының бұзылуы 13,3 % жағдайда байқалады;
Жіті лимфобласталы лейкозды бағдарламалық емдеу нәтижесінде 4,3% жағдайда глюкокортикостероидтты терапия нәтижесінде гликемияның қайта патологиялық артуы байқалды;
Дексаметазон қант диабетінің дамуына әкелетін 70%-да белгілі диабеттік әсерге ие;
Жіті лейкозы бар балаларда көмірсу алмасуының бұзылуы патологиялық өзгерістерді ұйқы безіне тартумен тікелей корреляциялық байланысқа ие (r=0,88);
Көмірсу алмасуының бұзылуының дамуы бар балалардың қауіп-қатер тобында кешенді зерттеу қажет: аш қарынға гликемияны бақылау, постпрандиалды гликемияны анықтау, стандартты глюкозаға төзімді тестті жүргізудің көрсеткіштері бойынша, инсулин деңгейін зерттеу;
ГКС-терапия нәтижесінде балаларға панкреатопияны және/немесе патологиялық өзгерістердің ықтималдығын жою үшін ұйқы безі (қандағы амилаза деңгейін анықтау) мен оның құрылымының (ұйқы безінің УДЗ диагностикасын жүргізу) сыртқа шығару қызметін зерттеу ұсынылады.
ӘДЕБИЕТТЕР ТІЗІМІ
- Hunger S.P., Mullighan C.G. Acute lymphoblastic leukemia in children // N Engl J Med. 2015. №373(16). Р. 1541-1552.
- «Балалардағы жіті лимфобласталы лейкоз (алғашқы рет)» диагностикасы мен емдеудің клиникалық хаттамасы, ҚР ДС ж ӘДМнің медициналық қызмет сапасы жөніндегі біріккен комиссиясымен 2016 жылғы 29 қарашадағы №16 хаттамамен мақұлданды.
- AIEOP-BFM -ALL 2009 емдеу хаттамасы. Балалар мен жасөспірімдерде жіті лимфобласталы лейкозды емдеудің халықаралық жалпы хаттамасы. 2011 жылғы 15 сәуірдегі 1.2 емдеу хаттамасын 2011 жылғы 15 сәуірдегі азғана түзетулер қосылған редакция.
- Румянцева Ю.В., Карачунский А.И., Румянцев А.Г. Оптимизация терапии острого лимфобластного лейкоза у детей России // Педиатрия. 2009. №4(87). С. 19-27.
- Спивак И.И., Богачева М.В., Билялутдинова Д.И., Волкова К.Б., Башарова Е.В. Частота стероидного диабета на программной полихимиотерапии у детей с лимфобластным лейкозом // Педиатрический вестник Южного Урала. 2014. №1(2). С. 30-33.
- Шубаева Г.С. Клинико-биохимическая характеристика состояния углеводного обмена у детей с острым лейкозом. Монголын гастроэнтеролог эмч нарын нийгэмлэгийн улирал тутамын сэтл // ОНОШ. 2002. №1(13). С. 25-32.
- Триголосова И.В. Стероид-индуцированный сахарный диабет // РМЖ «Медицинское обозрение». 2016. №1. С. 54-56.
- Linssen M.M., van Raalte D.H., Toonen E.J. et al. Prednisolone-induced beta cell dysfunction is associated with impaired endoplasmic reticulum homeostasis in INS-1E cells // Cell Signal. 2011. №23. Р. 1708-1715.
- Петеркова В.А., Таранушенко Т.Е., Киселёва Н.Г. Нарушения углеводного обмена у детей: гипергликемии и сахарный диабет в практике педиатра // Медицинский совет. 2017. №1. С. 220-224.