2014 жылдан бастап жедел пиелонефрит диагнозымен 174 бала тексерілДі. Ұл балаларға қарағанДа қыз балалар көбірек (61% және 39% сәйкесінше) болды. ОларДың ішінДе жартысын 3 жасқа Дейінгі балалар құраДы. Жедел пиелонефрит кезінДегі ең жиі қозДырғыш болып 85 балада E.coli (49%) табылды. Сирек стафилококктар (16%), стрептококктар (10%), энтерококктар (11%) болды. E.coli жоғары резистенттілік пенициллин қатарының және цефалоспориндердің I қатарлы препараттарына байқалды.
Жұқпалы аурулардың қүрамында зәр шығару жүйесінің инфекциялық ауруларының кездесу жиілігі пиелонефриттің сирек дамуына қарамастан респираторлы аурулардан кейінгі екінші орынды алады. Аурухана ішілік инфекциялар қүрамында ЗЖИ (зәр шығару жолдарының инфекциясы) мөлшері 40% жетеді [1,2].
Балалар арасында зәр шығару жолдарының инфекциялық- қабынулық аурулары оның ішінде жедел пиелонефрит балалар урологиясында және нефрологиясында өзінің мультифакторлы себептеріне сәйкес өзекті мәселелердің бірі болып табылады. Микробты факторлардың ішінде толық зерттелген бактериялық патоген Enterobacteriaceae түқымдастығы болып табылады. Балалардағы жедел пиелонефриттің дамуына жиі себеп болатын грамбелсенді флора, фермент бөлмейтін грамм теріс бактериялар (Pseudomonas sp.), сонымен қатар басқада бактериялы және вирусты патогендер [3,4]. Зәр шығару жүйесінің қабынулық ауруларын сонымен бірге бүйректің қабынуын моно және микст инфекциялар тудыруы мүмкін.
Педиатриялық тәжірибеде бүл мәселе ерекше өзекті болып саналады. Негізгі себебі ерте жастағы балалар инфекциялық ауруларды қабылдаушылығы жоғары болуына байланысты [5].
Балалардағы жедел пиелонефритті емдеу антибактериальді терапияны қолдануға негізделген, зәр шығару жүйесінің және бүйректің морфологиялық және функционалдық ерекшеліктеріне байланысты және микроағзалардың штамдарының селекциясына әсер етуі, гуморальды қорғаныш факторларының бактериоцидті әсерге түрақтылығы антибиотик таңдауда аз қиындықтар туғызбайды [4,5].
АҚШ-да ЗЖИ-мен жылына дәрігерге 7 млн-нан астам науқас қаралады, оның ішінде 2 млн циститпен байланысты болса, жылына 100 000-нан аса адам пиелонефрит бойынша ауруханаға жатқызылады. 15% жағдайда амбулаторлы АҚШ- та антибиотик тағайындалған жалпы бағасы 1 млрд долларға жеткен, оның ішінде ЗЖИ бойынша шығарылған. 40% жағдайда ЗЖИ нозокомиальды инфекцияға негізделген, көбінесе куықты катетеризациялаудан туындаған [5].
АҚШ, Азия және Еуропа елдерінде жүргізілген зерттеулер бойынша 22-70% жағдайда ата-аналары балаларына антибиотиктермен өздігінен ем жүргізген [6]. Ресей Федерациясында және Қазақстан Республикасында бүл мәселе өте кеңінен тараған себебі арнайы дәрігерлік рецептсіз антибиотиктердің берілуі және халықтың арасында ақпараттың жеткіліксіздігі.
Мақсаты. Балалардағы жедел пиелонефрит кезіндегі негізгі себебі бойынша бактерияға антибиотиктерге резистенттілікті анықтау.
Ақпараттар мен әдістер. Бізбен жүргізілген талдау бойынша 2014 жылы Қарағанды қаласындағы Облыстық Клиникалық Балалар Ауруханасының нефрология
бөлімшесінде ауруханалық ем қабылдаған 174 балаға жүргізілді. Олардың 106 (61%) қыз бала, 68 (39%) үл бала. 0 мен 1 жас аралығында 42 (24%), 1 жаспен 3 жас аралығы 61 (35%), 3 жаспен 7 жас аралығында 36 (21%), 7 жас пен 17 жас аралығында 35 (20%). Барлық науқастарға жедел пиелонефрит, белсенді кезең диагнозы қойылған. 116 балада (67%) қосымша аурулары кездескен, оның ішінде жиі анемия 80 балада (68%), сирек жағдайда өт жолдарының дискенезиясы 5 (3%), созылмалы гастродуаденит, аллергиялық дерматит 8 (5%) кездескен.
Тексеру барысында 73 науқаста(42%) лейкоцитоз, орташа 20х109/л. Диагноз негізделген 174 науқаста (100%) лейкоцитурия. 45 балада (26%) микрогематурия анықталған. Бүйректі және қуықты ультрадыбыстық зерттеу барлық науқастарға жүргізілген. 30 науқаста (17%) бүйректі ультрадыбыстық зерттеуде дилятация немесе астауша- тостағанща жүйесінің пиелоэктазиясы анықталған, осының негізінде балаларға микционды цистография тағайындалған. 3 балада (10%) цистографияда эндоскопиялық түзетуді қажет етпейтін біржақтық куық- несепағар рефлюксінің I-II дәрежесі анықталған.
Бөлімшеде әрбір науқасқа микробиологиялық тексеріс яғни қоздырғышты анықтау және антибактериалды препаратқа сезімталдығы анықталды.
Нәтиже және талдау. Несептің микрбиологиялық пейзажы келесідей болды: 18 (10%) стрептококктар, 27 (16%) стафилококктар, 20 (11%) энтерококктар, 85 (49%) E. Coli, 4 (2%) P. Rettgeri, 20 (12%) St. Haemolyticus. 63 науқаста(36%) антибиотикке түрақтылық, 17 науқаста (10%) резистенттілік анықталды. Микробиологиялық пейзаж № 1 суретте көрсетілген.
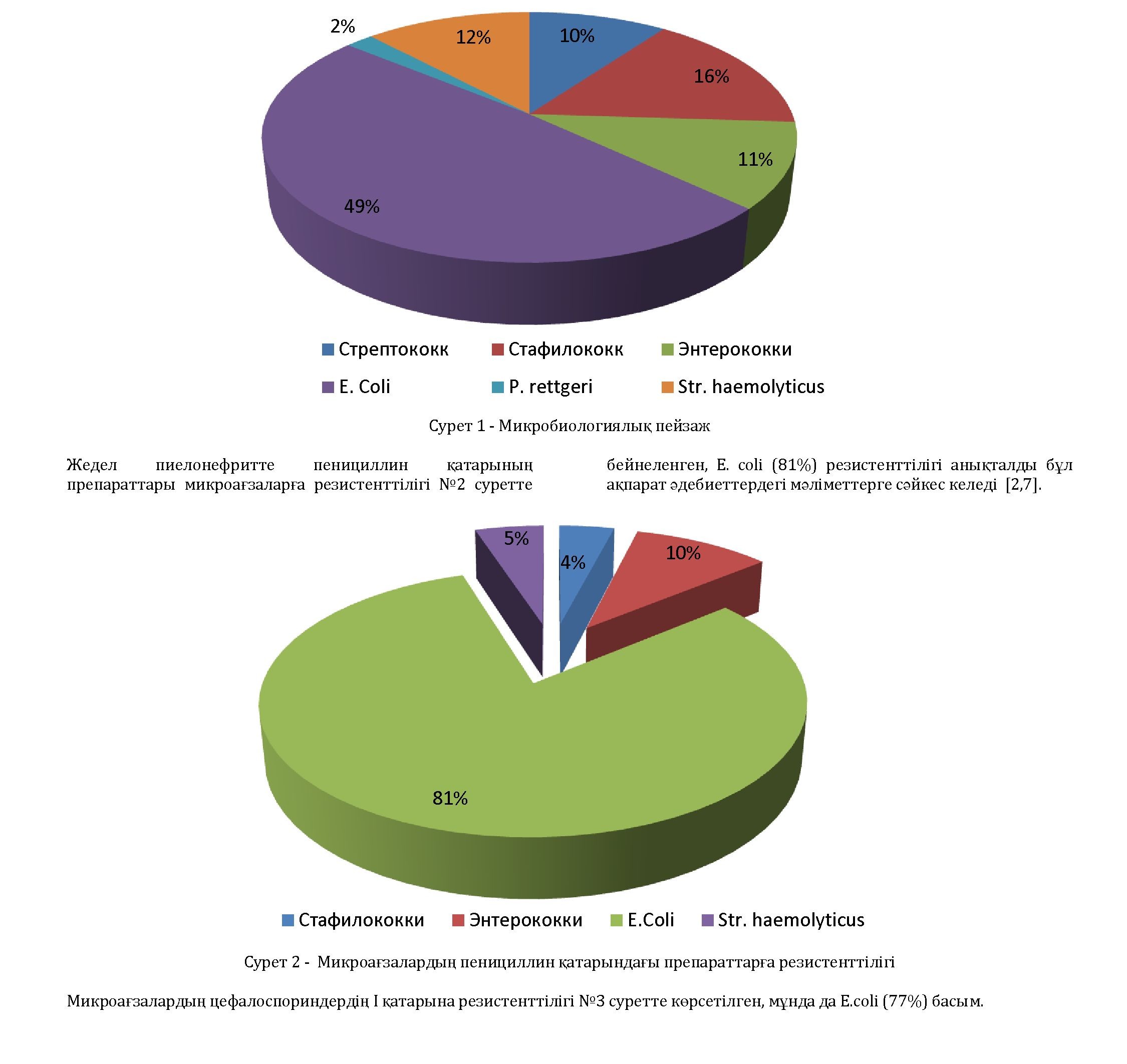
Қорытынды. Біздің жүргізген талдауымыздың нәтижесі бойынша жедел пиелонефрит жиі қыз балалар арасында және 3 жасқа дейінгі балаларда кездеседі. Қосымша ауруларының арасында жиі кездесетіні темір жетіспеушілік анемия болғаны анықталды 68 (80%). Ең жиі қоздырғыш жедел пиелонефритте E. coli 85 (49%) болып табылды. Сирек кездесетіні стафилококктар (16%), стрептококктар (10%), энтерококктар (11%). Жоғары резистенттілік E. coli пенициллин және цефалоспориндердің I қатарына анықталды.
ӘДЕБИЕТТЕР ТІЗІМІ
- Гриценко В. А., Ляшенко И. Э., Гордиенко А. М. Информативность маркеров персистенции E. coli при бактериологической диагностике хронического пиелонефрита у детей // Журн. микробиол. -2008.-№ 3.-С.80-83.
- Игнатова М. С. Новости педиатрической нефрологии с международного конгресса нефрологов // Рос.вестн.перинатологии и педиатрии.-2009.-№ 1.- С. 47-50.
- Козлов Р.С., Кречикова О.И., Сивая О.В. и др. Антимикробная резистентность Streptococcus pneumoniae в России: результаты проспективного многоцентрового исследования (фаза А проекта ПеГАС-I)// Клин. микробиол. антимикроб.химиотер.-2006.- Т.4.-№ 3.- С. 267-277.
- Лабинская А.С., Волина Е.Г. Руководство по медицинской микробиологии. - М.: БИНОМ, 2008. - С. 280.
- Козлов Р.С., Сивая О.В., Шпынев К.В. и др. Антибиотикорезистентность Streptococcus pneumoniae в России в 1999-2005 гг.: результаты многоцентровых проспективных исследований ПеГАС-I и ПеГАС-II. Клин. микробиол. антимикроб. химиотер. - 2006.-№ 8.- С.33-47.
- Юшко Е. И. Инфекция мочевыводящих путей у детей: эпидемиология, этиопатогенез, клиника, исходы и профилактика // Журн. урология. - 2008. - № 2. - С. 57-64.
- Grigoryan L., Burgerhof J.G., Haaijer-Ruskamp F.M., Degener J.E., Deschepper R., Monnet D.L. et al., SAR group, et al. Is self-medication with antibiotics in Europe driven by prescribed use? // J Antimicrob Chemother. -2007. -V.59.-Р. 152.